 |
|
| Voie(s) d'administration : |
|
| Forme(s) pharmaceutique(s) : |
|
Solution ŗ diluer pour perfusion. |
| Rťfťrence(s) bibliographique(s) : |
|
Excipient(s) |
| Prťcision(s) composition : |
| Chaque ml de solution ŗ diluer contient 25 mg de bevacizumab (*). Chaque flacon 16 ml contient 400 mg de bevacizumab, ce qui correspond ŗ 16,5 mg/ml aprŤs la dilution recommandťe. (*) Bevacizumab est un anticorps monoclonal humanisť recombinant produit par la technologie de l'ADN recombinant dans des cellules d'ovaire de Hamster Chinois. |
Rťfťrence(s) officielle(s) : Rectificatif AMM europťenne 16/12/2022
|
|
| Aucune DDD attribuťe |
Nomenclature du code des marchťs publics :
|
|
Classe pharmacothťrapeutique : antinťoplasiques et immunomodulateurs, agents antinťoplasiques, anticorps monoclonaux et anticorps conjuguťs, code ATC : L01FG01 * Mťcanisme d'action Le bevacizumab se lie au VEGF (Vascular Endothelial Growth Factor), facteur clť de la vasculogenŤse et de l'angiogenŤse, et inhibe de ce fait la liaison du VEGF ŗ ses rťcepteurs, Flt-1 (VEGFR-1) et KDR (VEGFR-2), ŗ la surface des cellules endothťliales. La neutralisation de l'activitť biologique du VEGF fait rťgresser les vaisseaux tumoraux, normalise les vaisseaux tumoraux restants, et inhibe la formation de nouveaux vaisseaux tumoraux, inhibant ainsi la croissance tumorale. * Effets pharmacodynamiques L'administration de bevacizumab ou de son anticorps murin parent dans des modŤles de cancers rťalisťs chez des souris nudes porteuses de xťnogreffes a rťsultť en une importante activitť antitumorale sur des cancers humains, dont les cancers du cŰlon, du sein, du pancrťas et de la prostate. La progression de la maladie mťtastatique a ťtť inhibťe et la permťabilitť microvasculaire rťduite. * Efficacitť clinique -> Cancer colorectal mťtastatique (CCRm) La tolťrance et l'efficacitť ŗ la posologie recommandťe (5 mg/kg de poids corporel toutes les deux semaines) dans le cancer colorectal mťtastatique ont ťtť ťvaluťes dans trois ťtudes cliniques randomisťes, contrŰlťes, associant ce mťdicament ŗ une chimiothťrapie de premiŤre ligne ŗ base de fluoropyrimidine. Ce mťdicament ťtait associť ŗ deux protocoles de chimiothťrapie : . AVF2107g Administration hebdomadaire d'irinotťcan/5-fluorouracile en bolus/acide folinique (IFL) pendant 4 semaines consťcutives par cycle, chaque cycle ayant une durťe de 6 semaines (protocole Saltz). . AVF0780g Administration hebdomadaire de 5-fluorouracile en bolus/acide folinique (5-FU/AF) pendant 6 semaines consťcutives par cycle, chaque cycle ayant une durťe de 8 semaines (protocole Roswell Park). . AVF2192g Administration hebdomadaire de 5-FU/AF pendant 6 semaines consťcutives par cycle, chaque cycle ayant une durťe de 8 semaines (protocole Roswell Park) chez des patients pour lesquels un traitement de premiŤre ligne par irinotťcan n'ťtait pas indiquť de faÁon optimale. Trois ťtudes supplťmentaires ont ťtť conduites avec du bevacizumab chez des patients atteints d'un cancer colorectal mťtastatique : en traitement de premiŤre ligne (NO16966), de seconde ligne chez des patients n'ayant pas ťtť traitť au prťalable avec du bevacizumab (E3200) et de seconde ligne chez des patients ayant ťtť traitťs au prťalable avec du bevacizumab en premiŤre ligne et chez lesquels la maladie a progressť (ML18147). Dans ces ťtudes, le bevacizumab a ťtť administrť en association au FOLFOX-4 (5FU/LV/oxaliplatine), au XELOX (capťcitabine/oxaliplatine) et ŗ une association de chimiothťrapie ŗ base de fluoropyrimidine/irinotťcan ou de fluoropyrimidine/oxaliplatine aux posologies suivantes: . NO16966 Bevacizumab ŗ la dose de 7,5 mg/kg de poids corporel toutes les trois semaines en association ŗ la capťcitabine par voie orale et ŗ l'oxaliplatine (XELOX) par voie intraveineuse ou ce mťdicament ŗ la dose de 5mg/kg toutes les deux semaines en association ŗ la leucovorine + 5-flurouracile en bolus, suivi de 5-fluorouracile en perfusion, associť ŗ l'oxaliplatine par voie intraveineuse (FOLFOX-4). . E3200 Bevacizumab ŗ la dose de 10 mg/kg de poids corporel toutes les deux semaines en association ŗ la leucovorine et au 5-fluorouracile en bolus, suivi du 5-flurorouracile en perfusion, associť ŗ l'oxaliplatine par voie intraveineuse (FOLFOX-4) chez des patients naÔfs de traitement par bevacizumab. . ML18147 Bevacizumab ŗ la dose de 5 mg/kg de poids corporel toutes les deux semaines ou ŗ la dose de 7,5 mg/kg de poids corporel toutes les 3 semaines en association ŗ une chimiothťrapie ŗ base de fluoropyrimidine/irinotťcan ou de fluoropyrimidine/oxaliplatine chez des patients dont la maladie a progressť aprŤs une premiŤre ligne de traitement avec du bevacizumab. L'utilisation d'une chimiothťrapie ŗ base d'irinotťcan ou d'oxaliplatine dťpendait du traitement reÁu en 1Ťre ligne, respectivement soit une chimiothťrapie ŗ base d'oxaliplatine soit ŗ base d'irinotťcan. - AVF2107g Il s'agissait d'une ťtude de phase III, randomisťe, en double aveugle, contrŰlťe, ťvaluant le bevacizumab en association ŗ une chimiothťrapie IFL en traitement de premiŤre ligne du cancer colorectal mťtastatique. Huit cent treize patients ont ťtť randomisťs pour recevoir soit IFL + placebo (groupe 1), soit IFL + bevacizumab (5 mg/kg toutes les 2 semaines, groupe 2). Un troisiŤme groupe de 110 patients a reÁu une chimiothťrapie 5-FU en bolus/AF + bevacizumab (groupe 3). L'inclusion dans le groupe 3 a ťtť interrompue, comme le prťvoyait le protocole, lorsque la tolťrance de ce mťdicament associť au schťma IFL a ťtť ťtablie et jugťe acceptable. Tous les traitements ont ťtť poursuivis jusqu'ŗ progression de la maladie. L'‚ge moyen des patients ťtait de 59,4 ans et l'indice de performance ECOG ťtait de 0 chez 56,6 %, de 1 chez 43 % et de 2 chez 0,4 % des patients. 15,5 % des patients avaient reÁu prťcťdemment une radiothťrapie et 28,4 % une chimiothťrapie. Le critŤre principal d'efficacitť de l'ťtude ťtait la survie globale. L'association bevacizumab + IFL a conduit ŗ une augmentation statistiquement significative de la survie globale, de la survie sans progression et du taux de rťponse globale (Cf. donnťes ci-dessous). Le bťnťfice clinique, ťvaluť par la survie globale, a ťtť constatť dans toutes les sous populations de patients prťdťfinies en fonction de l'‚ge, du sexe, de l'indice de performance, de la localisation de la tumeur primitive, du nombre d'organes atteints et de la durťe de la maladie mťtastatique. Les rťsultats d'efficacitť de ce mťdicament en association ŗ la chimiothťrapie IFL sont prťsentťs dans les donnťes ci-dessous. Etude AVF2107g : rťsultats d'efficacitť -> Nombre de patients - Groupe 1 - IFL + placebo : 411 - Groupe 2 - IFL + bevacizumab (a) : 402 -> Survie globale - Temps mťdian (mois) . AVF2107g - Groupe 1 - IFL + placebo : 15,6 . AVF2107g - Groupe 2 - IFL + bevacizumab (a) : 20,3 - Intervalle de confiance ŗ 95 % (IC 95 %) . AVF2107g - Groupe 1 - IFL + placebo : 14,29 - 16,99 . AVF2107g - Groupe 2 - IFL + bevacizumab (a) : 18,46 - 24,18 - Risque relatif (b) : 0,660 (p = 0,00004) -> Survie sans progression - Temps mťdian (mois) . AVF2107g - Groupe 1 - IFL + placebo : 6,2 . AVF2107g - Groupe 2 - IFL + bevacizumab (a) : 10,6 - Risque relatif : AVF2107g : 0,54 (p < 0,0001) -> Taux de rťponse global - Groupe 1 - IFL + placebo : 34,8 % - Groupe 2 - IFL + bevacizumab (a) : 44,8 % - p = 0,0036 (a) 5 mg/kg toutes les 2 semaines. (b) Par rapport au groupe tťmoin. Chez les 110 patients randomisťs dans le groupe 3 (5-FU/AF + bevacizumab) avant l'arrÍt de ce bras, la mťdiane de survie globale a ťtť de 18,3 mois et la mťdiane de survie sans progression de 8,8 mois. - AVF2192g Cette ťtude clinique de phase II randomisťe, contrŰlťe et en double aveugle ťvaluant l'efficacitť et la tolťrance du bevacizumab en association ŗ la chimiothťrapie 5-FU/AF en traitement de premiŤre ligne du cancer colorectal mťtastatique chez des patients pour lesquels un traitement de premiŤre ligne par l'irinotťcan n'ťtait pas indiquť de faÁon optimale. Cent cinq patients ont ťtť randomisťs dans le groupe 5-FU/AF + placebo et 104 dans le groupe 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines). Tous les traitements ont ťtť poursuivis jusqu'ŗ progression de la maladie. L'association de bevacizumab (5 mg/kg toutes les 2 semaines) ŗ la chimiothťrapie 5-FU/AF a conduit ŗ des taux de rťponse objective plus ťlevťs, ŗ une prolongation significative de la survie sans progression et ŗ une tendance ŗ une survie plus longue comparť ŗ la chimiothťrapie 5-FU/AF seule. - AVF0780g Il s'agissait d'une ťtude clinique de phase II, randomisťe, contrŰlťe, ouverte, ťvaluant le bevacizumab en association ŗ une chimiothťrapie 5-FU/AF comme traitement de premiŤre ligne du cancer colorectal mťtastatique. L'‚ge mťdian ťtait 64 ans. 19 % des patients avaient reÁu prťcťdemment une chimiothťrapie et 14 % une radiothťrapie. Soixante et onze patients ont ťtť randomisťs pour recevoir 5-FU en bolus/AF ou 5-FU en bolus/AF + bevacizumab (5 mg/kg toutes les 2 semaines). Un troisiŤme groupe de 33 patients a reÁu 5-FU en bolus/AF + bevacizumab (10 mg/kg toutes les 2 semaines). Les patients ont ťtť traitťs jusqu'ŗ progression de la maladie. Les critŤres principaux de l'ťtude ťtaient le taux de rťponse objective et la survie sans progression de la maladie. L'association de bevacizumab (5 mg/kg toutes les deux semaines) ŗ la chimiothťrapie 5-FU/AF a conduit, par comparaison ŗ la chimiothťrapie 5-FU/AF seule, ŗ l'augmentation du taux de rťponse objective, ŗ l'allongement de la survie sans progression, ainsi qu'ŗ une tendance ŗ la prolongation de la survie (Cf. donnťes ci-dessous). Ces rťsultats d'efficacitť sont en adťquation avec ceux de l'ťtude AVF2107g. Les donnťes d'efficacitť des ťtudes AVF0780g et AVF2192g ťvaluant le bevacizumab en association ŗ la chimiothťrapie 5-FU/AF sont rťsumťes dans les donnťes ci-dessous. Rťsultats d'efficacitť des ťtudes AVF0780g et AVF2192g * AVF0780g -> Nombre de patients - 5-FU/AF : 36 - 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 35 - 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 33 -> Survie globale - Temps mťdian (mois) . 5-FU/AF : 13,6 . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 17,7 . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 15,2 - IC 95 % . 5-FU/AF : - . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : - . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : - - Risque relatif (par rapport au groupe tťmoin) . 5-FU/AF : - . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 0,52 . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 1,01 - p . 5-FU/AF : - . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 0,073 . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 0,978 -> Survie sans progression - Temps mťdian (mois) . 5-FU/AF : 5,2 . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 9,0 . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 7,2 - Risque relatif . 5-FU/AF : - . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 0,44 . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 0,69 - p . 5-FU/AF : - . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 0,0049 . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 0,217 -> Rťponse globale - Taux (%) . 5-FU/AF : 16,7 . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 40,0 . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 24,2 - IC 95 % . 5-FU/AF : 7,0 - 33,5 . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 24,4 - 57,8 . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 11,7 - 42,6 - p . 5-FU/AF : - . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 0,029 . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 0,43 -> Durťe de rťponse - Temps mťdian (mois) . 5-FU/AF : NA . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 9,3 . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 5,0 - 25e-75e percentile (mois) . 5-FU/AF : 5,5 - NA . 5-FU/AF + bevacizumab (5 mg/kg toutes les 2 semaines) : 6,1 - NA . 5-FU/AF + bevacizumab (10 mg/kg toutes les 2 semaines) : 3,8 - 7,8 * AVF2192g -> Nombre de patients - 5-FU/AF + placebo : 105 - 5-FU/AF + bevacizumab : 104 -> Survie globale - Temps mťdian (mois) . 5-FU/AF + placebo : 12,9 . 5-FU/AF + bevacizumab : 16,6 - IC 95 % . 5-FU/AF + placebo : 10,35 - 16,95 . 5-FU/AF + bevacizumab : 13,63 - 19,32 - Risque relatif (par rapport au groupe tťmoin) . 5-FU/AF + placebo : - . 5-FU/AF + bevacizumab : 0,79 - p . 5-FU/AF + placebo : - . 5-FU/AF + bevacizumab : 0,16 -> Survie sans progression - Temps mťdian (mois) . 5-FU/AF + placebo : 5,5 . 5-FU/AF + bevacizumab : 9,2 - Risque relatif . 5-FU/AF + placebo : - . 5-FU/AF + bevacizumab : 0,5 - p . 5-FU/AF + placebo : - . 5-FU/AF + bevacizumab : 0,0002 -> Rťponse globale - Taux (%) . 5-FU/AF + placebo : 15,2 . 5-FU/AF + bevacizumab : 26 - IC 95 % . 5-FU/AF + placebo : 9,2 - 23,9 . 5-FU/AF + bevacizumab : 18,1 - 35,6 - p . 5-FU/AF + placebo : - . 5-FU/AF + bevacizumab : 0,055 -> Durťe de rťponse - Temps mťdian (mois) . 5-FU/AF + placebo : 6,8 . 5-FU/AF + bevacizumab : 9,2 - 25e-75e percentile (mois) . 5-FU/AF + placebo : 5,59 - 9,17 . 5-FU/AF + bevacizumab : 5,88 - 13,01 NA = non atteint - NO16966 Il s'agissait d'une ťtude de phase III randomisťe, en double aveugle (pour le bevacizumab), ťvaluant le bevacizumab ŗ la dose de 7,5 mg/kg en association ŗ la capťcitabine orale et ŗ l'oxaliplatine IV (XELOX), administrť sur un schťma toutes les trois semaines ou le bevacizumab ŗ la dose de 5 mg/kg en association ŗ la leucovorine et au 5-fluorouracile en bolus, suivi du 5-fluorouracile en perfusion, associť ŗ l'oxaliplatine IV (FOLFOX-4), administrť sur un schťma toutes les deux semaines. L'ťtude comportait deux parties : une partie initiale (Partie I) au cours de laquelle les patients ont ťtť randomisťs, en ouvert, en deux bras de traitements diffťrents (XELOX et FOLFOX-4) et une autre partie (Partie II) au cours de laquelle les patients ont ťtť randomisťs selon un plan factoriel 2x2 avec 4 bras de traitements (XELOX + placebo, FOLFOX-4 + placebo, XELOX + bevacizumab, FOLFOX-4 + bevacizumab). Dans la partie II, le bevacizumab a ťtť administrť en double aveugle. Dans la partie II de l'ťtude, environ 350 patients ont ťtť randomisťs dans chacun des quatre groupes. Schťma thťrapeutique de l'ťtude NO16966 (CCRm) FOLFOX-4 ou FOLFOX-4 + bevacizumab Traitement - Dose initiale - Calendrier : oxaliplatine - 85 mg/m2 IV 2 heures - oxaliplatine au Jour 1 leucovorine - 200 mg/m2 IV 2 heures - leucovorine au Jour 1 et au Jour 2 5-fluorouracile - 400 mg/m2 IV bolus, 600 mg/m2 IV 22 heures - 5-fluorouracile IV bolus/perfusion, chacun au Jour 1 et au Jour 2 Traitement - Dose initiale - Calendrier : Placebo ou bevacizumab - 5 mg/kg IV 30-90 min - Jour 1, avant FOLFOX-4, toutes les 2 semaines XELOX ou XELOX + bevacizumab Traitement - Dose initiale - Calendrier : oxaliplatine - 130 mg/m2 IV 2 heures - oxaliplatine au Jour 1 capťcitabine - 1000 mg/m2 voie orale 2 fois par jour - capťcitabine par voie orale (en 2 prises par jour) pendant 2 semaines (suivi d'une semaine sans traitement) placebo ou bevacizumab - 7,5 mg/m2 IV 30-90 min - Jour 1, avant XELOX, pendant 3 semaines 5-Fluorouracile : injection I.V. en bolus immťdiatement aprŤs la leucovorine Le critŤre principal d'efficacitť de l'ťtude a ťtť la durťe de survie sans progression. Dans cette ťtude, il y avait deux objectifs principaux : dťmontrer la non-infťrioritť de XELOX par rapport ŗ FOLFOX-4 et dťmontrer la supťrioritť du bevacizumab associť ŗ la chimiothťrapie (FOLFOX-4 ou XELOX) comparť ŗ la chimiothťrapie seule. Ces deux objectifs principaux ont ťtť atteints : . La non-infťrioritť des bras contenant XELOX comparťs aux bras contenant FOLFOX-4 a ťtť dťmontrťe en termes de survie sans progression et de survie globale dans la population ťligible per-protocole. . La supťrioritť des bras contenant le bevacizumab versus les bras traitťs par chimiothťrapie seule a ťtť dťmontrťe en termes de survie sans progression dans la population ITT (Cf. donnťes ci-dessous). Les analyses secondaires de PFS, basťes sur l'ťvaluation d'un Comitť de Revue Indťpendant (CRI) et sur les ťvaluations de la rťponse "sous-traitement", ont confirmť la supťrioritť significative du bťnťfice clinique pour les patients traitťs avec le bevacizumab (Cf. analyses de sous-groupe dans les donnťes ci-dessous), comme observť lors de l'analyse poolťe. Rťsultats d'efficacitť pour l'analyse de la supťrioritť (Population ITT, Etude NO16966) -> CritŤre principal - Survie sans progression mťdiane (**) . FOLFOX-4 ou XELOX + placebo (n = 701) : 8,0 . FOLFOX-4 ou XELOX + bevacizumab (n = 699) : 9,4 . p : 0,0023 . Risque relatif (IC 97,5 %) (a) : 0,83 (0,72-0,95) -> CritŤres secondaires - Survie sans progression mťdiane (sous traitement) (**) . FOLFOX-4 ou XELOX + placebo (n = 701) : 7,9 . FOLFOX-4 ou XELOX + bevacizumab (n = 699) : 10,4 . p : < 0,0001 . Risque relatif (IC 97,5 %) : 0,63 (0,52-0,75) - Taux de rťponse globale (Revue des Investigateurs) (**) . FOLFOX-4 ou XELOX + placebo (n = 701) : 49,2 % . FOLFOX-4 ou XELOX + bevacizumab (n = 699) : 46,5 % - Survie globale mťdiane (*) . FOLFOX-4 ou XELOX + placebo (n = 701) : 19,9 . FOLFOX-4 ou XELOX + bevacizumab (n = 699) : 21,2 . p : 0,0769 . Risque relatif (IC 97,5 %) : 0,89 (0,76-1,03) (*) Analyse de la survie globale avec un cut-off au 31 janvier 2007 (**) Analyse primaire avec un cut-off au 31 janvier 2006 (a) relatif au bras contrŰle Dans le bras traitť par FOLFOX, la PFS mťdiane ťtait de 8,6 mois pour le bras placebo et de 9,4 mois pour le bras bevacizumab (risque relatif = 0,89, IC 97,5 % = [0,73 ; 1,08], p = 0,1871), les rťsultats correspondant dans le bras traitť par XELOX ťtant de 7,4 vs 9,3 mois (risque relatif = 0,77, IC 97,5 % = [0,63 ; 0,94], p = 0,0026). Dans les bras FOLFOX, la mťdiane de survie globale ťtait de 20,3 mois pour le bras placebo et 21,2 mois chez les patients traitťs par bevacizumab (risque relatif = 0,94, IC 97,5 % = [0,75 ; 1,16], p = 0,4937), les rťsultats correspondant dans les bras XELOX ťtant de 19,2 vs 21,4 mois (risque relatif = 0,84, IC 97,5 % = [0,68 ; 1,04], p = 0,0698). - ECOG E3200 Il s'agissait d'une ťtude de phase III, randomisťe, contrŰlťe en ouvert, ťvaluant le bevacizumab 10 mg/kg en association ŗ la leucovorine et au 5-fluorouracile en bolus puis 5FU en perfusion, avec l'oxaliplatine IV (FOLFOX-4), administrťs selon un schťma toutes les 2 semaines chez les patients ayant dťjŗ ťtť traitťs prťcťdemment (en seconde ligne) pour un cancer colorectal avancť. Dans les bras sous chimiothťrapie, le groupe avec FOLFOX-4 a reÁu les mÍmes doses, selon le mÍme schťma dťcrit prťcťdemment dans les donnťes ci-dessus de l'ťtude NO16966. Le critŤre principal d'efficacitť de l'ťtude a ťtť la survie globale, dťfinie entre le temps de la randomisation et celui du dťcŤs quelle que soit sa cause. 829 patients ont ťtť randomisťs (292 sous FOLFOX-4, 293 sous bevacizumab + FOLFOX-4 et 244 sous bevacizumab en monothťrapie). L'ajout du bevacizumab ŗ FOLFOX-4 a prolongť la survie de maniŤre significative. Une augmentation significative de la survie sans progression et du taux de rťponse objective ont ťgalement ťtť observťs (Cf. donnťes ci-dessous). Rťsultats d'efficacitť de l'ťtude E3200 -> Nombre de patients - FOLFOX-4 : 292 - FOLFOX-4 + bevacizumab (a) : 293 -> Survie globale - Temps mťdian (mois) . FOLFOX-4 : 10,8 . FOLFOX-4 + bevacizumab (a) : 13,0 - IC 95 % . FOLFOX-4 : 10,12 - 11,86 . FOLFOX-4 + bevacizumab (a) : 12,09 - 14,03 - Risque relatif (b) : 0,751 (p = 0,0012) -> Survie sans progression - Temps mťdian (mois) . FOLFOX-4 : 4,5 . FOLFOX-4 + bevacizumab (a) : 7,5 - Risque relatif : 0,518 (p < 0,0001) -> Taux de rťponse objective - Taux . FOLFOX-4 : 8,6 % . FOLFOX-4 + bevacizumab (a) : 22,2 % . (p < 0,0001) (a) 10 mg/kg toutes les 2 semaines (b) relatif au groupe contrŰle Aucune diffťrence significative n'a ťtť observťe en terme de durťe de survie globale entre les patients qui ont reÁu le bevacizumab en monothťrapie comparťs ŗ ceux qui ont ťtť traitťs avec FOLFOX-4. La survie sans progression et le taux de rťponse objective ont ťtť infťrieurs dans le groupe avec le bevacizumab en monothťrapie comparť ŗ celui avec FOLFOX-4. - ML18147 Il s'agissait d'une ťtude de phase III, randomisťe, contrŰlťe, en ouvert ťvaluant bevacizumab 5 mg/kg toutes les 2 semaines ou 7,5 mg/kg toutes les 3 semaines en association ŗ une chimiothťrapie ŗ base de fluoropyrimidine versus chimiothťrapie ŗ base de fluoropyrimidine seule, chez des patients atteints d'un cancer colorectal mťtastatique ayant progressť aprŤs un traitement de 1Ťre ligne contenant du bevacizumab. Les patients atteints d'un cancer colorectal mťtastatique, histologiquement confirmť et dont la maladie avait progressť, ťtaient randomisťs en proportion ťgale (1 :1) dans les 3 mois aprŤs l'arrÍt du bevacizumab utilisť en 1Ťre ligne de traitement, pour recevoir une chimiothťrapie ŗ base de fluoropyrimidine/oxaliplatine ou fluoropyrimidine/irinotťcan (la chimiothťrapie avait ťtť modifiťe en fonction de celle utilisťe en premiŤre ligne de traitement) avec ou sans bevacizumab. Le traitement ťtait administrť jusqu'ŗ progression de la maladie ou toxicitť inacceptable. Le critŤre principal ťtait la survie globale dťfinie comme le dťlai entre la randomisation et le dťcŤs quel qu'en soit la cause. Un total de 820 patients a ťtť randomisť. L'ajout du bevacizumab ŗ la chimiothťrapie ŗ base de fluoropyrimidine a montrť un allongement statistiquement significatif de la survie chez des patients atteints d'un cancer colorectal mťtastatique ayant progressť aprŤs une premiŤre ligne de traitement contenant du bevacizumab (ITT=819) (Cf. donnťes ci-dessous). Rťsultats d'efficacitť de l'ťtude ML18147 (population ITT) ML18147 -> Chimiothťrapie ŗ base de fluoropyrimidine/irinotťcan ou fluoropyrimidine/oxaliplatine - Nombre de patients : 410 - Survie Globale . Mťdiane (mois) : 9,8 . Risque relatif (IC 95%) : 0,81 (0,69 ; 0,94) (p = 0,0062) - Survie sans progression . Mťdiane (mois) : 4,1 . Risque relatif (IC 95%) : 0,68 (0,59 ; 0,78) (p < 0,0001) - Taux de rťponse objective (ORR) . Nombre de patients inclus dans l'analyse : 406 . Taux : 3,9% (p = 0,3113) -> Chimiothťrapie ŗ base de fluoropyrimidine/irinotťcan ou fluoropyrimidine/oxaliplatine + bevacizumab (a) - Nombre de patients : 409 - Survie Globale . Mťdiane (mois) : 11,2 . Risque relatif (IC 95%) : 0,81 (0,69 ; 0,94) (p = 0,0062) - Survie sans progression . Mťdiane (mois) : 5,7 . Risque relatif (IC 95%) : 0,68 (0,59 ; 0,78) (p < 0,0001) - Taux de rťponse objective (ORR) . Nombre de patients inclus dans l'analyse : 404 . Taux : 5,4% (p = 0,3113) (a) 5 mg/kg toutes les 2 semaines or 7,5 mg/kg toutes les 3 semaines Des amťliorations statistiquement significatives de la survie sans progression ont ťtť observťes. Le taux de rťponse objective ťtait faible dans les deux bras de traitement et la diffťrence n'ťtait pas significative. L'ťtude E3200 a utilisť une dose de bevacizumab ťquivalente ŗ 5 mg/kg par semaine chez les patients naÔfs de bevacizumab, alors que l'ťtude ML18147 a utilisť une dose de bevacizumab ťquivalente ŗ 2,5 mg/kg par semaine chez des patients prť-traitťs par bevacizumab. Une comparaison croisťe des ťtudes sur les donnťes d'efficacitť et de tolťrance est limitťe en raison de diffťrences entre ces ťtudes, plus particuliŤrement sur les populations de patients, l'exposition prťalable au bevacizumab et les traitements de chimiothťrapie. Les posologies de bevacizumab de 5 mg/kg par semaine et de 2,5 mg/kg par semaine ont chacune apportť un bťnťfice statistiquement significatif en ce qui concerne la survie globale (RR= 0,751 dans l'ťtude E3200 ; RR = 0,81 dans l'ťtude ML18147) et la survie sans progression (RR= 0,518 dans l'ťtude E3200 ; RR= 0,68 dans l'ťtude ML18147). En termes de tolťrance, l'incidence globale des effets indťsirables de grades 3 ŗ 5 a ťtť plus ťlevťe dans l'ťtude E3200 que dans l'ťtude ML18147. -> Cancer du sein mťtastatique (CSm) Deux larges ťtudes de phase III avaient pour objectif d'ťvaluer l'effet de ce mťdicament en association ŗ deux chimiothťrapies distinctes, avec comme critŤre principal : la Survie Sans Progression (PFS). Une amťlioration cliniquement pertinente et statistiquement significative de la PFS a ťtť observťe dans chacune des deux ťtudes. Les rťsultats de PFS pour chaque chimiothťrapie de l'indication sont rťsumťs ci-dessous : - Etude E2100 (paclitaxel) : Augmentation de la mťdiane de PFS de 5,6 mois, risque relatif 0,421 (p < 0,0001, IC 95% : [0,343 ; 0,516]) - Etude AVF3694g (capťcitabine) : Augmentation de la mťdiane de PFS 2,9 mois, risque relatif 0,69 (p=0,0002, IC 95% : [0,56 ; 0,84]) Des informations complťmentaires sur chaque ťtude sont prťsentťes ci-dessous. - ECOG E2100 L'ťtude E2100 ťtait une ťtude ouverte, randomisťe, contrŰlťe, multicentrique, ťvaluant le bevacizumab en association au paclitaxel en premiŤre ligne de traitement des patients atteints de cancers du sein mťtastatique ou en rechute locale et n'ayant pas reÁu de chimiothťrapie antťrieure pour leur maladie mťtastatique ou en rechute locale. Les patients ťtaient randomisťs pour recevoir soit du paclitaxel seul (90 mg/m2 en perfusion IV d'1 heure une fois par semaine 3 semaines sur 4) soit du paclitaxel en association au bevacizumab (10 mg/kg en perfusion IV toutes les 2 semaines). Un traitement antťrieur de la maladie mťtastatique par hormonothťrapie ťtait autorisť. Un traitement adjuvant antťrieur par taxane ťtait autorisť, uniquement s'il avait ťtť terminť au moins 12 mois avant l'entrťe dans l'ťtude. Parmi les 722 patients de l'ťtude, la majoritť (90 %) avait un statut HER2-nťgatif. Un petit nombre de patients avait un statut inconnu (8 %) ou un statut HER2-positif confirmť (2 %) et avait ťtť prťcťdemment traitť par trastuzumab ou considťrť comme non ťligible au trastuzumab. Par ailleurs, 65 % des patients avaient reÁu une chimiothťrapie adjuvante comportant des taxanes (19 %) et des anthracyclines (49 %). Les patients avec des mťtastases du systŤme nerveux central, y compris celles antťrieurement traitťes ou opťrťes ťtaient exclus. Dans l'ťtude E2100, les patients ťtaient traitťs jusqu'ŗ progression de la maladie. Dans les cas oý un arrÍt prťmaturť de la chimiothťrapie ťtait nťcessaire, le traitement par bevacizumab en monothťrapie ťtait poursuivi jusqu'ŗ progression de la maladie. Les caractťristiques des patients ťtaient similaires dans les deux bras de traitement. L'objectif principal de l'ťtude ťtait la survie sans progression (PFS), selon une ťvaluation de la progression de la maladie faite par les investigateurs de l'ťtude. De plus, une revue indťpendante du critŤre principal a ťgalement ťtť rťalisťe. Les rťsultats de cette ťtude sont prťsentťs dans les donnťes ci-dessous. Rťsultats d'efficacitť dans l'ťtude E2100 -> Survie Sans Progression : Survie sans progression mťdiane (mois) - Evaluation des Investigateurs (Analyse primaire) . Paclitaxel (n = 354) : 5,8 . Paclitaxel/bevacizumab (n = 368) : 11,4 . Risque relatif (Hazard ratio) (IC 95 %) : 0,421 (0,343 ; 0,516) . Valeur du p : < 0,0001 - Evaluation de la Revue indťpendante . Paclitaxel (n = 354) : 5,8 . Paclitaxel/bevacizumab (n = 368) : 11,3 . Risque relatif (Hazard ratio) (IC 95 %) : 0,483 (0,385 ; 0,607) . Valeur du p : < 0,0001 -> Taux de rťponse (chez les patients ayant une maladie mesurable) : % de patients avec une rťponse objective - Evaluation des Investigateurs (Analyse primaire) . Paclitaxel (n = 273) : 23,4 . Paclitaxel/bevacizumab (n = 252) : 48,0 . Valeur du p : < 0,0001 - Evaluation de la Revue indťpendante . Paclitaxel (n = 243) : 22,2 . Paclitaxel/bevacizumab (n = 229) : 49,8 . Valeur du p : < 0,0001 -> Survie globale : Survie globale mťdiane (mois) - Paclitaxel (n = 354) : 24,8 - Paclitaxel/bevacizumab (n = 368) : 26,5 - Risque relatif (Hazard ratio) (IC 95 %) : 0,869 (0,722 ; 1,046) - Valeur du p : 0,1374 Le bťnťfice clinique du bevacizumab ťvaluť par la PFS a ťtť retrouvť dans tous les sous-groupes testťs prťvus au protocole (y compris l'intervalle libre sans rťcidive, le nombre de sites mťtastatiques, un traitement antťrieur par chimiothťrapie adjuvante et le statut des rťcepteurs aux estrogŤnes). - Etude AVF3694g L'ťtude AVF3694g ťtait une ťtude de phase III, multicentrique, randomisťe, contrŰlťe versus placebo ayant pour objectif d'ťvaluer l'efficacitť et la tolťrance du bevacizumab en association ŗ une chimiothťrapie comparť ŗ une chimiothťrapie seule, en traitement de 1Ťre ligne, chez des patients prťsentant un cancer du sein mťtastatique HER-2 nťgatif ou localement rťcidivant. La chimiothťrapie ťtait choisie ŗ la discrťtion de l'investigateur avant la randomisation selon un ratio 2:1, pour recevoir soit une chimiothťrapie plus bevacizumab, soit une chimiothťrapie plus placebo. Les choix de chimiothťrapies comprenaient la capťcitabine, un taxane (particules de protťines liťes au paclitaxel, docetaxel), des traitements ŗ base d'anthracyclines (doxorubicine/cyclophosphamide, epirubicin/cyclophosphamide, 5-fluorouracil/doxorubicine/cyclophosphamide, 5-fluorouracil/epirubicin/cyclophosphamide) administrťs toutes les 3 semaines. Le bevacizumab ou le placebo ťtait administrť ŗ la posologie de 15 mg/kg toutes les 3 semaines. Cette ťtude comprenait une phase de traitement en aveugle, une phase optionnelle en ouvert aprŤs progression et une phase de suivi de la survie. Durant la phase de traitement en aveugle, les patients ont reÁu une chimiothťrapie en association au bevacizumab ou au placebo toutes les 3 semaines jusqu'ŗ progression de la maladie, toxicitť limitant le traitement, ou dťcŤs. AprŤs progression documentťe de la maladie, les patients qui entraient dans la phase optionnelle en ouvert pouvaient recevoir le bevacizumab en ouvert en association ŗ un large choix de traitement de deuxiŤme ligne. Les analyses statistiques ont ťtť rťalisťes indťpendamment pour : 1) les patients traitťs par capťcitabine en association au bevacizumab ou au placebo ; 2) les patients traitťs par une chimiothťrapie ŗ base de taxanes ou d'anthracyclines en association au bevacizumab ou au placebo. Le critŤre principal ťtait la Survie Sans Progression (PFS) basť sur l'ťvaluation de l'investigateur. Par ailleurs, le critŤre principal ťtait ťgalement ťvaluť par un Comitť de Revue Indťpendant. Les rťsultats de cette ťtude, pour les analyses de survie sans progression et de taux de rťponses dťfinies dans le protocole final, pour la cohorte capťcitabine de l'ťtude AVF3694g, indťpendante et de puissance nťcessaire pour pouvoir conclure, sont prťsentťs ci-dessous. Les rťsultats d'une ťtude exploratoire de la survie globale avec 7 mois supplťmentaires de suivi (environ 46% des patients ťtaient dťcťdťs) sont ťgalement prťsentťs. Le pourcentage de patients ayant reÁu le bevacizumab pendant la phase en ouvert ťtait de 62,1% dans le bras capťcitabine + placebo et de 49,9% dans le bras capťcitabine + bevacizumab. Rťsultats d'efficacitť de l'ťtude AVF3694g : Capťcitabine (a) et Bevacizumab/Placebo (Cap + Beva/Pl) * Survie sans progression (b) -> Evaluation des investigateurs - Mťdiane de la survie sans progression (mois) . Cap + Pl (n= 206) : 5,7 . Cap + Beva (n=409) : 8,6 - Risque relatif (hazard ratio) vs bras placebo (IC 95 %) : 0,69 (0,56 ; 0,84) - Valeur du p : 0,0002 -> Evaluation du Comitť de Revue Indťpendant - Mťdiane de la survie sans progression (mois) . Cap + Pl (n= 206) : 6,2 . Cap + Beva (n=409) : 9,8 - Risque relatif (hazard ratio) vs bras placebo (IC 95 %) : 0,68 (0,54 ; 0,86) - Valeur du p : 0,0011 * Taux de rťponse (pour les patients avec une maladie mesurable) (b) - % de patients avec une rťponse objective . Cap + Pl (n= 161) : 23,6 . Cap + Beva (n=325) : 35,4 - valeur du p : 0,0097 * Survie globale (b) - Risque relatif (hazard ratio) vs bras placebo (IC 95 %) : 0,88 (0,69 ; 1,13) - Valeur exploratoire du p : 0,33 (a) 1000 mg/m2 administrť par voie orale deux fois par jour pendant 14 jours toutes les 3 semaines (b) Cette analyse stratifiťe incluait tous les ťvŤnements de progression ou de dťcŤs exceptťs ceux liťs ŗ des traitements hors protocole initiťs avant que la progression ne soit documentťe ; les donnťes de ces patients ťtaient censurťes au moment de la derniŤre ťvaluation tumorale avant le dťbut du traitement hors protocole. Une analyse non stratifiťe de la PFS (ťvaluťe par les investigateurs) a ťtť rťalisťe sans censurer les traitements hors protocole avant progression de la maladie. Les rťsultats de ces analyses ťtaient trŤs similaires ŗ ceux de la survie sans progression du critŤre principal. -> Cancer bronchique non ŗ petites cellules (CBNPC) La tolťrance et l'efficacitť du bevacizumab associť ŗ une chimiothťrapie ŗ base de sels de platine, en traitement de premiŤre ligne chez les patients atteints d'un cancer bronchique non ŗ petites cellules (CBNPC) non ťpidermoÔde, ont ťtť ťtudiťes dans les ťtudes E4599 et BO17704. Un bťnťfice sur la survie globale a ťtť dťmontrť dans l'ťtude E4599 avec bevacizumab ŗ la posologie de 15 mg/kg toutes les 3 semaines. L'ťtude BO17704 a dťmontrť que les posologies de 7,5 mg/kg et 15 mg/kg toutes les 3 semaines augmentent la survie sans progression et le taux de rťponse. - E4599 L'ťtude E4599 ťtait une ťtude ouverte, randomisťe, contrŰlťe, multicentrique, ťvaluant le bevacizumab en traitement de premiŤre ligne du CBNPC localement avancť (stade IIIb avec ťpanchement pleural malin), mťtastatique ou en rechute, dŤs lors que l'histologie n'ťtait pas ŗ prťdominance ťpidermoÔde. Les patients ont ťtť randomisťs pour recevoir une chimiothťrapie ŗ base de sels de platine (perfusion IV de paclitaxel 200 mg/m2 et de carboplatine AUC = 6,0) (PC) le premier jour de chaque cycle de 3 semaines pendant 6 cycles maximum de PC, en association avec le bevacizumab ŗ la dose de 15 mg/kg en perfusion IV le premier jour de chaque cycle de 3 semaines. A l'issue de 6 cycles complets de chimiothťrapie carboplatine / paclitaxel ou en cas d'arrÍt prťmaturť de la chimiothťrapie, les patients du groupe bevacizumab + carboplatine / paclitaxel ont continuť ŗ recevoir le bevacizumab en monothťrapie toutes les 3 semaines jusqu'ŗ progression de la maladie. 878 patients ont ťtť randomisťs dans les 2 groupes. Pendant l'essai, parmi les patients ayant reÁu le traitement ŗ l'ťtude, 32,2 % (136/422) ont reÁu entre 7 et 12 administrations de bevacizumab et 21,1 % (89/422) des patients ont reÁu 13 administrations ou plus de bevacizumab. Le critŤre principal de l'ťtude ťtait la durťe de survie. Les rťsultats sont prťsentťs dans les donnťes suivantes. Rťsultats d'efficacitť de l'ťtude E4599 -> Nombre de patients - Groupe 1 - Carboplatine / Paclitaxel : 444 - Groupe 2 - Carboplatine / Paclitaxel + bevacizumab 15 mg/kg toutes les 3 semaines : 434 -> Survie Globale - Temps median (mois) . Groupe 1 - Carboplatine / Paclitaxel : 10,3 . Groupe 2 - Carboplatine / Paclitaxel + bevacizumab 15 mg/kg toutes les 3 semaines : 12,3 - Risque relatif (Hazard ratio) : 0,80 (p = 0,003) 95 % IC (0,69 - 0,93) -> Survie sans progression (PFS) - Temps median (mois) . Groupe 1 - Carboplatine / Paclitaxel : 4,8 . Groupe 2 - Carboplatine / Paclitaxel + bevacizumab 15 mg/kg toutes les 3 semaines : 6,4 - Risque relatif (Hazard ratio) : 0,65 (p < 0,0001) 95 % IC (0,56 - 0,76) -> Taux de rťponse globale - Taux (%) . Groupe 1 - Carboplatine / Paclitaxel : 12,9 . Groupe 2 - Carboplatine / Paclitaxel + bevacizumab 15 mg/kg toutes les 3 semaines : 29,0 (p < 0,0001) Dans une analyse exploratoire, l'amplitude du bťnťfice en survie globale ťtait moins prononcťe dans le sous groupe des patients dont l'histologie ťtait autre qu'un adťnocarcinome. - BO17704 L'ťtude BO17704 ťtait une ťtude de phase III, randomisťe, en double aveugle, ťvaluant le bevacizumab en association au cisplatine et ŗ la gemcitabine versus placebo en association au cisplatine et ŗ la gemcitabine, en premiŤre ligne de traitement du CBNPC non ťpidermoÔde localement avancť (stade IIIb avec mťtastases ganglionnaires supraclaviculaires ou ťpanchement pleural ou pťricardique malin), mťtastatique ou en rechute. L'objectif principal de l'ťtude ťtait la survie sans progression, les objectifs secondaires comprenaient la durťe de la survie globale. Les patients ont ťtť randomisťs pour recevoir soit la chimiothťrapie ŗ base de sels de platine (CG) : 80 mg/m2 de cisplatine en perfusion IV ŗ J1 et 1250 mg/m2 de gemcitabine par perfusion IV ŗ J1 et J8 de chaque cycle de 3 semaines jusqu'ŗ 6 cycles associť au placebo, soit CG en association au bevacizumab ŗ la dose de 7,5 mg/kg ou de 15 mg/kg en perfusion IV ŗ J1 de chaque cycle de 3 semaines. Dans le bras bevacizumab, les patients pouvaient recevoir le bevacizumab en monothťrapie une fois toutes les 3 semaines jusqu'ŗ progression de la maladie ou apparition d'une toxicitť non acceptable. Les rťsultats de l'ťtude montrent que 94 % des patients ťligibles (277/296) ont reÁu bevacizumab en monothťrapie au cycle 7. Une proportion ťlevťe de patients (environ 62 %) ont reÁu diffťrents types de traitements anticancťreux non spťcifiťs par le protocole, ce qui a pu impacter l'analyse de la survie globale. Les rťsultats d'efficacitť sont prťsentťs dans les donnťes ci-dessous. Rťsultats d'efficacitť de l'ťtude BO17704 -> Nombre de patients - Cisplatine / Gemcitabine/ placebo : 347 - Cisplatine / Gemcitabine/ Bevacizumab 7,5 mg/kg Toutes les 3 semaines : 345 - Cisplatine / Gemcitabine/ Bevacizumab 15 mg/kg Toutes les 3 semaines : 351 -> Survie sans progression (PFS) - Temps mťdian (mois) . Cisplatine / Gemcitabine/ placebo : 6,1 . Cisplatine / Gemcitabine/ Bevacizumab 7,5 mg/kg Toutes les 3 semaines : 6,7 (p = 0,0026) . Cisplatine / Gemcitabine/ Bevacizumab 15 mg/kg Toutes les 3 semaines : 6,5 (p = 0,0301) - Risque relatif (Hazard ratio) . Cisplatine / Gemcitabine/ placebo : - . Cisplatine / Gemcitabine/ Bevacizumab 7,5 mg/kg Toutes les 3 semaines : 0,75 [0,62 - 0,91] . Cisplatine / Gemcitabine/ Bevacizumab 15 mg/kg Toutes les 3 semaines : 0,82 [0,68 - 0,98] -> Meilleur taux de rťponse globale (a) - Cisplatine / Gemcitabine/ placebo : 20,1 % - Cisplatine / Gemcitabine/ Bevacizumab 7,5 mg/kg Toutes les 3 semaines : 34,1 % (p < 0,0001) - Cisplatine / Gemcitabine/ Bevacizumab 15 mg/kg Toutes les 3 semaines : 30,4 % (p = 0,0023) -> Survie Globale - Temps mťdian (mois) . Cisplatine / Gemcitabine/ placebo : 13,1 . Cisplatine / Gemcitabine/ Bevacizumab 7,5 mg/kg Toutes les 3 semaines : 13,6 (p = 0,4203) . Cisplatine / Gemcitabine/ Bevacizumab 15 mg/kg Toutes les 3 semaines : 13,4 (p = 0,7613) - Risque relatif (Hazard ratio) . Cisplatine / Gemcitabine/ placebo : - . Cisplatine / Gemcitabine/ Bevacizumab 7,5 mg/kg Toutes les 3 semaines : 0,93 [0,78 - 1,11] . Cisplatine / Gemcitabine/ Bevacizumab 15 mg/kg Toutes les 3 semaines : 1,03 [0,86 - 1,23] (a) patients dont la maladie ťtait mesurable lors de l'entrťe dans l'ťtude. -> Traitement de premiŤre ligne du CBNPC non ťpidermoÔde prťsentant des mutations activatrices de l'EGFR en association ŗ l'erlotinib - JO25567 L'ťtude JO25567 ťtait une ťtude de phase II, randomisťe, en ouvert, multicentrique, conduite au Japon pour ťvaluer l'efficacitť et la tolťrance de ce mťdicament utilisť en association ŗ l'erlotinib, chez des patients atteints d'un CBNPC non ťpidermoÔde, prťsentant des mutations activatrices de l'EGFR (dťlťtion de l'exon 19 ou mutation L858R de l'exon 21), qui n'avaient pas reÁu prťcťdemment de traitement systťmique ŗ un stade IIIB/IV ou d'une maladie rťcidivante. Le critŤre primaire ťtait la survie sans progression (PFS) basťe sur une ťvaluation indťpendante. Les critŤres secondaires comprenaient la survie globale, le taux de rťponse, le taux de contrŰle de la maladie, la durťe de la rťponse et la tolťrance. Le statut de mutation de l'EGFR ťtait dťterminť pour chaque patient avant sa sťlection et 154 patients ont ťtť randomisťs pour recevoir soit erlotinib + bevacizumab (erlotinib 150 mg par voie orale une fois par jour + bevacizumab [15 mg/kg en perfusion IV toutes les 3 semaines]) soit erlotinib en monothťrapie (150 mg par voie orale une fois par jour) jusqu'ŗ progression de la maladie ou toxicitť inacceptable. En l'absence de progression de la maladie, l'interruption d'un composant du traitement ŗ l'ťtude dans le bras erlotinib + bevacizumab n'a pas conduit ŗ l'interruption de l'autre composant du traitement ŗ l'ťtude, tel que spťcifiť dans le protocole de l'ťtude. Les rťsultats d'efficacitť de l'ťtude sont prťsentťs ci-dessous. Rťsultats d'efficacitť de l'ťtude JO25567 - Erlotinib - N = 77 (#) : . Survie Sans Progression (PFS) (^) (mois) .. Temps mťdian : 9,7 .. Risque Relatif (HR) (IC 95%) : 0,54 (0,36 ; 0,79) .. Valeur du p : 0,0015 . Taux de Rťponse Globale .. Taux (n) : 63,6 % (49) .. Valeur du p : 0,4951 . Survie Globale (*) (mois) .. Temps mťdian : 47,4 .. Risque Relatif (HR) (IC 95%) : 0,81 (0,53 ; 1,23) .. Valeur du p : 0,3267 Erlotinib + bevacizumab - N = 75 (#) : . Survie Sans Progression (PFS) (^) (mois) .. Temps mťdian : 16,0 .. Risque Relatif (HR) (IC 95%) : 0,54 (0,36 ; 0,79) .. Valeur du p : 0,0015 . Taux de Rťponse Globale .. Taux (n) : 69,3 (52) .. Valeur du p : 0,4951 . Survie Globale (*) (mois) .. Temps mťdian : 47,0 .. Risque Relatif (HR) (IC 95%) : 0,81 (0,53 ; 1,23) .. Valeur du p : 0,3267 (#) Un total de 154 patients (Indice de performance ECOG 0 ou 1) ťtait randomisť. Cependant, deux des patients randomisťs ont interrompu l'ťtude avant de recevoir un traitement ŗ l'ťtude. (^) Revue ŗ l'aveugle indťpendante (analyse principale telle que dťfinie par le protocole) (*) Analyse exploratoire: analyse finale de la Survie Globale ŗ la date de recueil des donnťes du 31 octobre 2017, environ 59 % des patients ťtaient dťcťdťs IC, intervalle de confiance; HR, Risque relatif ŗ partir de l'analyse de rťgression Cox non stratifiťe. -> Cancer du rein avancť et/ou mťtastatique (CRm) - Bevacizumab en association ŗ l'interfťron alfa-2a en traitement de premiŤre ligne du cancer du rein avancť et/ou mťtastatique (BO17705) Il s'agissait d'une ťtude de phase III, randomisťe, en double aveugle, qui ťvaluait l'efficacitť et la tolťrance du bevacizumab en association ŗ l'interfťron (IFN) alfa-2a comparativement ŗ l'IFN alfa-2a seul, en traitement de premiŤre ligne du CRm. Les 649 patients randomisťs (641 traitťs) avaient un score de performance KPS (Karnofsky Performance Status) > ou = 70 %, et ne prťsentaient aucune mťtastase du SNC, ni dysfonctionnement organique. Les patients ont subi une nťphrectomie pour un carcinome rťnal primitif. Le bevacizumab ŗ la posologie de 10 mg/kg toutes les 2 semaines ťtait administrť jusqu'ŗ progression de la maladie. L'IFN alfa-2a ťtait administrť pendant 52 semaines ou jusqu'ŗ progression de la maladie ŗ une posologie initiale recommandťe de 9 MUI trois fois par semaine, avec une rťduction de la dose ŗ 3 MUI trois fois par semaine autorisťe en deux paliers. Les patients ont ťtť stratifiťs en fonction du pays et du score de Motzer et les groupes de traitement ťtaient bien ťquilibrťs en ce qui concerne les facteurs pronostiques. L'objectif principal de l'ťtude ťtait la survie globale et les objectifs secondaires incluaient la survie sans progression. L'addition du bevacizumab ŗ l'IFN alpha-2a a significativement augmentť la survie sans progression et le taux de rťponse tumorale objective. Ces rťsultats ont ťtť confirmťs par une revue radiologique indťpendante. Toutefois, l'augmentation de 2 mois du critŤre principal, la survie globale, n'a pas ťtť cliniquement significative (HR = 0,91). Une proportion importante de patients (approximativement 63 % IFN/placebo ; 55 % bevacizumab/IFN) ont reÁu aprŤs l'ťtude des traitements anticancťreux non spťcifiťs initialement dans le protocole, dont des agents antinťoplasiques, ce qui peut avoir eu un impact sur l'analyse de la survie globale. Les rťsultats d'efficacitť sont prťsentťs dans les donnťes ci-dessous. Rťsultats d'efficacitť pour l'ťtude BO17705 -> Nombre de patients - Placebo+ IFN (a) : 322 - Bv (b) + IFN (a) : 327 -> Survie sans progression - Mťdiane (mois) . Placebo+ IFN (a) : 5,4 . Bv (b) + IFN (a) : 10,2 - Risque relatif (Hazard ratio) : 0,63 - Intervalle de confiance 95 % : 0,52 ; 0,75 (p < 0,0001) -> Taux de rťponse objective (%) chez les patients ayant une lťsion mesurable - n . Placebo+ IFN (a) : 289 . Bv (b) + IFN (a) : 306 - Taux de rťponse . Placebo+ IFN (a) : 12,8 % . Bv (b) + IFN (a) : 31,4 % . (p < 0,0001) -> Survie globale - Mťdiane (mois) . Placebo+ IFN (a) : 21,3 . Bv (b) + IFN (a) : 23,3 - Risque relatif (Hazard ratio) : 0,91 - Intervalle de confiance 95 % : 0,76 ; 1,10 - (valeur du p = 0,3360) (a) Interfťron alfa-2a 9 MUI 3x/semaine (b) Bevacizumab 10 mg/kg toutes les 2 semaines Un modŤle exploratoire de rťgression multivariťe de Cox utilisant une mťthode de sťlection pas ŗ pas (backward) a identifiť des facteurs pronostiques ŗ l'inclusion qui ťtaient fortement associťs ŗ la survie indťpendamment du traitement : sexe, nombre de leucocytes, plaquettes, perte de poids dans les 6 mois prťcťdant l'entrťe dans l'ťtude, nombre de site mťtastatiques, somme des plus grands diamŤtres des lťsions cibles, score de Motzer. L'ajustement de ces facteurs ŗ l'inclusion a conduit ŗ un risque relatif pour le traitement de 0,78 (IC 95 % [0,63 ; 0,96], p = 0,0219), indiquant une rťduction du risque de dťcŤs de 22 % dans le bras bevacizumab + IFN alpha-2a comparť au bras IFN alpha-2a. Comme prť-spťcifiť dans le protocole, la dose d'IFN alpha-2a a ťtť rťduite de 9 MUI ŗ 6 MUI, ou 3 MUI trois fois par semaine chez 97 patients du groupe IFN alpha-2a et 131 patients du groupe bevacizumab. D'aprŤs le taux de survie sans progression de la maladie au cours du temps, cette rťduction de la dose d'IFN alpha-2a ne semble pas avoir eu d'effet sur l'efficacitť de l'association bevacizumab et IFN alpha-2a, comme dťmontrť par l'analyse en sous-groupe. Les 131 patients du groupe bevacizumab + IFN alpha-2a ayant reÁu une dose d'IFN alpha-2a rťduite et maintenue ŗ 6 ou 3 MUI, ont prťsentť un taux de survie sans progression de la maladie ŗ 6, 12 et 18 mois de respectivement 73, 52 et 21 %, comparťs ŗ 61, 43 et 17 % dans la population totale des patients ayant ťtť traitťs par bevacizumab + IFN alpha-2a. - AVF2938 Il s'agissait d'une ťtude clinique de phase II, randomisťe, en double aveugle, comparant l'administration du bevacizumab ŗ la posologie de 10 mg/kg toutes les 2 semaines et la mÍme posologie du bevacizumab en association ŗ 150 mg par jour d'erlotinib, chez les patients souffrant de cancer du rein mťtastatique ŗ cellules claires. Un total de 104 patients a ťtť randomisť pour recevoir le traitement : 53 patients ont reÁu 10 mg/kg le bevacizumab toutes les 2 semaines plus placebo et 51 patients ont reÁu 10 mg/kg de bevacizumab toutes les 2 semaines plus 150 mg par jour d'erlotinib. L'analyse du critŤre principal de l'ťtude n'a montrť aucune diffťrence entre le groupe bevacizumab + placebo et le groupe bevacizumab + erlotinib (survie sans progression mťdiane de 8,5 mois contre 9,9 mois). Sept patients de chaque groupe ont prťsentť une rťponse objective. L'association de l'erlotinib au bevacizumab n'a pas entraÓnť d'augmentation de la survie globale (risque relatif, 1,764 ; p = 0,1789), de la durťe de rťponse objective (6,7 vs 9,1 mois) ou du temps de progression des symptŰmes (risque relatif, 1,1172 ; p = 0,5076). - AVF0890 Il s'agissait d'une ťtude clinique de phase II, randomisťe, comparant l'efficacitť et la tolťrance du bevacizumab versus placebo. Un total de 116 patients a ťtť randomisť pour recevoir 3 mg/kg de bevacizumab toutes les 2 semaines (n = 39), 10 mg/kg de bevacizumab toutes les 2 semaines (n = 37) ou un placebo (n = 40). Une analyse intermťdiaire a montrť qu'il y avait une prolongation significative du temps jusqu'ŗ progression de la maladie dans le groupe traitť par 10 mg/kg de bevacizumab comparť au groupe placebo (risque relatif, 2,55 ; p<0,001). Il y avait une petite diffťrence, ŗ la limite de la significativitť, dans le temps jusqu'ŗ progression de la maladie entre le groupe traitť par 3 mg/kg de bevacizumab et le groupe placebo (risque relatif, 1,26 ; p = 0,053). Cinq patients ont prťsentť une rťponse objective (partielle), et chacun d'entre eux avait reÁu la dose de 10 mg/kg de bevacizumab ; le taux de rťponse objective pour la dose de 10 mg/kg ťtait de 10 %. -> Cancer ťpithťlial de l'ovaire, des trompes de Fallope et pťritonťal primitif - Traitement de premiŤre ligne du cancer de l'ovaire La tolťrance et l'efficacitť de ce mťdicament, en traitement de premiŤre ligne chez des patientes atteintes d'un cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif, ont ťtť ťtudiťes dans deux essais de phase III (GOG-0218 et BO17707) qui ťvaluaient l'effet de l'ajout de ce mťdicament au carboplatine et au paclitaxel comparť ŗ un traitement de chimiothťrapie seul. - GOG-0218 L'ťtude GOG-0218 ťtait une ťtude de phase III multicentrique, randomisťe, en double aveugle, contrŰlťe versus placebo, ŗ trois bras, ťvaluant l'effet de l'ajout de ce mťdicament ŗ un traitement de chimiothťrapie approuvť (carboplatine et paclitaxel) chez des patientes atteintes d'un cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif, ŗ des stades avancťs (stades III B, III C et IV selon la version datťe de 1988 de la classification FIGO). Les patientes ayant prťalablement reÁu pour un cancer de l'ovaire un traitement avec du bevacizumab, ou un traitement systťmique anticancťreux (par exemple : chimiothťrapie, traitement avec un anticorps monoclonal, traitement avec un inhibiteur de la tyrosine kinase ou traitement hormonal) ou une radiothťrapie abdominale ou pelvienne ťtaient exclues de l'ťtude. Un total de 1873 patientes a ťtť randomisť, en proportion ťgale, dans les trois bras suivants : . Bras CPP : Cinq cycles de placebo (ŗ partir du cycle 2) en association au carboplatine (AUC 6) et au paclitaxel (175 mg/m2) pendant 6 cycles, suivi du placebo seul pour une durťe totale de traitement allant jusqu'ŗ 15 mois. . Bras CPB15 : Cinq cycles de bevacizumab (15 mg/kg toutes les 3 semaines ŗ partir du cycle 2) en association au carboplatine (AUC 6) et au paclitaxel (175 mg/m2) pendant 6 cycles, suivis du placebo seul pour une durťe totale de traitement allant jusqu'ŗ 15 mois. . Bras CPB15+ : Cinq cycles de bevacizumab (15 mg/kg toutes les 3 semaines ŗ partir du cycle 2) en association au carboplatine (AUC 6) et au paclitaxel (175 mg/m2) pendant 6 cycles, suivis de bevacizumab en monothťrapie (15 mg/kg toutes les 3 semaines) pour une durťe totale de traitement allant jusqu'ŗ 15 mois. La majoritť des patientes incluses dans l'ťtude ťtait de type caucasien (87 % dans les 3 bras) ; l'‚ge mťdian ťtait de 60 ans dans les bras CPP et CPB15 et de 59 ans dans le bras CPB15+ ; 29 % des patientes des bras CPP et CPB15 et 26 % des patientes du bras CPB15+ avaient plus de 65 ans. Globalement, environ 50 % des patientes avaient un indice de performance GOG de 0 ŗ l'inclusion, 43% un indice de performance GOG de 1 et 7 % un indice de performance GOG de 2. La plupart des patientes ťtaient atteintes d'un cancer ťpithťlial de l'ovaire (82 % dans les bras CPP et CPB15, 85 % dans le bras CPB15+) ; viennent ensuite celles atteintes d'un cancer pťritonťal primitif (16 % dans le bras CPP, 15 % dans le bras CPB15, 13 % dans le bras CPB15+), puis enfin celles atteintes d'un cancer des trompes de Fallope (1 % dans le bras CPP, 3 % dans le bras CPB15, 2 % dans le bras CPB15+). La majoritť des patientes avait un adťnocarcinome de type histologique sťreux (85 % dans les bras CPP et CPB15, 86 % dans le bras CPB15+). Globalement, environ 34 % des patientes avaient une maladie rťsiduelle macroscopique de stade FIGO III aprŤs exťrŤse optimale, 40 % des patientes avaient une maladie rťsiduelle macroscopique de stade FIGO III aprŤs exťrŤse suboptimale et 26 % ťtaient de stade IV. Le critŤre principal ťtait la survie sans progression (PFS) basťe sur l'ťvaluation de la progression de la maladie par les investigateurs, ŗ partir de scanners, du taux du marqueur CA 125 ou d'une dťtťrioration symptomatique durant le protocole. Par ailleurs, une analyse prť-dťfinie des donnťes censurant les ťvťnements de progression dťfinis sur la base de l'augmentation du CA 125 a ťtť conduite, ainsi qu'une revue indťpendante de la PFS dťterminťe par les scanners. L'objectif principal d'amťlioration de la PFS a ťtť atteint. Les patientes ayant reÁu du bevacizumab ŗ la dose de 15 mg/kg toutes les 3 semaines en association ŗ la chimiothťrapie et ayant continuť ŗ recevoir du bevacizumab seul (CPB15+), ont eu une amťlioration cliniquement pertinente et statistiquement significative de la PFS, comparťe aux patientes traitťes par chimiothťrapie seule (carboplatine et paclitaxel) en premiŤre ligne. Aucun bťnťfice cliniquement pertinent en PFS n'a ťtť observť chez les patientes ayant reÁu du bevacizumab en association ŗ la chimiothťrapie et n'ayant pas continuť ŗ recevoir du bevacizumab seul (CPB15). Les rťsultats de cette ťtude sont rťsumťs ci-dessous. Rťsultats d'efficacitť de l'ťtude GOG-0218 -> Survie sans progression (PFS) (1) - CPP (n = 625) . Mťdiane de la survie sans progression (mois) : 10,6 . Risque relatif (Hazard ratio) (Intervalle de confiance de 95 %) (2) : - . Valeur du p (3, 4) : - - CPB15 (n = 625) . Mťdiane de la survie sans progression (mois) : 11,6 . Risque relatif (Hazard ratio) (Intervalle de confiance de 95 %) (2) : 0,89 (0,78 ; 1.02) . Valeur du p (3, 4) : 0,0437 - CPB15+ (n = 623) . Mťdiane de la survie sans progression (mois) : 14,7 . Risque relatif (Hazard ratio) (Intervalle de confiance de 95 %) (2) : 0,70 (0.61 ; 0.81) . Valeur du p (3, 4) : < 0,0001 -> Taux de rťponse objective (5) - CPP (n = 396) . % de patientes avec une rťponse objective : 63,4 . Valeur du p : - - CPB15 (n = 393) . % de patientes avec une rťponse objective : 66,2 . Valeur du p : 0,2341 - CPB15+ (n = 403) . % de patientes avec une rťponse objective : 66,0 . Valeur du p : 0,2041 -> Survie Globale (6) - CPP (n = 625) . Mťdiane de survie globale (mois) : 40,6 . Risque relatif (Hazard Ratio) (Intervalle de confiance de 95 %) (2) : - . Valeur du p (3) : - - CPB15 (n = 625) . Mťdiane de survie globale (mois) : 38,8 . Risque relatif (Hazard Ratio) (Intervalle de confiance de 95 %) (2) : 1,07 (0,91 ; 1,25) . Valeur du p (3) : 0,2197 - CPB15+ (n = 623) . Mťdiane de survie globale (mois) : 43,8 . Risque relatif (Hazard Ratio) (Intervalle de confiance de 95 %) (2) : 0,88 (0,75 ; 1,04) . Valeur du p (3) : 0,0641 (1) Les investigateurs ont ťvaluť l'analyse de la PFS spťcifiťe au protocole GOG (donnťes de progression CA 125 et traitements hors protocole avant progression de la maladie non censurťs) ŗ la date du 25 fťvrier 2010 (cut-off). (2) Relatif au bras contrŰle. Valeur du p (test du log-rank unilatťral) (3) Test du log-rank unilatťral (4) Soumis ŗ une valeur seuil de p de 0,0116 (5) Patiente ayant une maladie mesurable initialement (6) Analyse de la survie globale ťvaluťe au moment oý environ 36 % des patientes ťtaient dťcťdťes. Des analyses prť-dťfinies de la PFS ont ťtť conduites, toutes avec un cut-off au 29 septembre 2009. Les rťsultats de ces analyses prť-dťfinies sont comme suit : . L'analyse prťvue au protocole de la PFS ťvaluťe par les investigateurs (donnťes de progression CA 125 et traitements hors protocole non censurťs) a montrť un risque relatif stratifiť de 0,71 (IC 95 % : 0,61-0,83, valeur de p du test du log-rank unilatťral < 0,0001) quand le bras CPB15+ est comparť au bras CPP, avec une mťdiane de PFS de 10,4 mois dans le bras CPP et de 14,1 mois dans le bras CPB15+. . L'analyse primaire de la PFS ťvaluťe par les investigateurs (donnťes de progression CA 125 et traitements hors protocole censurťs) a montrť un risque relatif stratifiť de 0,62 (IC 95 % : 0,52-0,75, valeur de p du test du log-rank unilatťral < 0,0001) quand le bras CPB15+ est comparť au bras CPP, avec une mťdiane de PFS de 12,0 mois dans le bras CPP et de 18,2 mois dans le bras CPB15+. . L'analyse de la PFS dťterminťe par le comitť de revue indťpendant (traitements hors protocole censurťs) a montrť un risque relatif stratifiť de 0,62 (IC 95 % : 0,50-0,77, valeur de p du test du log-rank unilatťral < 0,0001) quand le bras CPB15+ est comparť au bras CPP, avec une mťdiane de PFS de 13,1 mois dans le bras CPP et de 19,1 mois dans le bras CPB15+. Des analyses de la PFS en sous-groupe, par stade de la maladie et statut de l'exťrŤse, sont rťsumťes ci-dessous. Ces rťsultats dťmontrent une robustesse de l'analyse de la PFS telle que prťsentťe ci-dessus Rťsultats de la PFS1 par stade de la maladie et statut de l'exťrŤse de l'ťtude GOG-0218 -> Patientes randomisťes ayant une maladie de stade III aprŤs exťrŤse optimale (2,3) - CPP (n = 219) . Mťdiane de la survie sans progression (mois) : 12,4 . Risque relatif (IC 95 %) (4) : - - CPB15 (n = 204) . Mťdiane de la survie sans progression (mois) : 14,3 . Risque relatif (IC 95 %) (4) : 0,81 (0,62 ; 1,05) - CPB15+ (n = 216) . Mťdiane de la survie sans progression (mois) : 17,5 . Risque relatif (IC 95 %) (4) : 0,66 (0,50 ; 0,86) -> Patientes randomisťes ayant une maladie de stade III aprŤs exťrŤse suboptimale (3) - CPP (n = 253) . Mťdiane de la survie sans progression (mois) : 10,1 . Risque relatif (IC 95 %) (4) : - . Patientes randomisťes ayant une maladie de stade IV : - CPB15 (n = 256) . Mťdiane de la survie sans progression (mois) : 10,9 . Risque relatif (IC 95 %) (4) : 0,93 (0,77 ; 1,14) . Patientes randomisťes ayant une maladie de stade IV : - CPB15+ (n = 242) . Mťdiane de la survie sans progression (mois) : 13,9 . Risque relatif (IC 95 %) (4) : 0,78 (0,63 ; 0,96) -> Patientes randomisťes ayant une maladie de stade IV - CPP (n = 153) . Mťdiane de la survie sans progression (mois) : 9,5 . Risque relatif (IC 95 %) (4) : - - CPB15 (n = 165) . Mťdiane de la survie sans progression (mois) : 10,4 . Risque relatif (IC 95 %) (4) : 0,90 (0,70 ; 1,16) - CPB15+ (n = 165) . Mťdiane de la survie sans progression (mois) : 12,8 . Risque relatif (IC 95 %) (4) : 0,64 (0,49 ; 0,82) (1) Les investigateurs ont ťvaluť l'analyse de la PFS spťcifiťe au protocole GOG (donnťes de progression CA 125 et traitements hors protocole avant progression de la maladie non censurťs) ŗ la date du 25 fťvrier 2010 (cut-off). (2) Avec une maladie rťsiduelle macroscopique (3) 3,7 % de la population globale de patientes randomisťes avaient une maladie de stade IIIB (4) Relatif au bras contrŰle. - BO17707 (ICON7) L'ťtude BO17707 ťtait une ťtude de phase III, ŗ deux bras, multicentrique, randomisťe, contrŰlťe, en ouvert comparant l'effet de l'ajout de ce mťdicament ŗ l'association carboplatine plus paclitaxel chez des patientes, atteintes d'un cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif de stade FIGO I ou IIA (Grade 3 ou histologie ŗ cellules claires uniquement ; n=142), ou de stade de FIGO IIB - IV (tous les grades et tous les types histologiques ; n=1386), aprŤs chirurgie (NCI-CTCAE v.3) Les patientes ayant prťalablement reÁu pour un cancer de l'ovaire un traitement avec du bevacizumab, ou un traitement systťmique anticancťreux (par exemple : chimiothťrapie, traitement avec un anticorps monoclonal, traitement avec un inhibiteur de la tyrosine kinase ou un traitement hormonal) ou une radiothťrapie abdominale ou pelvienne, ťtaient exclues de l'ťtude. Un total de 1528 patientes a ťtť randomisť, en proportion ťgale, dans les deux bras suivants : . Bras CP : carboplatine (ASC 6) et paclitaxel (175 mg/m2) pendant 6 cycles d'une durťe de 3 semaines. . Bras CPB 7,5+ : carboplatine (ASC 6) et paclitaxel (175 mg/m2) pendant 6 cycles d'une durťe de 3 semaines plus bevacizumab (7,5 mg/kg toutes les 3 semaines) pendant 12 mois maximum (le bevacizumab dťmarrait au cycle 2 de la chimiothťrapie si le traitement avait ťtť initiť dans les 4 semaines suivant la chirurgie ou au cycle 1 si le traitement avait ťtť initiť plus de 4 semaines aprŤs la chirurgie). La majoritť des patientes incluses dans l'ťtude ťtait de type caucasien (96 %) ; l'‚ge mťdian ťtait de 57 ans dans les deux bras de traitement, 25 % des patientes de chaque bras avaient 65 ans ou plus et environ 50 % des patientes avaient un indice de performance ECOG de 1 ; 7 % des patientes de chaque bras avaient un indice de performance ECOG de 2. La majoritť des patientes ťtait atteinte d'un cancer ťpithťlial de l'ovaire (87,7 %) ; viennent ensuite celles atteintes d'un cancer pťritonťal primitif (6,9 %), puis celles atteintes d'un cancer des trompes de Fallope (3,7 %) ou celles ayant un mixte des 3 origines (1,7 %). La plupart des patientes ťtaient de stade FIGO III (68 % dans les deux bras), puis 13 % et 14 % de stade FIGO IV, 10 % et 11 % de stade FIGO II et 9 % et 7 % de stade FIGO I. La majoritť des patientes de chaque bras de traitement (74 % et 71 %) avaient des tumeurs primaires peu diffťrenciťes (Grade 3) lors de la randomisation. L'incidence de chaque sous-type histologique du cancer ťpithťlial de l'ovaire ťtait similaire entre les deux bras de traitement ; 69 % des patientes dans chaque bras de traitement avaient un adťnocarcinome de type histologique sťreux. Le critŤre principal ťtait la survie sans progression (PFS), ťvaluťe par les investigateurs selon les critŤres RECIST. L'objectif principal d'amťlioration de la PFS a ťtť atteint. Les patientes ayant reÁu du bevacizumab ŗ la dose de 7,5 mg/kg toutes les 3 semaines en association ŗ la chimiothťrapie et ayant continuť ŗ recevoir du bevacizumab seul pendant 18 cycles au maximum, ont eu une amťlioration de la PFS statistiquement significative comparťe aux patientes traitťes par chimiothťrapie seule (carboplatine et paclitaxel) en premiŤre ligne. Les rťsultats de cette ťtude sont rťsumťs ci-dessous. Rťsultats d'efficacitť de l'ťtude BO17707 (ICON7) -> Survie sans progression (PFS) - CP (n = 764) . Mťdiane de la survie sans progression PFS (mois) (2) : 16,9 . Risque relatif [Intervalle de confiance de 95 %] (2) : 0,86 [0,75; 0,98] (valeur du p = 0,0185) - CPB7,5+ (n =764) . Mťdiane de la survie sans progression PFS (mois) (2) : 19,3 . Risque relatif [Intervalle de confiance de 95 %] (2) : 0,86 [0,75; 0,98] (valeur du p = 0,0185) -> Taux de rťponse objective (1) - CP (n = 277) . Taux de rťponse : 54,9% (p-value = 0,0188) - CPB7,5+ (n = 272) . Taux de rťponse : 64,7% (p-value = 0,0188) - Survie globale (3) - CP (n = 764) . Mťdiane (mois) : 58,0 . Risque relatif [Intervalle de confiance de 95 %] : 0,99 [0,85; 1,15] (valeur du p = 0,8910) - CPB7.5+ (n = 764) . Mťdiane (mois) : 57,4 . Risque relatif [Intervalle de confiance de 95 %] : 0,99 [0,85; 1,15] (valeur du p = 0,8910) (1) Chez les patientes ayant une maladie mesurable au moment de la randomisation. (2) Analyse de la PFS ťvaluťe par les investigateurs ŗ la date du 30 novembre 2010 (cut-off). (3) Analyse de la survie globale finale ťvaluťe au moment oý 46,7% des patients ťtaient dťcťdťs ŗ la date du 31 mars 2013 (cut-off). L'analyse primaire de la PFS ťvaluťe par les investigateurs ŗ la date du 28 fťvrier 2010 (cut-off) montre un risque relatif non stratifiť de 0,79 (IC 95 % : 0,68 ; 0,91, valeur du p du test du log-rank bilatťral 0,0010) avec une mťdiane de PFS de 16,0 mois dans le bras CP et de 18,3 mois dans le bras CPB 7,5+. Des analyses de la PFS en sous-groupe, par stade de la maladie et statut de l'exťrŤse, sont rťsumťes dans les donnťes ci-dessous. Ces rťsultats dťmontrent une robustesse de l'analyse primaire de la PFS telle que prťsentťe ci-dessus. Rťsultats de la PFS (1) par stade de la maladie et statut de l'exťrŤse de l'ťtude BO17707 (ICON7) -> Patientes randomisťes ayant une maladie de stade III aprŤs exťrŤse optimale (2,3) - CP (n = 368) . Mťdiane de la survie sans progression (mois) : 17,7 . Risque relatif (IC 95 %) (4) : - - CPB7,5+ (n = 383) . Mťdiane de la survie sans progression (mois) : 19,3 . Risque relatif (IC 95 %) (4) : 0,89 (0,74 ; 1,07) -> Patientes randomisťes ayant une maladie de stade III aprŤs exťrŤse suboptimale (3) - CP (n = 154) . Mťdiane de la survie sans progression (mois) : 10,1 . Risque relatif (IC 95 %) (4) : - - CPB7,5+ (n = 140) . Mťdiane de la survie sans progression (mois) : 16,9 . Risque relatif (IC 95 %) (4) : 0,67 (0,52 ; 0,87) -> Patientes randomisťes ayant une maladie de stade IV - CP (n = 97) . Mťdiane de la survie sans progression (mois) : 10,1 . Risque relatif (IC 95 %) (4) : - - CPB7,5+ (n = 104) . Mťdiane de la survie sans progression (mois) : 13,5 . Risque relatif (IC 95 %) (4) : 0,74 (0,55 ; 1,01) (1) Les investigateurs ont ťvaluť l'analyse de la PFS ŗ la date du 30 novembre 2010 (cut-off). (2) Avec ou sans maladie rťsiduelle macroscopique (3) 5,8 % de la population globale de patientes randomisťes avaient une maladie de stade IIIB (4) Relatif au bras contrŰle. * Cancer de l'ovaire en rechute La tolťrance et l'efficacitť de ce mťdicament dans le traitement du cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif, en rechute, ont ťtť ťtudiťes dans deux essais de phase III (AVF4095g et MO22224) chez diffťrentes populations de patientes et avec diffťrents protocoles de chimiothťrapie. . AVF4095g a ťvaluť l'efficacitť et la tolťrance du bevacizumab en association au carboplatine et ŗ la gemcitabine, suivis du bevacizumab en monothťrapie chez des patientes atteintes d'un cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif, en rechute sensible aux sels de platine. . GOG-0213 a ťvaluť l'efficacitť et la tolťrance du bevacizumab en association au carboplatine et au paclitaxel, suivis du bevacizumab en monothťrapie chez des patientes atteintes d'un cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif, en rechute sensible aux sels de platine. . MO22224 a ťvaluť l'efficacitť et la tolťrance du bevacizumab en association au paclitaxel, au topotťcan ou ŗ la doxorubicine liposomale pťgylťe chez des patientes atteintes d'un cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif, en rechute rťsistant aux sels de platine. - AVF4095g La tolťrance et l'efficacitť de bevacizumab chez des patientes atteintes d'un cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif, rťcidivant sensible aux sels de platine, qui n'avaient pas reÁu rťcťdemment de chimiothťrapie dans le cadre de leur rťcidive ou de traitement antťrieur par bevacizumab, ont ťtť tudiťes dans un essai de phase III randomisť, en double-aveugle, contrŰlť versus placebo (AVF4095g). L'ťtude comparait l'effet de l'ajout de bevacizumab ŗ la chimiothťrapie carboplatine et gemcitabine, suivi de bevacizumab en monothťrapie jusqu'ŗ progression, ŗ un traitement de chimiothťrapie carboplatine et gemcitabine seul. Seules ont ťtť incluses dans cette ťtude, les patientes atteintes d'un cancer de l'ovaire, pťritonťal primitif ou des trompes de Fallope, histologiquement documentť et ayant rťcidivť plus de 6 mois aprŤs le traitement de chimiothťrapie ŗ base de sels de platine, qui n'avaient pas reÁu prťalablement de chimiothťrapie dans le cadre de leur rťcidive et qui n'ont pas ťtť traitťes prťalablement par du bevacizumab ou d'autres inhibiteurs du VEGF ou d'autres agents ciblant le rťcepteur du VEGF. Un total de 484 patientes atteintes d'une maladie mesurable a ťtť randomisť, en proportion ťgale (1 :1), dans les deux bras suivants : . Carboplatine (ASC 4, Jour 1) et gemcitabine (1000 mg/m2, Jours 1 et 8) suivis du placebo toutes les 3 semaines pendant 6 cycles, et jusqu'ŗ 10 cycles, suivis du placebo (toutes les 3 semaines) seul jusqu'ŗ progression de la maladie ou toxicitť inacceptable. . Carboplatine (ASC 4, Jour 1) et gemcitabine (1000 mg/m2, Jours 1 et 8) suivis de bevacizumab (15 mg/kg, Jour 1) toutes les 3 semaines pendant 6 cycles, et jusqu'ŗ 10 cycles, suivis de ce mťdicament (15 mg/kg toutes les 3 semaines) seul jusqu'ŗ progression de la maladie ou toxicitť inacceptable. Le critŤre principal ťtait la survie sans progression (PFS), ťvaluťe par les investigateurs selon RECIST 1.0 mis ŗ jour. Les critŤres supplťmentaires comprenaient la rťponse objective, la durťe de la rťponse, la survie globale et la tolťrance. Une revue indťpendante de critŤre principal a ťgalement ťtť conduite. Les rťsultats de cette ťtude sont rťsumťs ci-dessous. Rťsultats d'efficacitť de l'ťtude AVF4095 Survie sans progression -> Evaluation des investigateurs - Traitements hors protocole non censurťs Mťdiane de la survie sans progression (mois) . Placebo+ C/G (n = 242) : 8,4 . Bevacizumab + C/G (n = 242) : 12,4 Risque relatif (IC 95 %) . Placebo+ C/G (n = 242) : 0,524 [0,425 ; 0,645] . Bevacizumab + C/G (n = 242) : 0,524 [0,425 ; 0,645] Valeur du p . Placebo+ C/G (n = 242) : < 0,0001 . Bevacizumab + C/G (n = 242) : < 0,0001 - Traitements hors protocole censurťs Mťdiane de la survie sans progression (mois) . Placebo+ C/G (n = 242) : 8,4 . Bevacizumab + C/G (n = 242) : 12,4 Risque relatif (IC 95 %) . Placebo+ C/G (n = 242) : 0,484 [0,388 ; 0,605] . Bevacizumab + C/G (n = 242) : 0,484 [0,388 ; 0,605] Valeur du p . Placebo+ C/G (n = 242) : < 0,0001 . Bevacizumab + C/G (n = 242) : < 0,0001 -> Evaluation du Comitť de Revue Indťpendant - Traitements hors protocole non censurťs Mťdiane de la survie sans progression (mois) . Placebo+ C/G (n = 242) : 8,6 . Bevacizumab + C/G (n = 242) : 12,3 Risque relatif (IC 95 %) . Placebo+ C/G (n = 242) : 0,480 [0,377 ; 0,613] . Bevacizumab + C/G (n = 242) : 0,480 [0,377 ; 0,613] Valeur du p . Placebo+ C/G (n = 242) : < 0,0001 . Bevacizumab + C/G (n = 242) : < 0,0001 - Traitements hors protocole censurťs Mťdiane de la survie sans progression (mois) . Placebo+ C/G (n = 242) : 8,6 . Bevacizumab + C/G (n = 242) : 12,3 Risque relatif (IC 95 %) . Placebo+ C/G (n = 242) : 0,451 [0,351 ; 0,580] . Bevacizumab + C/G (n = 242) : 0,451 [0,351 ; 0,580] Valeur du p . Placebo+ C/G (n = 242) : < 0,0001 . Bevacizumab + C/G (n = 242) : < 0,0001 Taux de rťponse objective -> Evaluation des investigateurs - % de patientes avec une rťponse objective . Placebo+ C/G (n = 242) : 57,4% . Bevacizumab + C/G (n = 242) : 78,5% - Valeur du p . Placebo+ C/G (n = 242) : < 0,0001 . Bevacizumab + C/G (n = 242) : < 0,0001 -> Evaluation du Comitť de Revue Indťpendant - % de patientes avec une rťponse objective . Placebo+ C/G (n = 242) : 53,7% . Bevacizumab + C/G (n = 242) : 74,8% - Valeur du p . Placebo+ C/G (n = 242) : < 0,0001 . Bevacizumab + C/G (n = 242) : < 0,0001 Survie globale -> Evaluation des investigateurs Mťdiane de la survie sans progression (mois) . Placebo+ C/G (n = 242) : 32,9 Risque relatif (IC 95 %) . Placebo+ C/G (n = 242) : 0,952 [0,771 ; 1,176] Valeur du p . Placebo+ C/G (n = 242) : 0,6479 -> Evaluation du Comitť de Revue Indťpendant Mťdiane de la survie sans progression (mois) . Bevacizumab + C/G (n = 242) : 33,6 Risque relatif (IC 95 %) . Bevacizumab + C/G (n = 242) : 0,962 [0,771 ; 1,776] Valeur du p . Bevacizumab + C/G (n = 242) : 0,6479 Les analyses de la survie sans progression en sous-groupe dťpendant du moment de la rechute aprŤs le dernier traitement ŗ base de sels de platine, sont rťsumťes ci-dessous. Survie sans progression entre le dernier traitement ŗ base de sels de platine et la rechute Evaluation des investigateurs -> Placebo+ C/G (n = 242) Temps depuis le dernier traitement ŗ base de sels de platine et la rechute - 6- 12 mois (n=202) . Mťdiane : 8,0 . Risque relatif (IC 95 %) : 0,41 (0,29 - 0,58) - > 12 mois (n=282) . Mťdiane : 9,7 . Risque relatif (IC 95 %) : 0,55 (0,41 Ė 0,73) -> Bevacizumab + C/G (n = 242) Temps depuis le dernier traitement ŗ base de sels de platine et la rechute - 6- 12 mois (n=202) . Mťdiane : 11,9 . Risque relatif (IC 95 %) : 0,41 (0,29 - 0,58) - > 12 mois (n=282) . Mťdiane : 12,4 . Risque relatif (IC 95 %) : 0,55 (0,41 Ė 0,73) -> GOG-0213 GOG-0213, essai de phase III randomisť, contrŰlť et ouvert, a ťvaluť la tolťrance et l'efficacitť de ce mťdicament chez des patientes atteintes d'un cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif, rťcidivant sensible aux sels de platine, qui n'avaient pas reÁu prťcťdemment de chimiothťrapie dans le cadre de leur rťcidive. Il n'y avait pas de critŤre d'exclusion pour un traitement antťrieur par anti-angiogťnique. L'ťtude a ťvaluť l'effet de l'ajout de ce mťdicament au carboplatine et au paclitaxel suivis de ce mťdicament en monothťrapie jusqu'ŗ progression de la maladie ou toxicitť inacceptable comparť ŗ un traitement par carboplatine et paclitaxel seul. Un total de 673 patientes a ťtť randomisť, en proportion ťgale, dans les deux bras suivants : . Bras CP : Carboplatine (ASC 5) et paclitaxel (175 mg/m2 IV) toutes les 3 semaines pendant 6 cycles, et jusqu'ŗ 8 cycles. . Bras CPB : Carboplatine (ASC 5) et paclitaxel (175 mg/m2 IV) toutes les 3 semaines pendant 6 cycles, et jusqu'ŗ 8 cycles, suivis de ce mťdicament (15 mg/kg toutes les 3 semaines) en monothťrapie jusqu'ŗ progression de la maladie ou toxicitť inacceptable. La majoritť des patientes du bras CP (80,4%) et du bras CPB (78,9%) ťtait de type caucasien. L'‚ge mťdian ťtait de 60,0 ans dans le bras CP et de 59,0 ans dans le bras CPB. La majoritť des patientes (CP : 64,6% ; CPB : 68,8%) ťtait ‚gťe de moins de 65 ans. A l'inclusion, la majoritť des patientes dans chaque bras de traitement avait un indice de performance GOG de 0 (CP : 82,4% ; CPB : 80,7%) ou de 1 (CP : 16.7% ; CPB : 18.1%). Un indice de performance GOG de 2 ŗ l'inclusion a ťtť rapportť chez 0,9% des patientes dans le bras CP et chez 1,2% des patientes dans le bras CPB. Le critŤre principal d'efficacitť ťtait la survie globale. Le critŤre secondaire principal d'efficacitť ťtait la survie sans progression (PFS). Les rťsultats sont prťsentťs ci-dessous. Rťsultats d'efficacitť (1),(2) de l'ťtude GOG-0213 CritŤre principal Survie Globale (OS) - Mťdiane de la survie globale (mois) . CP (n=336) : 37,3 . CPB (n=337) : 42,6 - Risque relatif (IC 95%) (eCRF) (a) . CP (n=336) : 0,823 [IC : 0,680 ; 0,996] . CPB (n=337) : 0,823 [IC : 0,680 ; 0,996] - Valeur du p . CP (n=336) : 0,0447 . CPB (n=337) : 0,0447 - Risque relatif (IC 95%) (formulaire d'inscription) (b) . CP (n=336) : 0,838 [IC : 0,693 ; 1,014] . CPB (n=337) : 0,838 [IC : 0,693 ; 1,014] - Valeur du p . CP (n=336) : 0,0683 . CPB (n=337) : 0,0683 CritŤre secondaire Survie sans progression (PFS) - Mťdiane de la Survie sans progression (mois) . CP (n=336) : 10,2 . CPB (n=337) : 13,8 - Risque relatif (IC 95%) . CP (n=336) : 0,613 [IC : 0,521 ; 0,721] . CPB (n=337) : 0,613 [IC : 0,521 ; 0,721] - Valeur du p . CP (n=336) : <0,0001 . CPB (n=337) : <0,0001 (1) Analyse finale (2) L'analyse des tumeurs et les ťvaluations des rťponses ťtaient dťterminťes par les investigateurs selon les critŤres GOG RECIST (directive RECIST rťvisťe (version 1.1) Eur J Cancer. 2009;45:228Y247). (a) Le risque relatif ťtait estimť selon les modŤles de risques proportionnels de Cox stratifiťs par la durťe de l'intervalle sans sel de platine avant son inclusion dans cette ťtude par eCFR (formulaire de rapport ťlectronique) et le statut de la rťduction tumorale chirurgicale secondaire Oui/Non (Oui=randomisť pour subir une cytorťduction ou randomisť pour ne pas subir une cytorťduction ; Non= n'est pas candidat ou ne consent pas ŗ la cytorťduction). (b) stratifiťs par la durťe de l'intervalle sans traitement avant son inclusion dans cette ťtude par le formulaire d'inscription et le statut de la rťduction tumorale chirurgicale secondaire Oui/Non. L'essai a atteint son objectif principal d'amťlioration de la survie globale. Les donnťes issues des eCRF montrent que le traitement par ce mťdicament ŗ 15 mg/kg toutes les 3 semaines en association ŗ une chimiothťrapie (carboplatine et paclitaxel) pendant 6 cycles, et jusqu'ŗ 8 cycles, suivis de ce mťdicament jusqu'ŗ progression de la maladie ou toxicitť inacceptable, a entrainť une amťlioration cliniquement pertinente et statistiquement significative de la survie globale (OS) comparť au traitement par carboplatine et paclitaxel seul. -> MO22224 L'ťtude MO22224 a ťvaluť l'efficacitť et la tolťrance du bevacizumab en association ŗ une chimiothťrapie dans le traitement du cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif, en rechute, rťsistant aux sels de platine. Il s'agit d'une ťtude de phase III, en ouvert, randomisťe, ŗ deux bras, ťvaluant le bevacizumab plus la chimiothťrapie (CT+BV) contre la chimiothťrapie seule (CT). Un total de 361 patientes a ťtť inclus dans cette ťtude. Il leur a ťtť administrť soit une chimiothťrapie seule (paclitaxel, topotťcan ou doxorubicine liposomale pťgylťe (PLD)) soit une chimiothťrapie en association au bevacizumab. : - Bras CT (chimiothťrapie seule): . Paclitaxel 80 mg/m2 en perfusion IV d'1 heure aux jours 1, 8, 15 et 22 toutes les 4semaines. . Topotťcan 4mg/m2 en perfusion IV de 30 minutes aux jours 1, 8 et 15 toutes les 4 semaines. En alternative, une dose de 1,25 mg/m2 pouvait Ítre administrťe sur 30 minutes aux jours 1-5 toutes les 3 semaines. . Doxorubicine liposomale pťgylťe (PLD) 40 mg/m2 en perfusion IV de 1 mg/min au jour 1 uniquement toutes les 4 semaines. AprŤs le cycle 1, le produit pouvait Ítre administrť en perfusion d'1 heure. - Bras CT+BV (chimiothťrapie plus bevacizumab): . La chimiothťrapie choisie ťtait associťe au bevacizumab 10mg/kg en perfusion IV toutes les 2 semaines (ou bevacizumab 15 mg/kg toutes les 3 semaines s'il ťtait utilisť en association au topotťcan 1,25 mg/m2 aux jours 1-5 toutes les 3 semaines). Les patientes ťligibles ťtaient atteintes d'un cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif ayant progressť dans les 6 mois aprŤs un prťcťdent traitement ŗ base de sels de platine composť d'un minimum de 4 cycles de traitement ŗ base de sels de platine. Les patientes devaient avoir une espťrance de vie de 12 semaines au moins et ne pas avoir reÁu prťcťdemment de radiothťrapie pelvienne ou abdominale. La plupart des patientes ťtait de stade FIGO IIIC ou IV. La majoritť des patientes, dans les deux bras, avait un indice de performance ECOG de 0 (bras CT : 56,4% vs bras CT + BV : 61,2%). Le pourcentage des patientes avec un indice de performance ECOG de 1 ou > ou = 2 ťtait de 38,7% et de 5,0% dans le bras CT et de 29,8% et 9,0% dans le bras CT + BV. L'origine ethnique ťtait connue dans 29,3% des cas et la majoritť des patientes ťtait de type caucasien. L'‚ge mťdian des patientes ťtait de 61,0 ans (amplitude : 25-84 ans). Un total de 16 patientes (4,4%) ťtait ‚gť de plus de 75 ans. Les taux globaux d'interruption en raison de survenue d'effets indťsirables ťtaient de 8,8% dans le bras CT et de 43,6% dans le bras CT+BV (majoritairement en raison d'effets indťsirables de grade 2-3) et le temps mťdian jusqu'ŗ interruption ťtait de 5,2 mois dans le bras CT+BV comparť ŗ 2,4 mois dans le bras CT. Le taux d'interruption en raison de survenue d'effets indťsirables chez les patientes ‚gťes de plus de 65 ans ťtait de 8,8% dans le bras CT comparť ŗ 50,0% dans le bras CT+BV. Le risque relatif pour la survie sans progression dans les sous-groupes < 65 ans et = 65 ans ťtait respectivement de 0,47 (IC 95% : 0,35 ; 0,62) et de 0,45 (IC 95% : 0,31 ; 0,67). Le critŤre principal ťtait la survie sans progression et les critŤres secondaires incluaient le taux de rťponse objective et la survie globale. Les rťsultats sont prťsentťs ci-dessous. - CritŤre principal : Survie sans progression (PFS) (*) : CT (n=182) . Mťdiane (mois) : 3,4 . Risque relatif (HR) (IC 95%) : 0,379 [0,296 ; 0,485] . Valeur du p : <0,0001 - CritŤre principal : Survie sans progression (PFS) (*) : CT+BV (n=179) . Mťdiane (mois) : 6,7 . Risque relatif (HR) (IC 95%) : 0,379 [0,296 ; 0,485] . Valeur du p : <0,0001 - CritŤres secondaires : Taux de rťponse objective (**) : CT (n=144) : . % de patientes avec une rťponse objective : 18 (12,5%) . Valeur du p : 0,0007 - CritŤres secondaires : Taux de rťponse objective (**) : CT + BV (n=142) : . % de patientes avec une rťponse objective : 40 (28,2%) . Valeur du p : 0,0007 - Survie Globale (analyse finale) (***) : CT (n=182) : . Mťdiane de la survie globale (mois) : 13,3 . Risque relatif (IC 95%) : 0,870 [0,678 ; 1,116] . Valeur du p : 0,2711 - Survie Globale (analyse finale) (***) : CT +BV (n=179) : . Mťdiane de la survie globale (mois) : 16,6 . Risque relatif (IC 95%) : 0,870 [0,678 ; 1,116] . Valeur du p : 0,2711 Toutes les analyses prťsentťes dans ce tableau sont des analyses stratifiťes. (*) L'analyse primaire a ťtť rťalisťe le 14 Novembre 2011 (cut-off). (**)Patients randomisťs dont la maladie ťtait mesurable lors de l'entrťe dans l'ťtude. (***) L'analyse finale de la survie globale a ťtť rťalisťe aprŤs que la survenue de 266 dťcŤs, reprťsentant 73,7% des patients inclus, ait ťtť observťe. L'essai a atteint son objectif principal d'amťlioration de la survie sans progression. Comparť aux patientes traitťes par chimiothťrapie seule (paclitaxel, topotťcan ou PLD), en situation de rechute rťsistante aux sels de platine, les patientes traitťes par le bevacizumab ŗ la dose de 10 mg/kg toutes les 2 semaines (ou 15 mg/kg toutes les 3 semaines s'il ťtait utilisť en association avec 1,25 mg/m2 de topotťcan aux jours 1-5 toutes les 3 semaines) en association ŗ la chimiothťrapie et qui ont continuť ŗ recevoir le bevacizumab jusqu'ŗ progression de la maladie ou toxicitť inacceptable, avaient une amťlioration statistiquement significative de la survie sans progression. Les analyses exploratoires de la survie sans progression et de la survie globale par cohorte de chimiothťrapie (paclitaxel, topotťcan et PLD) sont rťsumťes ci-dessous. Analyses exploratoire de la survie sans progression et de la survie globale par cohorte de chimiothťrapie -> CT - Paclitaxel n=115 . Mťdiane de la survie sans progression (mois) : 3,9 . Risque Relatif (IC 95%) : 0,47 [0,31 ; 0,72] . Mťdiane de la survie globale (mois) : 13,2 . Risque Relatif (IC 95%) : 0,64 [0,41 ; 0,99] - Topotťcan n=120 . Mťdiane de la survie sans progression (mois) : 2,1 . Risque Relatif (IC 95%) : 0,28 [0,18 ; 0,44] . Mťdiane de la survie globale (mois) : 13,3 . Risque Relatif (IC 95%) : 1,07 [0,70 ; 1,63] - Doxorubicine liposomale pťgylťe (PLD) n=126 . Mťdiane de la survie sans progression (mois) : 3,5 . Risque Relatif (IC 95%) : 0,53 [0,36 ; 0,77] . Mťdiane de la survie globale (mois) : 14,1 . Risque Relatif (IC 95%) : 0,91 [0,61 ; 1,35] -> CT + BV - Paclitaxel n=115 . Mťdiane de la survie sans progression (mois) : 9,2 . Risque Relatif (IC 95%) : 0,47 [0,31 ; 0,72] . Mťdiane de la survie globale (mois) : 22,4 . Risque Relatif (IC 95%) : 0,64 [0,41 ; 0,99] - Topotťcan n=120 . Mťdiane de la survie sans progression (mois) : 6,2 . Risque Relatif (IC 95%) : 0,28 [0,18 ; 0,44] . Mťdiane de la survie globale (mois) : 13,8 . Risque Relatif (IC 95%) : 1,07 [0,70 ; 1,63] - Doxorubicine liposomale pťgylťe (PLD) n=126 . Mťdiane de la survie sans progression (mois) : 5,1 . Risque Relatif (IC 95%) : 0,53 [0,36 ; 0,77] . Mťdiane de la survie globale (mois) : 13,7 . Risque Relatif (IC 95%) : 0,91 [0,61 ; 1,35] * Cancer du col de l'utťrus -> GOG-0240 L'efficacitť et la sťcuritť de ce mťdicament en association ŗ une chimiothťrapie (paclitaxel et cisplatine ou paclitaxel et topotťcan) dans le traitement des patientes atteintes d'un carcinome du col de l'utťrus persistant, en rechute ou mťtastatique, ont ťtť ťvaluťes dans le cadre de l'ťtude GOG-0240, un essai de phase III, randomisť, ŗ quatre-bras, en ouvert, multicentrique. Un total de 452 patientes a ťtť randomisť afin de recevoir soit : - Paclitaxel 135 mg/m2 en perfusion IV de 24 heures au jour 1 et cisplatine 50 mg/m2 en perfusion IV au jour 2, toutes les trois semaines ou, Paclitaxel 175 mg/m2 en perfusion IV de 3 heures au jour 1 et cisplatine 50 mg/m2 en perfusion IV au jour 2, toutes les trois semaines ou, Paclitaxel 175 mg/m2 en perfusion IV de 3 heures au jour 1 et cisplatine 50 mg/m2 en perfusion IV au jour 1, toutes les trois semaines. - Paclitaxel 135 mg/m2 en perfusion IV de 24 heures au jour 1 et cisplatine 50 mg/m2 en perfusion IV au jour 2, plus bevacizumab 15 mg/kg en perfusion IV au jour 2, toutes les trois semaines ou, - Paclitaxel 175 mg/m2 en perfusion IV de 3 heures au jour 1 et cisplatine 50 mg/m2 en perfusion IV au jour 2, plus bevacizumab 15 mg/kg en perfusion IV au jour 2, toutes les trois semaines ou, Paclitaxel 175 mg/m2 en perfusion IV de 3 heures au jour 1 et cisplatine 50 mg/m2 en perfusion IV au jour 1, plus bevacizumab 15 mg/kg en perfusion IV au jour 1, toutes les trois semaines. - Paclitaxel 175 mg/m2 en perfusion IV de 3 heures au jour 1 et topotťcan 0,75 mg/m2 en perfusion IV de 30 minutes aux jours 1 ŗ 3, toutes les trois semaines. - Paclitaxel 175 mg/m2 en perfusion IV de 3 heures au jour 1 et topotťcan 0,75 mg/m2 en perfusion IV de 30 minutes aux jours 1 ŗ 3, plus bevacizumab 15mg/kg en perfusion IV au jour 1, toutes les trois semaines. Les patientes de l'essai ťtaient atteintes d'un carcinome ťpidermoÔde, d'un carcinome adťnosquameux, ou d'un adťnocarcinome du col de l'utťrus, persistant, en rechute ou mťtastatique, non ťligibles au traitement curatif par chirurgie et/ou par radiothťrapie, et n'ayant pas reÁu un traitement prťalable par bevacizumab ou d'autres inhibiteurs du VEGF ou d'autres agents ciblant le rťcepteur du VEGF. L'‚ge mťdian ťtait de 46,0 ans (amplitude : 20 ŗ 83 ans) dans le groupe traitť par chimiothťrapie seule et de 48,0 ans (amplitude : 22 ŗ 85 ans) dans le groupe traitť par chimiothťrapie + bevacizumab ; 9,3% des patientes dans le groupe traitť par chimiothťrapie seule et 7,5% des patientes dans le groupe traitť par chimiothťrapie + bevacizumab, avaient plus de 65 ans. Parmi les 452 patientes randomisťes initialement, la majoritť des patientes ťtait de type caucasien (80,0% dans le groupe traitť par chimiothťrapie seule et 75,3% dans le groupe traitť par chimiothťrapie + bevacizumab) ; prťsentait un carcinome ťpidermoÔde (67,1% dans le groupe traitť par chimiothťrapie seule et 69,6% dans le groupe traitť par chimiothťrapie + bevacizumab) ; prťsentait une affection persistante / en rechute (83,6% dans le groupe traitť par chimiothťrapie seule et 82,8% dans le groupe traitť par chimiothťrapie + bevacizumab) ; prťsentait 1 ŗ 2 foyers mťtastatiques (72,0% dans le groupe traitť par chimiothťrapie seule et 76,2% dans le groupe traitť par chimiothťrapie + bevacizumab) ; prťsentait une atteinte ganglionnaire (50,2% dans le groupe traitť par chimiothťrapie seule et 56,4% dans le groupe traitť par chimiothťrapie + bevacizumab) ; et n'avait pas reÁu de sels de platine depuis plus de 6 mois (72,5% dans le groupe traitť par chimiothťrapie seule et 64,4% dans le groupe traitť par chimiothťrapie + bevacizumab). Le critŤre principal d'efficacitť ťtait la survie globale. Les critŤres secondaires d'efficacitť incluaient la survie sans progression et le taux de rťponse objective. Les rťsultats de l'analyse primaire et de l'analyse de suivi sont prťsentťs respectivement en fonction de l'ajout de bevacizumab au traitement et en fonction du schťma de traitement ci-dessous. Rťsultats d'efficacitť de l'ťtude GOG-0240 en fonction de l'ajout de bevacizumab au traitement CritŤre principal - Survie globale - Analyse primaire (6) . Mťdiane (mois) (1) .. Chimiothťrapie (n=225) : 12,9 .. Chimiothťrapie + bevacizumab (n=227) : 16,8 . Risque relatif [IC 95%] : 0,74 [0,58 ; 0,94] (p (5) = 0,0132) - Survie globale - Analyse de suivi (7) . Mťdiane (mois) (1) .. Chimiothťrapie (n=225) : 13,3 .. Chimiothťrapie + bevacizumab (n=227) : 16,8 . Risque relatif [IC 95%] : 0,76 [0,62 ; 0,94] (p (5), (8) = 0,0126) CritŤres secondaires - Survie sans progression - Analyse primaire (6) . Mťdiane de la survie sans progression (mois) (1) .. Chimiothťrapie (n=225) : 6,0 .. Chimiothťrapie + bevacizumab (n=227) : 8,3 . Risque relatif [IC 95%] : 0,66 [0,54 ; 0,81] (p < 0,0001) - Meilleure rťponse globale - Analyse primaire (6) . Patientes rťpondant au traitement (Taux de rťponse (2)) .. Chimiothťrapie (n=225) : 76 (33,8%) .. Chimiothťrapie + bevacizumab (n=227) : 103 (45,4%) . IC ŗ 95% pour les taux de rťponse (3) : .. Chimiothťrapie (n=225) : [27,6 % ; 40,4 %] .. Chimiothťrapie + bevacizumab (n=227) : [38,8 % ; 52,1 %] . Diffťrence entre les taux de rťponse : 11,60 % . IC ŗ 95% pour les diffťrences entre les taux de rťponse (4) : [2,4 % ; 20,8 %] . p (Test du Chi-2) : 0,0117 (1) Estimations de Kaplan-Meier (2) Patientes et pourcentage de patientes avec une Rťponse ComplŤte ou une Rťponse Partielle confirmťes comme meilleure rťponse globale ; pourcentage calculť chez les patientes avec maladie mesurable ŗ l'inclusion (3) IC ŗ 95% pour un ťchantillon binomial utilisant la mťthode de Pearson-Clopper (4) IC ŗ 95% approximatif pour la diffťrence entre les deux taux utilisant la mťthode d'Hauck-Anderson (5) Test du log-rank (ajustť) (6) L'analyse primaire des donnťes a ťtť rťalisťe avec une date limite de recueil des donnťes fixťe au 12 dťcembre 2012 et est considťrťe comme l'analyse finale (7) L'analyse de suivi des donnťes a ťtť rťalisťe en fonction de la date limite de recueil des donnťes fixťe au 7 mars 2014 (8) La valeur du p a ťtť donnťe uniquement dans un but descriptif Rťsultats de la survie globale de l'ťtude GOG-0240 en fonction du schťma de traitement - Comparaison des traitements : bevacizumab vs. Sans bevacizumab . Autres facteurs : Cisplatine+Paclitaxel . Survie globale - Analyse primaire (1) - Risque relatif (IC 95%) : 0,72 (0,51 ; 1,02) (17,5 vs. 14,3 mois; p = 0,0609) . Survie globale Ė Analyse de suivi (2) - Risque relatif (IC 95%) : 0,75 (0,55 ; 1,01) (17,5 vs. 15,0 mois ; p = 0,0584) - Comparaison des traitements : bevacizumab vs. Sans bevacizumab . Autres facteurs : Topotťcan+Paclitaxel . Survie globale - Analyse primaire (1) - Risque relatif (IC 95%) : 0,76 (0,55 ; 1,06) (14,9 vs. 11,9 mois; p = 0,1061) . Survie globale Ė Analyse de suivi (2) - Risque relatif (IC 95%) : 0,79 (0,59 ; 1,07) (16,2 vs. 12,0 mois ; p = 0,1342) - Comparaison des traitements : Topotťcan+Paclitaxel vs. Cisplatine+Paclitaxel . Autres facteurs : bevacizumab . Survie globale - Analyse primaire (1) - Risque relatif (IC 95%) : 1,15 (0,82 ; 1,61) (14,9 vs. 17,5 mois ; p = 0,4146) . Survie globale Ė Analyse de suivi (2) - Risque relatif (IC 95%) : 1,15 (0,85 ; 1,56) (16,2 vs. 17,5 mois ; p = 0,3769)) - Comparaison des traitements : Topotťcan+Paclitaxel vs. Cisplatine+Paclitaxel . Autres facteurs : sans bevacizumab . Survie globale - Analyse primaire (1) - Risque relatif (IC 95%) : 1,13 (0, 81 ; 1,57) (11,9 vs.14,3 mois; p = 0,4825) . Survie globale Ė Analyse de suivi (2) - Risque relatif (IC 95%) : 1,08 (0,80 ; 1,45) (12,0 vs. 15,0 mois ; p = 0,6267) (1) L'analyse primaire des donnťes a ťtť rťalisťe en fonction de la date limite de recueil des donnťes fixťe au 12 dťcembre 2012 et est considťrťe comme l'analyse finale (2) L'analyse de suivi des donnťes a ťtť rťalisťe avec une date limite de recueil des donnťes fixťe au 7 mars 2014, toutes les valeurs du p ont ťtť donnťes dans un but descriptif uniquement * Population pťdiatrique L'Agence Europťenne du Mťdicament a accordť une dťrogation ŗ l'obligation de soumettre les rťsultats d'ťtudes rťalisťes avec le bevacizumab dans tous les sous-groupes de la population pťdiatrique, dans le carcinome mammaire, l'adťnocarcinome du cŰlon et du rectum, le carcinome bronchique (carcinomes ŗ petites cellules et non ŗ petites cellules), le carcinome du rein et le carcinome urothťlial (ŗ l'exclusion du nťphroblastome, de la nťphroblastomatose, du sarcome ŗ cellules claires, du nťphrome mťsoblastique, du carcinome mťdullaire du rein, du carcinome et de la tumeur rhabdoÔde du rein), le carcinome ovarien (ŗ l'exclusion du rhabdomyosarcome et des tumeurs ŗ cellules germinales), le carcinome des trompes de Fallope (ŗ l'exclusion du rhabdomyosarcome et des tumeurs ŗ cellules germinales), le carcinome pťritonťal (ŗ l'exclusion des blastomes et des sarcomes) et le carcinome du col et du corps utťrin. - Gliome de haut grade Aucune activitť anti-tumorale n'a ťtť observťe dans le cadre de deux prťcťdentes ťtudes parmi un total de 30 enfants ‚gťs de plus de 3 ans, atteints d'un gliome de haut grade en rťcidive ou en progression, traitťs par du bevacizumab et de l'irinotecan (CPT-11). Il n'y a pas assez d'informations permettant de dťterminer la tolťrance et l'efficacitť du bevacizumab chez des enfants atteints d'un gliome de haut grade nouvellement diagnostiquť. . Dans une ťtude ŗ un seul bras (PBTC-022), 18 enfants atteints d'un gliome de haut grade en rťcidive ou en progression autre que pontique (dont 8 patients atteints d'un glioblastome [de grade IV selon la classification de l'OMS], 9 d'un astrocytome anaplasique [grade III] et 1 d'un oligodendrogliome anaplasique [grade III]) ont ťtť traitťs par du bevacizumab (10mg/kg) ŗ deux semaines d'intervalle puis par du bevacizumab en association au CPT-11 (125- 350 mg/m2) une fois toutes les deux semaines jusqu'ŗ progression. Aucune rťponse radiologique objective (partielle ou complŤte) (selon les critŤres de MacDonald) n'a ťtť observťe. La toxicitť et les effets indťsirables comprenaient l'hypertension artťrielle, la fatigue ainsi que des ischťmies du SNC avec dťficit neurologique aigu. . Dans une sťrie rťtrospective monocentrique, 12 enfants atteints d'un gliome de haut grade en rechute ou en progression (3 de grade IV selon la classification de l'OMS, 9 de grade III), ont ťtť traitťs de maniŤre consťcutive (de 2005 ŗ 2008) par du bevacizumab (10 mg/kg) et de l'irinotecan (125 mg/m2) toutes les deux semaines. Il n'y a eu aucune rťponse complŤte et deux rťponses partielles (selon les critŤres de MacDonald). Dans une ťtude randomisťe de phase II (BO25041) 121 patients ‚gťs de > ou = 3 ans ŗ <18 ans, atteints d'un gliome de haut grade sus-tentoriel, sous-tentoriel cťrťbelleux ou pťdonculaire nouvellement diagnostiquť, ont ťtť traitťs par radiothťrapie post-opťratoire associťe au temozolomide en adjuvant avec ou sans bevacizumab : 10 mg/kg toutes les 2 semaines en IV. L'ťtude n'a pas atteint son critŤre de jugement principal consistant ŗ dťmontrer une amťlioration significative de la survie sans ťvťnement (SSE) (ťvaluťe par le Comitť Central d'Examen de Radiologie (CRRC)) lorsque bevacizumab ťtait associť au bras radiothťrapie + temozolomide comparť au bras radiothťrapie + temozolomide seul (HR=1,44 ; IC 95% :0,90 Ė 2,30). Ces rťsultats ťtaient cohťrents avec ceux issus de nombreuses analyses de sensibilitť et dans des sous-groupes cliniquement pertinents. Les rťsultats pour tous les critŤres secondaires (la survie sans ťvťnement ťvaluťe par l'investigateur, le taux de rťponse global et la survie globale) ťtaient cohťrents en ne montrant aucune amťlioration associťe ŗ l'adjonction du bevacizumab au bras radiothťrapie + temozolomide comparť au bras radiothťrapie + temozolomide seul. L'association de bevacizumab ŗ la radiothťrapie + temozolomide n'a pas dťmontrť de bťnťfice clinique dans l'ťtude BO25041 portant sur 60 patients pťdiatriques ťvaluables, atteints d'un gliome de haut grade sus-tentoriel, sous-tentoriel cťrťbelleux ou pťdonculaire nouvellement diagnostiquť (Cf. information sur l'utilisation pťdiatrique en rubrique "Posologie"). - Sarcome des tissus mous Dans une ťtude randomisťe de phase II (BO20924) un total de 154 patients ‚gťs de > ou = 6 mois ŗ <18 ans, nouvellement diagnostiquťs atteints de rhabdomyosarcome et de sarcome des tissus mous non-rhabdomyosarcome mťtastatiques , a ťtť traitť par le traitement de rťfťrence (induction IVADO/IVA +/- thťrapie locale suivi de Vinorelbine en maintenance et de cyclophosphamide) avec ou sans bevacizumab (2,5 mg/kg/semaine) pour une durťe de traitement d'environ 18 mois. Au moment de l'analyse primaire finale, le critŤre principal de survie sans ťvŤnements basťe sur une revue centrale indťpendante n'a pas montrť une diffťrence statistiquement significative entre les deux bras de traitement, avec un HR de 0,93 (95% IC : 0,61 Ė 1,41 ; p = 0,72). La diffťrence de taux de rťponse objective par revue centrale indťpendante ťtait de 18% (IC : 0,6% - 35,3%) entre les deux bras de traitement chez les quelques patients ayant une tumeur ťvaluable ŗ l'inclusion et une rťponse confirmťe avant de recevoir une thťrapie locale : 27 patients sur 75 (36,0%, IC ŗ 95% : 25,2% - 47,9%) dans le bras chimiothťrapie et 34 patients sur 63 (54,0%, IC ŗ 95% : 40,9%, 66,6%) dans le bras bevacizumab + chimiothťrapie. Le critŤre secondaire de la survie globale n'ťtait pas mature. Aucune conclusion dťfinitive ne peut Ítre tirťe concernant le rapport bťnťfice/risque L'association de bevacizumab au traitement de rťfťrence n'a pas dťmontrť de bťnťfice clinique dans l'essai clinique BO20924, chez 71 patients pťdiatriques ťvaluables (‚gťs de 6 mois ŗ moins de 18 ans) atteints de rhabdomyosarcome et de sarcome des tissus mous non-rhabdomyosarcome mťtastatiques (Cf. rubrique "Posologie" pour des informations sur l'utilisation pťdiatrique). L'incidence des effets indťsirables, dont des effets indťsirables de Grade > ou = 3 et des effets indťsirables graves, ťtait similaire entre les deux bras de traitement. Aucun effet indťsirable d'ťvolution fatale n'a eu lieu dans l'un ou l'autre des bras de traitement, tous les dťcŤs ťtant liťs ŗ la progression de la maladie. Le bevacizumab en association avec le traitement multimodal standard semble avoir ťtť tolťrť dans cette population pťdiatrique. |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 16/12/2022 | |
Les donnťes pharmacocinťtiques disponibles pour le bevacizumab proviennent de dix ťtudes cliniques rťalisťes chez des patients atteints de tumeurs solides. Dans toutes les ťtudes cliniques, le bevacizumab ťtait administrť par perfusion I.V. La vitesse de perfusion ťtait ajustťe en fonction de la tolťrance, la durťe de la perfusion initiale ťtant de 90 minutes. La pharmacocinťtique du bevacizumab ťtait linťaire aux doses allant de 1 ŗ 10 mg/kg. * Distribution La valeur caractťristique du volume du compartiment central (Vc) des patients ťtait de 2,73 L pour les femmes et de 3,28 L pour les hommes, ce qui est dans l'intervalle des valeurs rapportťes pour les IgGs et les autres anticorps monoclonaux. La valeur caractťristique du volume du compartiment pťriphťrique (Vp) ťtait de 1,69 L pour les femmes et de 2,35 L pour les hommes lorsque le bevacizumab est administrť avec des agents antinťoplasiques. AprŤs correction selon le poids corporel, le Vc ťtait plus important (+ 20 %) chez les hommes que chez les femmes. * Biotransformation L'ťvaluation du mťtabolisme du bevacizumab chez le lapin aprŤs administration I.V. unique de 125I-bevacizumab indiquait que le profil mťtabolique ťtait similaire ŗ celui attendu pour une molťcule d'IgG native ne se liant pas au VEGF. Le mťtabolisme et l'ťlimination du bevacizumab sont similaires ŗ ceux de l'IgG endogŤne, principalement via un catabolisme protťolytique dans l'ensemble du corps, y compris les cellules endothťliales, et ne sont pas intrinsŤquement liťs ŗ une ťlimination rťnale et hťpatique. La liaison de l'IgG au rťcepteur FcRn conduit ŗ la protection vis-ŗ-vis du mťtabolisme cellulaire et ŗ la longue demi-vie terminale. * …limination La valeur de la clairance des patients est en moyenne ťgale ŗ 0,188 L/jour chez la femme et ŗ 0,220 L/jour chez l'homme. AprŤs correction selon le poids corporel, la clairance du bevacizumab ťtait plus importante (+ 17 %) chez les hommes que chez les femmes. Selon un modŤle ŗ deux compartiments, la demi-vie d'ťlimination de rťfťrence est de 18 jours pour une femme et de 20 jours pour un homme. Une albuminťmie basse et une charge tumorale ťlevťe sont gťnťralement indicateurs d'une sťvťritť de la maladie. La clairance du bevacizumab ťtait accťlťrťe d'environ 30 % chez les patients avec un taux bas d'albumine et de 7 % chez les patients avec charge tumorale ťlevťe comparťs ŗ des patients typiques avec des valeurs mťdianes d'albuminťmie et de charge tumorale. * Pharmacocinťtique dans des populations particuliŤres La pharmacocinťtique de population a ťtť analysťe afin d'ťvaluer les effets de caractťristiques dťmographiques. Les rťsultats obtenus n'ont rťvťlť aucune diffťrence significative des paramŤtres pharmacocinťtiques du bevacizumab en fonction de l'‚ge. - Insuffisants rťnaux La pharmacocinťtique du bevacizumab n'a pas ťtť ťtudiťe chez l'insuffisant rťnal, puisque le rein n'est pas un organe majeur du mťtabolisme ou de l'excrťtion du bevacizumab. - Insuffisants hťpatiques La pharmacocinťtique du bevacizumab n'a pas ťtť ťtudiťe chez l'insuffisant hťpatique, puisque le foie n'est pas un organe majeur de l'ťlimination ou de l'excrťtion du bevacizumab. - Population pťdiatrique : La pharmacocinťtique du bevacizumab a ťtť ťvaluťe chez 152 enfants, adolescents et jeunes adultes (7 mois ŗ 21 ans, pesant entre 5,9 et 125 kg) au cours de 4 ťtudes cliniques utilisant un modŤle de population pharmacocinťtique. Les rťsultats pharmacocinťtiques montrent que la clairance et le volume de distribution du bevacizumab ťtaient comparables entre les patients pťdiatriques et les jeunes adultes lorsqu'ils ťtaient normalisťs au poids corporel, avec une exposition ŗ la baisse lorsque le poids corporel diminuait. L'‚ge n'ťtait pas associť avec la pharmacocinťtique du bevacizumab lorsque le poids corporel ťtait pris en compte. La pharmacocinťtique du bevacizumab a bien ťtť caractťrisťe par le modŤle pharmacocinťtique de la population pťdiatrique chez 70 patients dans l'ťtude BO20924 (de 1,4 ŗ 17,6 ans ; avec un poids compris entre 11,6 et 77,5 kg) et chez 59 patients dans l'ťtude BO25041 (de 1 ŗ 17 ans ; avec un poids compris entre 11,2 et 82,3 kg). Dans l'ťtude BO20924, l'exposition au bevacizumab ťtait gťnťralement moindre, comparativement ŗ un patient adulte typique ŗ la mÍme dose. Dans l'ťtude BO25041, l'exposition au bevacizumab ťtait gťnťralement similaire, comparativement ŗ un patient adulte typique ŗ la mÍme dose. Dans les deux ťtudes, l'exposition au bevacizumab avait une tendance ŗ la baisse lorsque le poids corporel diminuait. |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 16/12/2022 | |
Lors d'ťtudes des ťtudes de 26 semaines chez le singe cynomolgus, une dysplasie physaire a ťtť observťe chez les jeunes animaux dont les cartilages de conjugaison n'ťtaient pas soudťs et ce ŗ des concentrations sťriques moyennes en bevacizumab infťrieures aux concentrations thťrapeutiquesmoyennes attendues en clinique. Chez les lapins, le bevacizumab a inhibť la cicatrisation de plaies ŗ des doses infťrieures ŗ celles proposťes en clinique. Ces effets sur la cicatrisation des plaies se sont avťrťs totalement rťversibles. Aucune ťtude n'a ťtť rťalisťe afin d'ťvaluer le potentiel mutagŤne et carcinogŤne du bevacizumab. Aucune ťtude spťcifique n'a ťtť rťalisťe chez l'animal afin d'ťvaluer l'effet sur la fertilitť. Un effet indťsirable sur la fťrtilitť fťminine est cependant prťvisible, car des ťtudes de la toxicitť par administration rťitťrťe chez l'animal ont rťvťlť une inhibition de la maturation des follicules ovariens, une rarťfaction ou absence des corps jaunes et une diminution associťe du poids des ovaires et de l'utťrus ainsi qu'une rťduction du nombre de cycles menstruels. Le bevacizumab s'est rťvťlť embryotoxique et tťratogŤne aprŤs administration chez le lapin. Les effets observťs incluaient des diminutions du poids corporel maternel et foetal, un nombre accru de rťsorptions fútales et une majoration de l'incidence d'altťrations foetales squelettiques et macroscopiques spťcifiques. Des atteintes fútales ont ťtť observťes ŗ toutes les doses examinťes, dont la plus basse a rťsultť en des concentrations sťriques moyennes prŤs de 3 fois plus ťlevťes que chez des patients recevant 5 mg/kg toutes les 2 semaines. Des informations relatives aux malformations foetales observťes aprŤs commercialisation figurent en rubriques "Fertilitť, grossesse et allaitement" et "Effets indťsirables". |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 16/12/2022 | |
Mťdicament d'origine biologique, non prescriptible en DC.
Les spťcialitťs correspondant ŗ ce mťdicament virtuel peuvent contenir des excipients ŗ effet notoire. Ces excipients ŗ effet notoire peuvent Ítre diffťrents selon les spťcialitťs (Voir spťcialitť(s)).
| Groupe gťnťrique(s) : Nťant |
| Spťcialitť(s) gťnťrique(s) ansm et date(s) d'application : Nťant |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| AVASTIN (EPAR) 2017 |
| LISTE REFERENCE BIOSIMILAIRE 2024 | |
| BIOSIMILAIRE - FICHE BON USAGE HAS | |
| AVASTIN UTERUS SYNTH AVIS 2016 | |
| AVASTIN POUMON SYNTH AVIS 2016 | |
| AVASTIN SYNTHESE D'AVIS 2016 (3) | |
| AVASTIN COLORECTAL SYNTH AVIS 2016 (2) | |
| AVASTIN COLORECTAL SYNTH AVIS 2016 (1) | |
| AVASTIN SYNTHESE D'AVIS 2016 (2) | |
| AVASTIN SYNTHESE D'AVIS 2016 (1) | |
| BEVACIZUMAB DMLA RTU 2015 (1) | |
| AVASTIN SYNTHESE D'AVIS 2015 | |
| BEVACIZUMAB ET FASCIITE NECROSANTE | |
| CANCER COLORECTAL - GUIDE MEDECIN | |
| BEVACIZUMAB HORS-AMM OPHTALMO (2) | |
| RBU 2011 TUM. CEREBRALES : BEVACIZUMAB | |
| RBU 2011 CANCERS DU SEIN : BEVACIZUMAB | |
| RBU 2011 CANCERS GYNECOL. : BEVACIZUMAB | |
| RBU 2011 CANCERS PEDIATRIE : BEVACIZUMAB | |
| RBU 2011 CANCERS DIGESTIFS : BEVACIZUMAB | |
| RBU 2011 CANCERS BRONCH. : BEVACIZUMAB | |
| RBU 2011 CANC. UROL. MASC. : BEVACIZUMAB | |
| RBU 2011 CARC. EPID. : BEVACIZUMAB | |
| BEVACIZUMAB OSTEONECROSE | |
| CANCER DU REIN - GUIDE PATIENT | |
| BEVACIZUMAB HYPERSENSIBILITE | |
| CANCER COL DE L'UTERUS - GUIDE PATIENT | |
| CANCER DE L'OVAIRE - GUIDE PATIENT | |
| CANCER DU POUMON - GUIDE PATIENT | |
| CANCER DU REIN ADULTE - GUIDE MEDECIN | |
| CANCER DU SEIN - GUIDE PATIENT | |
| CANCER COLORECTAL - GUIDE PATIENT | |
| CANCER INVASIF COL UTERIN -GUIDE MEDECIN | |
| CANCER DE L'OVAIRE - GUIDE MEDECIN | |
| CANCER DU SEIN - GUIDE MEDECIN | |
| BEVACIZUMAB HORS AMM (OPHTALMO) | |
| CANC POUMON ET MESOTHELIOM-GUIDE MEDECIN | |
| AVASTIN SYNTHESE D'AVIS 2009 | |
| AVASTIN SYNTHESE D'AVIS 2008 | |
| BEVACIZUMAB FISTULE TRACHEO-OESO | |
| BEVACIZUMAB 2006 (ANCIEN PTT) | |
|
|
|
|
* Conditions de prescription et de dťlivrance Liste I. Mťdicament rťservť ŗ l'usage hospitalier. Prescription rťservťe aux mťdecins spťcialistes ou compťtents en oncologie ou en cancťrologie. |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 16/12/2022 | |
| Code UCD13 : | 3400892611105 |
| Code UCD7 : | 9261110 |
| Code identifiant spťcialitť : | 6 039 164 6 |
| Laboratoire(s) titulaire(s) AMM: |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 16/12/2022 | |
| Laboratoire(s) exploitant(s) : |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 16/12/2022 | |
| Code CIP13 | 3400956620135 |
| Code CIP7 | 5662013 |
| Commercialisation | Disponible : OUI depuis le 04/04/2005 |
| Agrťment collectivitťs/date JO | Oui le 08/07/2005 |
| Radiation collectivitťs/date JO | Non |
| Prťsentation rťservťe ŗ l'hŰpital | Oui |
| Dose totale contenue dans l'unitť commune de dispensation (UCD) |
|
| Conditionnement primaire | 1 FLACON(S) contenant 16 ML (1) |
| Matťriau(x) |
|
| Caractťristique(s) du conditionnement primaire |
|
* Nature et contenu de l'emballage extťrieur |
|
| Prťsentation unitaire | OUI |
| Rťfťrence(s) bibliographique(s) | |
|
|
| Conditions de dťlivrance |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 16/12/2022 | |
| Statut de la prťsentation |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 16/12/2022 | |
| 1. Prix en officine ville | |
| Prix de cette prťsentation (CIP)/date JO | non concernť |
| Tarif forfaitaire de responsabilitť/date JO (gťnťriques) | Non concernť |
| 2. Prix ŗ l'hŰpital (Pharmacie ŗ usage intťrieur) | |
| Prix de vente aux ťtablissements de santť par UCD/date JO (rťtrocession - vente au public) | Non concernť |
| Tarif de responsabilitť par UCD (tarification ŗ l'activitť) | 607,643 euros HT le 01/12/2020 |
| 1. Ville | |
| Taux de remboursement |
|
| 2. HŰpital (Rťtrocession - vente au public) | |
| Taux de remboursement |
|
* ArrÍtť du 19 aoŻt 2015 relatif ŗ la prise en charge d'une spťcialitť pharmaceutique bťnťficiant d'une recommandation temporaire d'utilisation et pris en application de l'article L. 162-17-2-1 du code de la sťcuritť sociale |
|
| Statut(s) du remboursement |
|
| * ArrÍtť du 22 juillet 2022 modifiant la liste des spťcialitťs pharmaceutiques agrťťes ŗ l'usage des collectivitťs et divers services publics (JO du 28/07/2022) Prise en charge des spťcialitťs ci-dessous ťtendue : - en association au paclitaxel et au cisplatine, ou bien en association au paclitaxel et au topotťcan chez les patientes ne pouvant pas recevoir de traitement ŗ base de sels de platine, est indiquť chez les patientes adultes atteintes d'un carcinome du col de l'utťrus persistant, en rechute ou mťtastatique. * ArrÍtť du 20 avril 2022 modifiant la liste des mťdicaments agrťťs ŗ l'usage des collectivitťs et divers services publics mentionnťe ŗ l'article L. 5123-2 du code de la santť publique (JO du 22/04/22) L'annexe ŗ l'arrÍtť susvisť du 12 janvier 2022 est modifiťe comme suit : . au premier alinťa de cette annexe, les mots : "de l'indication thťrapeutique suivante" sont remplacťs par les mots : "es indications thťrapeutiques suivantes" ; . aprŤs l'alinťa se terminant par les mots : "en association ŗ la capťcitabine", sont insťrťs deux alinťas ainsi rťdigťs : " - en association au carboplatine et au paclitaxel, est indiquť chez les patientes adultes atteintes d'un cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif, en premiŤre rťcidive, sensible aux sels de platine et qui n'ont pas ťtť prťalablement traitťes par du bevacizumab ou d'autres inhibiteurs du VEGF (Vascular Endothelial Growth Factor) ou d'autres agents ciblant le rťcepteur du VEGF ; " - en association ŗ l'erlotinib, est indiquťe en traitement de premiŤre ligne chez les patients adultes atteints de cancer bronchique non ŗ petites cellules non ťpidermoÔde, avancť et non opťrable, mťtastatique ou en rechute, et prťsentant des mutations activatrices de l'EGFR (Epidermal Growth Factor Receptor)." - ArrÍtť du 12 janvier 2022 modifiant la liste des mťdicaments agrťťs ŗ l'usage des collectivitťs et divers services publics mentionnťe ŗ l'article L. 5123-2 du code de la santť publique (JO du 14/01/22) Les seules indications thťrapeutiques ouvrant droit ŗ la prise en charge par l'assurance maladie sont celles qui figurent ŗ l'autorisation de mise sur le marchť ŗ la date de publication du prťsent arrÍtť, ŗ l'exception de l'indication thťrapeutique suivante : . en association ŗ la capťcitabine, dans le traitement de premiŤre ligne, chez des patients adultes atteints de cancer du sein mťtastatique, pour lesquels un traitement avec d'autres options de chimiothťrapie incluant des taxanes ou des anthracyclines, n'est pas considťrť comme appropriť. Les patients ayant reÁu un traitement ŗ base de taxanes et d'anthracyclines en situation adjuvante au cours des 12 derniers mois, doivent Ítre exclus d'un traitement par Avastin en association ŗ la capťcitabine * Mťdicament facturable hors-GHS - ArrÍtť du 22 juillet 2022 [...] prises en charge en sus des prestations d'hospitalisation [...] (JO du 28/07/2022) - ArrÍtť du 5 janvier 2018 [...] prises en charge en sus des prestations d'hospitalisation [...] (JO 10/01/18). - ArrÍtť du 16 novembre 2017 [...] prises en charge en sus des prestations d'hospitalisation [...] (JO du 22/11/17) - ArrÍtť du 29 juillet 2016 portant radiation de la liste des spťcialitťs pharmaceutiques prises en charge en sus des prestations d'hospitalisation mentionnťe ŗ l'article L. 162-22-7 du code de la sťcuritť sociale (JO du 03/08/16) - ArrÍtť du 29 juillet 2016 portant radiation de la liste des spťcialitťs pharmaceutiques prises en charge en sus des prestations d'hospitalisation mentionnťe ŗ l'article L. 162-22-7 du code de la sťcuritť sociale (JO du 03/08/16) - ArrÍtť du 12 juillet 2005 modifiant la liste des spťcialitťs pharmaceutiques facturables en sus des prestations d'hospitalisation visťe ŗ l'article L. 162-22-7 du code de la sťcuritť sociale (JO du 26/07/05). - Circulaire DHOS-F-O/DSS-1A/2005/nį119 du 1er mars 05. - Circulaire DHOS-F2-O/DSS-1A/2004/nį36 du 2 fťvrier 04 |
|
| SMR spťcifique de cette prťsentation | NON |
| Modalitť(s) de dispensation |
|
| Durťe(s) et condition(s) de conservation |
|
* Durťe de conservation |
|
| Conditions de conservation aprŤs reconstitution, dilution ou ouverture
* Durťe et prťcautions particuliŤres de conservation |
|
| Rťfťrence(s) officielles(s) : Rectificatif AMM europťenne 16/12/2022 | |
CANCER COLORECTAL


|
|
Ce mťdicament en association ŗ une chimiothťrapie ŗ base de fluoropyrimidine, est indiquť chez les patients adultes atteints de cancer colorectal mťtastatique. |
|
| SMR de l'indication | NIVEAU IMPORTANT 20/04/2016 NIVEAU IMPORTANT 20/04/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 Guide affection longue durťe (ALD) Patient CANCER COLORECTAL - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER COLORECTAL - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER DU SEIN

|
|
Ce mťdicament en association au paclitaxel, est indiquť en traitement de premiŤre ligne, chez des patients adultes atteints de cancer du sein mťtastatique. Pour une information complťmentaire concernant le statut HER2, rťfťrez-vous ŗ la rubrique "Propriťtťs pharmacodynamiques". |
|
| SMR de l'indication | NIVEAU FAIBLE 13/04/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 Guide affection longue durťe (ALD) Patient CANCER DU SEIN - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DU SEIN - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER POUMON NON A PETITE CELLULE

|
|
Ce mťdicament, en association ŗ une chimiothťrapie ŗ base de sels de platine, est indiquť en traitement de premiŤre ligne chez les patients adultes atteints de cancer bronchique non ŗ petites cellules, avancť et non opťrable, mťtastatique ou en rechute, dŤs lors que l'histologie n'est pas ŗ prťdominance ťpidermoÔde. |
|
| SMR de l'indication | NIVEAU IMPORTANT 25/05/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 Guide affection longue durťe (ALD) Patient CANCER DU POUMON - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANC POUMON ET MESOTHELIOM-GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER REIN

|
|
Ce mťdicament, en association ŗ l'interfťron alfa-2a, est indiquť en traitement de premiŤre ligne, chez les patients adultes atteints de cancer du rein avancť et/ou mťtastatique. |
|
| SMR de l'indication | NIVEAU IMPORTANT 02/03/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 Guide affection longue durťe (ALD) Patient CANCER DU REIN - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DU REIN ADULTE - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER DU SEIN
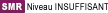
|
|
Ce mťdicament en association ŗ la capťcitabine, est indiquť en traitement de premiŤre ligne, chez des patients adultes atteints de cancer du sein mťtastatique, pour lesquels un traitement avec d'autres options de chimiothťrapie incluant des taxanes ou des anthracyclines, n'est pas considťrť comme appropriť. Les patients ayant reÁu un traitement ŗ base de taxanes et d'anthracyclines en situation adjuvante au cours des 12 derniers mois, doivent Ítre exclus d'un traitement par le bevacizumab en association ŗ la capťcitabine. Pour une information complťmentaire concernant le statut HER2, rťfťrez-vous ŗ la rubrique "Propriťtťs pharmacodynamiques". |
|
| SMR de l'indication | NIVEAU INSUFFISANT 13/04/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 Guide affection longue durťe (ALD) Patient CANCER DU SEIN - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DU SEIN - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER OVAIRE

|
|
Bevacizumab, en association au carboplatine et au paclitaxel, est indiquť en traitement de premiŤre ligne des stades avancťs (stades FIGO (Fťdťration Internationale de Gynťcologie Obstťtrique) III B, III C et IV) du cancer ťpithťlial de l'ovaire chez des patientes adultes (Cf. rubrique "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 29/06/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 Guide affection longue durťe (ALD) Patient CANCER DE L'OVAIRE - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DE L'OVAIRE - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER TROMPE FALLOPE

|
|
Bevacizumab, en association au carboplatine et au paclitaxel, est indiquť en traitement de premiŤre ligne des stades avancťs (stades FIGO (Fťdťration Internationale de Gynťcologie Obstťtrique) III B, III C et IV) du cancer des trompes de Fallope chez des patientes adultes (Cf. rubrique "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 29/06/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 |
| CIM10 |
|
CANCER PERITONEAL

|
|
Bevacizumab, en association au carboplatine et au paclitaxel, est indiquť en traitement de premiŤre ligne des stades avancťs (stades FIGO (Fťdťration Internationale de Gynťcologie Obstťtrique) III B, III C et IV) du cancer pťritonťal primitif chez des patientes adultes (Cf. rubrique "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 29/06/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 |
| Maladie rare | Non |
CANCER OVAIRE

|
|
Bevacizumab, en association au carboplatine et ŗ la gemcitabine ou en association au carboplatine et au paclitaxel, est indiquť chez les patientes adultes atteintes d'un cancer ťpithťlial de l'ovaire en premiŤre rťcidive, sensible aux sels de platine et qui n'ont pas ťtť prťalablement traitťes par du bevacizumab ou d'autres inhibiteurs du VEGF ou d'autres agents ciblant le rťcepteur du VEGF. |
|
| SMR de l'indication | NIVEAU IMPORTANT 01/04/2015 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 Guide affection longue durťe (ALD) Patient CANCER DE L'OVAIRE - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DE L'OVAIRE - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER TROMPE FALLOPE

|
|
Bevacizumab, en association au carboplatine et ŗ la gemcitabine ou en association au carboplatine et au paclitaxel, est indiquť chez les patientes adultes atteintes d'un cancer des trompes de Fallope, en premiŤre rťcidive, sensible aux sels de platine et qui n'ont pas ťtť prťalablement traitťes par du bevacizumab ou d'autres inhibiteurs du VEGF ou d'autres agents ciblant le rťcepteur du VEGF. |
|
| SMR de l'indication | NIVEAU IMPORTANT 01/04/2015 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 |
| CIM10 |
|
CANCER PERITONEAL

|
|
Bevacizumab, en association au carboplatine et ŗ la gemcitabine ou en association au carboplatine et au paclitaxel, est indiquť chez les patientes adultes atteintes d'un cancer pťritonťal primitif, en premiŤre rťcidive, sensible aux sels de platine et qui n'ont pas ťtť prťalablement traitťes par du bevacizumab ou d'autres inhibiteurs du VEGF ou d'autres agents ciblant le rťcepteur du VEGF. |
|
| SMR de l'indication | NIVEAU IMPORTANT 01/04/2015 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 |
| Maladie rare | Non |
CANCER OVAIRE

|
|
Bevacizumab, en association au paclitaxel, au topotťcan ou ŗ la doxorubicine liposomale pťgylťe, est indiquť chez les patientes adultes atteintes d'un cancer ťpithťlial de l'ovaire en rechute, rťsistant aux sels de platine, qui n'ont pas reÁu plus de deux protocoles antťrieurs de chimiothťrapie et qui n'ont pas ťtť prťalablement traitťes par du bevacizumab ou d'autres inhibiteurs du VEGF ou d'autres agents ciblant le rťcepteur du VEGF (Cf. rubrique "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 01/04/2015 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 Guide affection longue durťe (ALD) Patient CANCER DE L'OVAIRE - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DE L'OVAIRE - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER TROMPE FALLOPE

|
|
Bevacizumab, en association au paclitaxel, au topotťcan ou ŗ la doxorubicine liposomale pťgylťe, est indiquť chez les patientes adultes atteintes d'un cancer des trompes de Fallope, en rechute, rťsistant aux sels de platine, qui n'ont pas reÁu plus de deux protocoles antťrieurs de chimiothťrapie et qui n'ont pas ťtť prťalablement traitťes par du bevacizumab ou d'autres inhibiteurs du VEGF ou d'autres agents ciblant le rťcepteur du VEGF (Cf. rubrique "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 01/04/2015 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 |
| CIM10 |
|
CANCER PERITONEAL

|
|
Bevacizumab, en association au paclitaxel, au topotťcan ou ŗ la doxorubicine liposomale pťgylťe, est indiquť chez les patientes adultes atteintes d'un cancer pťritonťal primitif, en rechute, rťsistant aux sels de platine, qui n'ont pas reÁu plus de deux protocoles antťrieurs de chimiothťrapie et qui n'ont pas ťtť prťalablement traitťes par du bevacizumab ou d'autres inhibiteurs du VEGF ou d'autres agents ciblant le rťcepteur du VEGF (Cf. rubrique "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 01/04/2015 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 |
| Maladie rare | Non |
CARCINOME COL UTERIN

|
|
Bevacizumab, en association au paclitaxel et au cisplatine, ou bien en association au paclitaxel et au topotťcan chez les patientes ne pouvant pas recevoir de traitement ŗ base de sels de platine, est indiquť chez les patientes adultes atteintes d'un carcinome du col de l'utťrus persistant, en rechute ou mťtastatique (Cf. rubrique "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 06/07/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 Guide affection longue durťe (ALD) Patient CANCER COL DE L'UTERUS - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER INVASIF COL UTERIN -GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER POUMON NON A PETITE CELLULE
|
|
Ce mťdicament, en association ŗ l'erlotinib, est indiquť en traitement de premiŤre ligne chez les patients adultes atteints de cancer bronchique non ŗ petites cellules non ťpidermoÔde, avancť et non opťrable, mťtastatique ou en rechute, et prťsentant des mutations activatrices de l'EGFR (Epidermal Growth Factor Receptor) (Cf. rubrique "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | Cf. CritŤres de choix : ASMR/SMR, RAPPE, EPAR, FIT, RMO, Recommandations |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 Guide affection longue durťe (ALD) Patient CANCER DU POUMON - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANC POUMON ET MESOTHELIOM-GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
|
|
| Dose | de 5 MG/KG/ADMINISTRATION ŗ 10 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /2 SEMAINES |
|
|
| Durťe de traitement |
|
| Posologie USUELLE | |
|
|
| Dose | de 7,5 MG/KG/ADMINISTRATION ŗ 15 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /3 SEMAINES |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Recommandation(s) |
|
| Ne pas agiter le flacon Ce mťdicament doit Ítre administrť sous le contrŰle d'un mťdecin expťrimentť dans l'utilisation des agents antinťoplasiques. * Cancer colorectal mťtastatique (CCRm) Ce mťdicament est recommandť soit ŗ la posologie de 5 mg/kg ou 10 mg/kg de poids corporel administrť une fois toutes les 2 semaines, soit ŗ la posologie de 7,5 mg/kg ou 15 mg/kg administrť une fois toutes les 3 semaines, en perfusion intraveineuse. Il est recommandť de poursuivre le traitement jusqu'ŗ la progression de la maladie sous-jacente ou toxicitť inacceptable. * Populations particuliŤres - Sujets ‚gťs Aucune adaptation de la dose n'est nťcessaire chez les patients ‚gťs de 65 ans et plus. - Insuffisants rťnaux La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants rťnaux (Cf. rubrique "Propriťtťs pharmacocinťtiques") - Insuffisants hťpatiques La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants hťpatiques. (Cf. rubrique "Propriťtťs pharmacocinťtiques") * Population pťdiatrique La sťcuritť et l'efficacitť du bevacizumab chez les enfants ‚gťs de moins de 18 ans n'ont pas ťtť ťtablies. Les donnťes actuellement disponibles sont dťcrites en rubriques "Effets indťsirables", "Propriťtťs pharmacodynamiques" et "Propriťtťs pharmacocinťtiques" mais aucune recommandation sur la posologie ne peut Ítre donnťe. La sťcuritť et l'efficacitť du bevacizumab chez les enfants ‚gťs de moins de 18 ans n'ont pas ťtť ťtablies. Les donnťes actuellement disponibles sont dťcrites en rubriques "Effets indťsirables", "Propriťtťs pharmacodynamiques" et "Propriťtťs pharmacocinťtiques" mais aucune recommandation sur la posologie ne peut Ítre donnťe. Il n'existe aucune utilisation pertinente du bevacizumab au sein de la population pťdiatrique dans les indications de traitement des cancers du cŰlon, du rectum. Une rťduction de dose n'est pas recommandťe en cas de survenue d'effet indťsirable. Si nťcessaire, le traitement doit Ítre soit arrÍtť de faÁon dťfinitive, soit suspendu de faÁon temporaire, comme dťcrit en rubrique "Mises en garde et prťcautions d'emploi". |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
|
|
| Dose | 10 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /2 SEMAINES |
|
|
| Durťe de traitement |
|
| Posologie USUELLE | |
|
|
| Dose | 15 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /3 SEMAINES |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Recommandation(s) |
|
| Ne pas agiter le flacon Ce mťdicament doit Ítre administrť sous le contrŰle d'un mťdecin expťrimentť dans l'utilisation des agents antinťoplasiques. * Cancer du sein mťtastatique (CSm) Ce mťdicament est recommandť ŗ la posologie de 10 mg/kg de poids corporel administrť une fois toutes les 2 semaines ou ŗ la posologie de 15 mg/kg de poids corporel, administrť une fois toutes les 3 semaines, en perfusion intraveineuse. Il est recommandť de poursuivre le traitement jusqu'ŗ la progression de la maladie sous-jacente ou toxicitť inacceptable. * Populations particuliŤres - Sujets ‚gťs Aucune adaptation de la dose n'est nťcessaire chez les patients ‚gťs de 65 ans et plus. - Insuffisants rťnaux La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants rťnaux (Cf. rubrique "Propriťtťs pharmacocinťtiques") - Insuffisants hťpatiques La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants hťpatiques. (Cf. rubrique "Propriťtťs pharmacocinťtiques") * Population pťdiatrique La sťcuritť et l'efficacitť du bevacizumab chez les enfants ‚gťs de moins de 18 ans n'ont pas ťtť ťtablies. Les donnťes actuellement disponibles sont dťcrites en rubriques "Effets indťsirables", "Propriťtťs pharmacodynamiques" et "Propriťtťs pharmacocinťtiques" mais aucune recommandation sur la posologie ne peut Ítre donnťe. Il n'existe aucune utilisation pertinente du bevacizumab au sein de la population pťdiatrique dans les indications de traitement des cancers du sein. Une rťduction de dose n'est pas recommandťe en cas de survenue d'effet indťsirable. Si nťcessaire, le traitement doit Ítre soit arrÍtť de faÁon dťfinitive, soit suspendu de faÁon temporaire, comme dťcrit en rubrique "Mises en garde et prťcautions d'emploi". |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
| Dose | de 7,5 MG/KG/ADMINISTRATION ŗ 15 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /3 SEMAINES |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Recommandation(s) |
|
| Ne pas agiter le flacon Ce mťdicament doit Ítre administrť sous le contrŰle d'un mťdecin expťrimentť dans l'utilisation des agents antinťoplasiques. * Cancer bronchique non ŗ petites cellules (CBNPC) - Traitement de premiŤre ligne du CBNPC non ťpidermoÔde en association ŗ une chimiothťrapie ŗ base de sels de platine Ce mťdicament est administrť en association ŗ une chimiothťrapie ŗ base de sels de platine jusqu'ŗ 6 cycles de traitement, suivis de ce mťdicament en monothťrapie jusqu'ŗ progression de la maladie. Ce mťdicament est recommandť ŗ la posologie de 7,5 mg/kg ou 15 mg/kg de poids corporel administrť une fois toutes les 3 semaines, en perfusion intraveineuse. Le bťnťfice clinique chez les patients atteints de CBNPC a ťtť dťmontrť aux posologies de 7,5 mg/kg et 15 mg/kg. Pour plus de dťtails, Cf. rubrique "Propriťtťs pharmacodynamiques", paragraphe "Cancer bronchique non ŗ petites cellules (CBNPC)". Il est recommandť de poursuivre le traitement jusqu'ŗ la progression de la maladie sous-jacente ou toxicitť inacceptable. * Populations particuliŤres - Sujets ‚gťs Aucune adaptation de la dose n'est nťcessaire chez les patients ‚gťs de 65 ans et plus. - Insuffisants rťnaux La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants rťnaux (Cf. rubrique "Propriťtťs pharmacocinťtiques") - Insuffisants hťpatiques La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants hťpatiques. (Cf. rubrique "Propriťtťs pharmacocinťtiques") * Population pťdiatrique La sťcuritť et l'efficacitť du bevacizumab chez les enfants ‚gťs de moins de 18 ans n'ont pas ťtť ťtablies. Les donnťes actuellement disponibles sont dťcrites en rubriques "Effets indťsirables", "Propriťtťs pharmacodynamiques" et "Propriťtťs pharmacocinťtiques" mais aucune recommandation sur la posologie ne peut Ítre donnťe. Il n'existe aucune utilisation pertinente du bevacizumab au sein de la population pťdiatrique dans les indications de traitement des cancers du poumon. Une rťduction de dose n'est pas recommandťe en cas de survenue d'effet indťsirable. Si nťcessaire, le traitement doit Ítre soit arrÍtť de faÁon dťfinitive, soit suspendu de faÁon temporaire, comme dťcrit en rubrique "Mises en garde et prťcautions d'emploi". |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
| Dose | 10 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /2 SEMAINES |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Recommandation(s) |
|
| Ne pas agiter le flacon Ce mťdicament doit Ítre administrť sous le contrŰle d'un mťdecin expťrimentť dans l'utilisation des agents antinťoplasiques. * Cancer du rein avancť et/ou mťtastatique (CRm) Ce mťdicament est recommandť ŗ la posologie de 10 mg/kg de poids corporel, administrť une fois toutes les 2 semaines, en perfusion intraveineuse. Il est recommandť de poursuivre le traitement jusqu'ŗ la progression de la maladie sous-jacente ou toxicitť inacceptable. * Populations particuliŤres - Sujets ‚gťs Aucune adaptation de la dose n'est nťcessaire chez les patients ‚gťs de 65 ans et plus. - Insuffisants rťnaux La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants rťnaux (Cf. rubrique "Propriťtťs pharmacocinťtiques") - Insuffisants hťpatiques La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants hťpatiques. (Cf. rubrique "Propriťtťs pharmacocinťtiques") * Population pťdiatrique La sťcuritť et l'efficacitť du bevacizumab chez les enfants ‚gťs de moins de 18 ans n'ont pas ťtť ťtablies. Les donnťes actuellement disponibles sont dťcrites en rubriques "Effets indťsirables", "Propriťtťs pharmacodynamiques" et "Propriťtťs pharmacocinťtiques" mais aucune recommandation sur la posologie ne peut Ítre donnťe. Il n'existe aucune utilisation pertinente du bevacizumab au sein de la population pťdiatrique dans les indications de traitement des cancers du rein. Une rťduction de dose n'est pas recommandťe en cas de survenue d'effet indťsirable. Si nťcessaire, le traitement doit Ítre soit arrÍtť de faÁon dťfinitive, soit suspendu de faÁon temporaire, comme dťcrit en rubrique "Mises en garde et prťcautions d'emploi". |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
| Dose | 15 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /3 SEMAINES |
|
|
| Durťe de traitement max | 15 MOIS JUSQU'A NOUVELLE PROGRESSION TUMORALE JUSQU'A PROGRESSION OBJECTIVE MALADIE ADAPTER SELON RAPPORT BENEFICE/RISQUE |
| Adaptation posologique |
|
| Recommandation(s) |
|
| Ne pas agiter le flacon Ce mťdicament doit Ítre administrť sous le contrŰle d'un mťdecin expťrimentť dans l'utilisation des agents antinťoplasiques. * Cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif - Traitement de premiŤre ligne : Ce mťdicament est administrť en association au carboplatine et au paclitaxel jusqu'ŗ 6 cycles de traitement, suivis de ce mťdicament en monothťrapie en continu jusqu'ŗ progression de la maladie ou jusqu'ŗ 15 mois maximum ou jusqu'ŗ toxicitť inacceptable, selon ce qui survient en premier. Ce mťdicament est recommandť ŗ la posologie de 15 mg/kg de poids corporel administrť une fois toutes les 3 semaines, en perfusion intraveineuse. * Populations particuliŤres - Sujets ‚gťs Aucune adaptation de la dose n'est nťcessaire chez les patients ‚gťs de 65 ans et plus. - Insuffisants rťnaux La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants rťnaux (Cf. rubrique "Propriťtťs pharmacocinťtiques") - Insuffisants hťpatiques La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants hťpatiques. (Cf. rubrique "Propriťtťs pharmacocinťtiques") * Population pťdiatrique La sťcuritť et l'efficacitť du bevacizumab chez les enfants ‚gťs de moins de 18 ans n'ont pas ťtť ťtablies. Les donnťes actuellement disponibles sont dťcrites en rubriques "Effets indťsirables", "Propriťtťs pharmacodynamiques" et "Propriťtťs pharmacocinťtiques" mais aucune recommandation sur la posologie ne peut Ítre donnťe. Il n'existe aucune utilisation pertinente du bevacizumab au sein de la population pťdiatrique dans les indications de traitement des cancers de l'ovaire, des trompes de Fallope, du pťritoine. Une rťduction de dose n'est pas recommandťe en cas de survenue d'effet indťsirable. Si nťcessaire, le traitement doit Ítre soit arrÍtť de faÁon dťfinitive, soit suspendu de faÁon temporaire, comme dťcrit en rubrique "Mises en garde et prťcautions d'emploi". |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
| Dose | 15 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /3 SEMAINES |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Recommandation(s) |
|
| Ne pas agiter le flacon Ce mťdicament doit Ítre administrť sous le contrŰle d'un mťdecin expťrimentť dans l'utilisation des agents antinťoplasiques. * Cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif - Traitement de la maladie rťcidivante sensible aux sels de platine : bevacizumab est administrť en association soit au carboplatine et ŗ la gemcitabine pendant 6 cycles, et jusqu'ŗ 10 cycles ou soit en association au carboplatine et paclitaxel pendant 6 cycles, et jusqu'ŗ 8 cycles, suivis de bevacizumab en monothťrapie en continu jusqu'ŗ progression de la maladie. Bevacizumab est recommandť ŗ la dose de 15 mg/kg de poids corporel administrť une fois toutes les 3 semaines, en perfusion intraveineuse. * Populations particuliŤres - Sujets ‚gťs Aucune adaptation de la dose n'est nťcessaire chez les patients ‚gťs de 65 ans et plus. - Insuffisants rťnaux La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants rťnaux (Cf. rubrique "Propriťtťs pharmacocinťtiques") - Insuffisants hťpatiques La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants hťpatiques. (Cf. rubrique "Propriťtťs pharmacocinťtiques") * Population pťdiatrique La sťcuritť et l'efficacitť du bevacizumab chez les enfants ‚gťs de moins de 18 ans n'ont pas ťtť ťtablies. Les donnťes actuellement disponibles sont dťcrites en rubriques "Effets indťsirables", "Propriťtťs pharmacodynamiques" et "Propriťtťs pharmacocinťtiques" mais aucune recommandation sur la posologie ne peut Ítre donnťe. Il n'existe aucune utilisation pertinente du bevacizumab au sein de la population pťdiatrique dans les indications de traitement des cancers de l'ovaire, des trompes de Fallope, du pťritoine. Une rťduction de dose n'est pas recommandťe en cas de survenue d'effet indťsirable. Si nťcessaire, le traitement doit Ítre soit arrÍtť de faÁon dťfinitive, soit suspendu de faÁon temporaire, comme dťcrit en rubrique "Mises en garde et prťcautions d'emploi". |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
|
|
| Dose | 10 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /2 SEMAINES |
|
|
| Durťe de traitement |
|
| Posologie USUELLE | |
|
|
| Dose | 15 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /3 SEMAINES |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Recommandation(s) |
|
| Ne pas agiter le flacon Ce mťdicament doit Ítre administrť sous le contrŰle d'un mťdecin expťrimentť dans l'utilisation des agents antinťoplasiques. * Cancer ťpithťlial de l'ovaire, des trompes de Fallope ou pťritonťal primitif - Traitement de la maladie rťcidivante rťsistante aux sels de platine: bevacizumab est administrť en association avec l'un des agents suivants - paclitaxel, topotťcan (administrť chaque semaine) ou doxorubicine liposomale pťgylťe. Bevacizumab est recommandť ŗ la dose de 10 mg/kg de poids corporel administrť une fois toutes les 2 semaines, en perfusion intraveineuse. Lorsque bevacizumab est administrť en association avec le topotťcan (administrť aux jours 1-5, toutes les 3 semaines), bevacizumab est recommandť ŗ la dose de 15 mg/kg de poids corporel administrť une fois toutes les 3 semaines en perfusion intraveineuse. Il est recommandť de poursuivre le traitement jusqu'ŗ progression de la maladie ou toxicitť inacceptable (Cf. rubrique "Propriťtťs pharmacodynamiques", ťtude MO22224). * Populations particuliŤres - Sujets ‚gťs Aucune adaptation de la dose n'est nťcessaire chez les patients ‚gťs de 65 ans et plus. - Insuffisants rťnaux La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants rťnaux (Cf. rubrique "Propriťtťs pharmacocinťtiques") - Insuffisants hťpatiques La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants hťpatiques. (Cf. rubrique "Propriťtťs pharmacocinťtiques") * Population pťdiatrique La sťcuritť et l'efficacitť du bevacizumab chez les enfants ‚gťs de moins de 18 ans n'ont pas ťtť ťtablies. Les donnťes actuellement disponibles sont dťcrites en rubriques "Effets indťsirables", "Propriťtťs pharmacodynamiques" et "Propriťtťs pharmacocinťtiques" mais aucune recommandation sur la posologie ne peut Ítre donnťe. Il n'existe aucune utilisation pertinente du bevacizumab au sein de la population pťdiatrique dans les indications de traitement des cancers de l'ovaire, des trompes de Fallope, du pťritoine. Une rťduction de dose n'est pas recommandťe en cas de survenue d'effet indťsirable. Si nťcessaire, le traitement doit Ítre soit arrÍtť de faÁon dťfinitive, soit suspendu de faÁon temporaire, comme dťcrit en rubrique "Mises en garde et prťcautions d'emploi". |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
|
|
| Dose | 15 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /3 SEMAINES |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Recommandation(s) |
|
| Ne pas agiter le flacon Ce mťdicament doit Ítre administrť sous le contrŰle d'un mťdecin expťrimentť dans l'utilisation des agents antinťoplasiques. * Cancer du col de l'utťrus Ce mťdicament est administrť en association avec l'un des protocoles de chimiothťrapie suivants : paclitaxel et cisplatine ou paclitaxel et topotťcan. Ce mťdicament est recommandť ŗ la dose de 15 mg/kg de poids corporel administrť une fois toutes les 3 semaines en perfusion intraveineuse. Il est recommandť de poursuivre le traitement jusqu'ŗ progression de la maladie sous-jacente ou toxicitť inacceptable (Cf. rubrique "Propriťtťs pharmacodynamiques"). * Populations particuliŤres - Patients ‚gťs : Aucune adaptation de la dose n'est nťcessaire chez les patients ‚gťs de 65 ans et plus. - Patients en insuffisance rťnale : La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants rťnaux (Cf. rubrique "Propriťtťs pharmacocinťtiques"). - Patients en insuffisance hťpatique : La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants hťpatiques (Cf. rubrique "Propriťtťs pharmacocinťtiques"). * Population pťdiatrique La sťcuritť et l'efficacitť du bevacizumab chez les enfants ‚gťs de moins de 18 ans n'ont pas ťtť ťtablies. Les donnťes actuellement disponibles sont dťcrites en rubriques "Effets indťsirables", "Propriťtťs pharmacodynamiques" et "Propriťtťs pharmacocinťtiques" mais aucune recommandation sur la posologie ne peut Ítre donnťe. Il n'existe aucune utilisation pertinente du bevacizumab au sein de la population pťdiatrique dans les indications de traitement du col de l'utťrus. Une rťduction de dose n'est pas recommandťe en cas de survenue d'effet indťsirable. Si nťcessaire, le traitement doit Ítre soit arrÍtť de faÁon dťfinitive, soit suspendu de faÁon temporaire, comme dťcrit en rubrique "Mises en garde et prťcautions d'emploi". |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
| Dose | 15 MG/KG/ADMINISTRATION |
| Frťquence maximale | 1 /3 SEMAINES |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Recommandation(s) |
|
| Ne pas agiter le flacon Ce mťdicament doit Ítre administrť sous le contrŰle d'un mťdecin expťrimentť dans l'utilisation des agents antinťoplasiques. * Cancer bronchique non ŗ petites cellules (CBNPC) - Traitement de premiŤre ligne du CBNPC non ťpidermoÔde prťsentant des mutations activatrices de l'EGFR, en association ŗ l'erlotinib La recherche de la mutation de l'EGFR doit Ítre rťalisťe avant l'initiation du traitement par l'association Avastin et erlotinib. Il est important de choisir une mťthode robuste et bien validťe pour ťviter les faux nťgatifs ou faux positifs. Ce mťdicament est recommandť, en association ŗ l'erlotinib, ŗ la posologie de 15 mg/kg de poids corporel administrť une fois toutes les 3 semaines, en perfusion intraveineuse. Il est recommandť de poursuivre le traitement par ce mťdicament en association ŗ l'erlotinib jusqu'ŗ progression de la maladie. Pour la posologie et le mode d'administration de l'erlotinib, veuillez-vous rťfťrer au Rťsumť des Caractťristiques du Produit de l'erlotinib. * Populations particuliŤres - Sujets ‚gťs Aucune adaptation de la dose n'est nťcessaire chez les patients ‚gťs de 65 ans et plus. - Insuffisants rťnaux La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants rťnaux (Cf. rubrique "Propriťtťs pharmacocinťtiques") - Insuffisants hťpatiques La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants hťpatiques. (Cf. rubrique "Propriťtťs pharmacocinťtiques") * Population pťdiatrique La sťcuritť et l'efficacitť du bevacizumab chez les enfants ‚gťs de moins de 18 ans n'ont pas ťtť ťtablies. Les donnťes actuellement disponibles sont dťcrites en rubriques "Effets indťsirables", "Propriťtťs pharmacodynamiques" et "Propriťtťs pharmacocinťtiques" mais aucune recommandation sur la posologie ne peut Ítre donnťe. Il n'existe aucune utilisation pertinente du bevacizumab au sein de la population pťdiatrique dans les indications de traitement des cancers du poumon. Une rťduction de dose n'est pas recommandťe en cas de survenue d'effet indťsirable. Si nťcessaire, le traitement doit Ítre soit arrÍtť de faÁon dťfinitive, soit suspendu de faÁon temporaire, comme dťcrit en rubrique "Mises en garde et prťcautions d'emploi". |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Modalitť(s) |
|
* Mode d'administration La dose initiale doit Ítre administrťe par une perfusion intraveineuse de 90 minutes. Si la premiŤre perfusion est bien tolťrťe, la deuxiŤme perfusion peut Ítre administrťe en 60 minutes. Si la perfusion administrťe en 60 minutes est bien tolťrťe, toutes les perfusions ultťrieures pourront Ítre administrťes en 30 minutes. Ne pas administrer par voie I.V. rapide ou en bolus. * Prťcautions ŗ prendre avant la manipulation ou l'administration du mťdicament Pour les instructions concernant la dilution du mťdicament avant administration, Cf. la rubrique "Reconstitution". Les perfusions de bevacizumab ne doivent pas Ítre administrťes, ou mťlangťes, avec des solutions de glucose. Ce mťdicament ne doit pas Ítre mťlangť ŗ d'autres mťdicaments exceptť ceux mentionnťs dans la rubrique "Reconstitution". * Si vous avez utilisť plus de ce mťdicament que vous n'auriez dŻ : (Cf. Notice) - Vous pouvez dťvelopper une migraine sťvŤre. Dans ce cas, prťvenez immťdiatement votre mťdecin, votre pharmacien ou votre infirmier/Ťre. * Si une perfusion de ce mťdicament n'a pas pu Ítre rťalisťe : (Cf. Notice) - Votre mťdecin dťcidera de la date de la prochaine perfusion et s'en entretiendra avec vous. * Si vous arrÍtez d'utiliser ce mťdicament : (Cf. Notice) L'arrÍt du traitement par bevacizumab peut interrompre l'effet sur la croissance de la tumeur. N'arrÍtez pas le traitement par ce mťdicament sans vous en entretenir auparavant avec votre mťdecin. |
|
| Rťfťrence(s) officielle(s) |
|
| Terrain Nį 1 | HYPERSENSIBILITE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 2 | GROSSESSE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 3 | HEMORRAGIE PULMONAIRE
|
| Niveau(x) |
|
Les patients ayant rťcemment prťsentť une hťmorragie pulmonaire/hťmoptysie (> 2,5 ml de sang rouge) ne doivent pas Ítre traitťs par ce mťdicament. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 4 | HEMOPTYSIE
|
| Niveau(x) |
|
Les patients ayant rťcemment prťsentť une hťmorragie pulmonaire/hťmoptysie (> 2,5 ml de sang rouge) ne doivent pas Ítre traitťs par ce mťdicament. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 5 | MODE D'ADMINISTRATION PARTICULIER
|
| Niveau(x) |
|
Ne pas administrer par voie IV rapide ou en bolus. Ce mťdicament n'est pas formulť pour une utilisation intra-vitrťenne. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 6 | ADULTE JEUNE (15-17 ANS)
|
| Niveau(x) |
|
Il n'y a pas d'utilisation justifiťe du bevacizumab dans la population pťdiatrique pour les indications autorisťes. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 7 | ENFANT |
| Niveau(x) |
|
Il n'y a pas d'utilisation justifiťe du bevacizumab dans la population pťdiatrique pour les indications autorisťes. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 8 | NOURRISSON |
| Niveau(x) |
|
Il n'y a pas d'utilisation justifiťe du bevacizumab dans la population pťdiatrique pour les indications autorisťes. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 9 | NOUVEAU-NE |
| Niveau(x) |
|
Il n'y a pas d'utilisation justifiťe du bevacizumab dans la population pťdiatrique pour les indications autorisťes. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 10 | ALLAITEMENT |
| Niveau(x) |
|
Les femmes doivent interrompre l'allaitement pendant le traitement et ne doivent pas allaiter pendant au moins 6 mois aprŤs l'administration de la derniŤre dose de ce mťdicament. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
Commentaires du RCP
- Hypersensibilitť ŗ la substance active ou ŗ l'un des excipients. - Hypersensibilitť aux produits des cellules ovariennes de hamster Chinois (CHO) ou ŗ d'autres anticorps recombinants humains ou humanisťs. - Grossesse (Cf. rubrique "Grossesse et allaitement"). |
|
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 |
| Terrain Nį 1 | MALADIE INFLAMMATOIRE INTESTINALE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 2 | PERFORATION DIGESTIVE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 3 | FISTULE DIGESTIVE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 4 | INTERVENTION CHIRURGICALE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 5 | PLAIE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 6 | ATTEINTE CUTANEE
|
| Niveau(x) |
|
Le traitement par ce mťdicament doit Ítre arrÍtť chez les patients dťveloppant une fasciite nťcrosante ; un traitement appropriť doit Ítre rapidement initiť. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 7 | INFECTION BACTERIENNE
|
| Niveau(x) |
|
Le traitement par ce mťdicament doit Ítre arrÍtť chez les patients dťveloppant une fasciite nťcrosante ; un traitement appropriť doit Ítre rapidement initiť. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 8 | HYPERTENSION ARTERIELLE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 9 | TROUBLE NEUROLOGIQUE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 10 | CEPHALEE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 11 | CONFUSION MENTALE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 12 | TROUBLE DE LA VISION |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 13 | CHAMP VISUEL ANOMALIE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 14 | ENCEPHALOPATHIE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 15 | PROTEINURIE / ALBUMINURIE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 16 | SYNDROME NEPHROTIQUE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 17 | MALADIE THROMBOEMBOLIQUE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 18 | THROMBOSE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 19 | MALADIE THROMBOEMBOLIQUE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 20 | THROMBOSE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 21 | SUJET AGE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 22 | DIABETE TYPE I |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 23 | ACCIDENT VASCULAIRE CEREBRAL
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 24 | ISCHEMIE CEREBRALE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 25 | INFARCTUS DU MYOCARDE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 26 | EMBOLIE PULMONAIRE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 27 | HEMORRAGIE CEREBRALE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 28 | SYNDROME HEMORRAGIQUE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 29 | TERRAIN HEMORRAGIQUE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 30 | MALADIE HEMORRAGIQUE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 31 | TROUBLE DE LA COAGULATION |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 32 | TROUBLE DE L'HEMOSTASE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 33 | DEFICIT INHIBITEUR COAGULATION |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 34 | HEMOPHILIE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 35 | VON WILLEBRAND MALADIE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 36 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 37 | TRAITEMENT ANTERIEUR
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 38 | RADIOTHERAPIE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 39 | ANEVRISME ARTERIEL
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 40 | PATHOLOGIE CORONARIENNE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 41 | ANGOR |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 42 | INSUFFISANCE CORONARIENNE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 43 | ATTEINTE CARDIOVASCULAIRE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 44 | CARDIOPATHIE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 45 | INSUFFISANCE CARDIAQUE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 46 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 47 | INTERVENTION CHIRURGICALE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 48 | FEMME EN AGE DE PROCREER |
| Niveau(x) |
|
Les femmes en ‚ge de procrťer doivent utiliser des mesures contraceptives efficaces au cours du traitement et pendant les 6 mois qui suivent son arrÍt. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 49 | INSUFFISANCE HEPATIQUE |
| Niveau(x) |
|
La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants hťpatiques. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 50 | INSUFFISANCE RENALE CHRONIQUE |
| Niveau(x) |
|
La tolťrance et l'efficacitť n'ont pas ťtť ťtudiťes chez les patients insuffisants rťnaux. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 51 | QUEL QUE SOIT LE TERRAIN |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
- Commentaires du RCP :
* TraÁabilitť Afin d'amťliorer la traÁabilitť des mťdicaments biologiques, le nom de spťcialitť et le numťro de lot du produit administrť doit Ítre clairement inscrit dans le dossier du patient. * Perforations gastro-intestinales (GI) et fistules (Cf. rubrique "Effets indťsirables") Les patients traitťs par bevacizumab peuvent Ítre exposťs ŗ un risque accru de perforation gastro-intestinale et de perforation de la vťsicule biliaire. Chez les patients ayant un cancer colorectal mťtastatique, une rťaction inflammatoire intra abdominale peut Ítre un facteur de risque de perforation gastro-intestinale, de ce fait, des prťcautions seront prises lors du traitement de ces patients. Une radiothťrapie prťalable est un facteur de risque de perforation GI chez les patientes traitťes par bevacizumab pour un cancer du col de l'utťrus persistant, en rechute ou mťtastatique et tous les patients prťsentant des perforations GI avaient des antťcťdents de radiothťrapies prťalables. La survenue d'une perforation gastro-intestinale impose l'arrÍt dťfinitif du traitement. * Fistules GI-vaginales dans l'ťtude GOG-0240 Les patientes traitťes par bevacizumab pour un cancer du col de l'utťrus persistant, en rechute ou mťtastatique ont un risque plus ťlevť de dťvelopper des fistules entre le vagin et toute partie du tractus GI (fistules GI-vaginales). Une radiothťrapie prťalable est un facteur de risque majeur de dťveloppement de fistules GI-vaginales et toutes les patientes prťsentant des fistules GI-vaginales avaient des antťcťdents de radiothťrapie prťalable. Une rťcidive du cancer dans la zone prť-irradiťe (radiothťrapie prťalable) est un facteur de risque supplťmentaire important de dťveloppement de fistules GI-vaginales. * Fistules non GI (Cf. rubrique "Effets indťsirables") Les patients traitťs par bevacizumab peuvent Ítre exposťs ŗ un risque accru de survenue de fistule. Bevacizumab doit Ítre dťfinitivement arrÍtť chez les patients atteints de fistule trachťo-oesophagienne (TO) ou toute autre fistule de Grade 4 [US National Cancer Institute - Common Terminology Criteria for Adverse Events [NCI-CTCAE v.3]]. Les donnťes disponibles sont limitťes quant ŗ la poursuite de bevacizumab chez les patients prťsentant d'autres types de fistule. En cas de fistule interne autre que celles du tractus gastro-intestinal, l'arrÍt du traitement par bevacizumab doit Ítre envisagť. * Complications de la cicatrisation des plaies (Cf. rubrique "Effets indťsirables") Bevacizumab serait susceptible d'altťrer le processus de cicatrisation des plaies. Des complications graves de la cicatrisation des plaies, incluant des complications anastomotiques, d'issue fatale, ont ťtť rapportťes. Le traitement ne doit pas Ítre initiť pendant au moins 28 jours aprŤs une intervention chirurgicale lourde, ou tant que la plaie chirurgicale n'est pas totalement cicatrisťe. En cas de complications de la cicatrisation d'une plaie pendant le traitement, celui-ci doit Ítre interrompu jusqu'ŗ la cicatrisation totale. Le traitement doit Ítre suspendu lorsqu'une intervention chirurgicale est planifiťe. Des cas de fasciite nťcrosante, dont certains d'issue fatale, ont rarement ťtť rapportťs chez des patients traitťs par bevacizumab. Cette condition est gťnťralement secondaire ŗ des complications de la cicatrisation des plaies, ŗ une perforation gastro-intestinale ou ŗ une formation de fistules. Le traitement par bevacizumab doit Ítre arrÍtť chez les patients dťveloppant une fasciite nťcrosante ; un traitement appropriť doit Ítre rapidement initiť. * Hypertension artťrielle (Cf. rubrique "Effets indťsirables") Une majoration de l'incidence de l'hypertension artťrielle a ťtť observťe chez les patients traitťs par bevacizumab. Les donnťes de tolťrance clinique suggŤrent que l'incidence de l'hypertension artťrielle est vraisemblablement dose dťpendante. Toute hypertension artťrielle prťexistante doit Ítre efficacement contrŰlťe avant l'instauration du traitement par bevacizumab. Aucune information n'est disponible quant ŗ l'effet de bevacizumab chez les patients prťsentant une hypertension artťrielle non contrŰlťe ŗ l'instauration du traitement. La surveillance de la pression artťrielle est recommandťe au cours du traitement. Dans la majoritť des cas, l'hypertension artťrielle a ťtť efficacement contrŰlťe par un traitement antihypertenseur standard, adaptť ŗ la situation individuelle du patient. L'utilisation de diurťtiques n'est pas recommandťe pour contrŰler l'hypertension artťrielle des patients traitťs par une chimiothťrapie ŗ base de cisplatine. Bevacizumab doit Ítre dťfinitivement arrÍtť si l'hypertension artťrielle mťdicalement significative ne peut pas Ítre contrŰlťe efficacement par un traitement antihypertenseur ou en cas de survenue de crise hypertensive ou d'encťphalopathie hypertensive. * Syndrome d'encťphalopathie postťrieure rťversible (SEPR) (Cf. rubrique "Effets indťsirables") Il a ťtť rarement rapportť que des patients traitťs par bevacizumab dťveloppent des signes et symptŰmes compatibles avec un Syndrome d'Encťphalopathie Postťrieure Rťversible (SEPR), un trouble neurologique rare, pouvant se manifester, entres autres, par les signes et symptŰmes suivants : attaques, cťphalťes, ťtat mental altťrť, troubles de la vision, cťcitť corticale, avec ou sans hypertension associťe. Le diagnostic de SEPR requiert une confirmation par imagerie cťrťbrale, de prťfťrence par imagerie par rťsonance magnťtique (IRM). Chez les patients qui dťveloppent un SEPR, le traitement spťcifique des symptŰmes, incluant le contrŰle de l'hypertension est recommandť ainsi que l'arrÍt de bevacizumab. Les consťquences en termes de tolťrance d'une reprise du traitement par bevacizumab chez les patients ayant dťveloppť un SEPR ne sont pas connues. * Protťinurie (Cf. rubrique "Effets indťsirables") Les patients ayant des antťcťdents d'hypertension artťrielle peuvent Ítre exposťs ŗ un risque accru de protťinurie lorsqu'ils sont traitťs par ce mťdicament. Certaines donnťes suggŤrent que l'apparition d'une protťinurie de tout Grade (US National Cancer Institute Ė Common Terminology Criteria for Adverse Events [NCI-CTCAE v.3]) peut Ítre liťe ŗ la dose. La surveillance de la protťinurie par analyse d'urine ŗ la bandelette est recommandťe avant le dťbut du traitement et au cours de celui-ci. Des cas de protťinurie de grade 4 (syndrome nťphrotique) ont ťtť observťs chez jusqu'ŗ 1,4% des patients traitťs par ce mťdicament. Le traitement doit Ítre arrÍtť dťfinitivement en cas de syndrome nťphrotique (NCICTCAE v.3). * Thromboembolies artťrielles (Cf. rubrique "Effets indťsirables") Dans les ťtudes cliniques, l'incidence des effets thromboemboliques artťriels, incluant des accidents vasculaires cťrťbraux (AVC), des accidents ischťmiques transitoires (AIT) et des infarctus du myocarde (IM), a ťtť plus ťlevťe chez les patients recevant bevacizumab en association ŗ une chimiothťrapie que chez les patients recevant une chimiothťrapie seule. Les patients recevant bevacizumab plus chimiothťrapie ayant des antťcťdents thromboemboliques artťriels ou de diabŤte ou ‚gťs de plus de 65 ans, ont un risque majorť d'effet thromboembolique artťriel pendant le traitement. La prudence est nťcessaire lors du traitement de tels patients par bevacizumab. La survenue d'un accident thromboembolique impose l'arrÍt dťfinitif du traitement. * Thromboembolies veineuses (Cf. rubrique "Effets indťsirables") Les patients recevant ce mťdicament sont susceptibles de prťsenter des rťactions thromboemboliques veineuses, y compris une embolie pulmonaire. Les patientes traitťes par ce mťdicament pour un cancer du col de l'utťrus persistant, en rechute ou mťtastatique en association au paclitaxel et au cisplatine peuvent avoir un risque plus ťlevť de prťsenter des ťvŤnements thromboemboliques veineux. Ce mťdicament doit Ítre arrÍtť chez les patients prťsentant des effets thromboemboliques mettant en jeu le pronostic vital (Grade 4), notamment une embolie pulmonaire (NCI-CTCAE v.3). Les patients prťsentant des effets thromboemboliques de Grade < ou = 3 doivent Ítre ťtroitement surveillťs (NCICTCA v.3). * Hťmorragies Les patients traitťs par bevacizumab ont un risque hťmorragique majorť, notamment d'hťmorragie liťe ŗ la tumeur. La survenue d'une hťmorragie de Grade 3 ou 4 au cours du traitement impose l'arrÍt dťfinitif du traitement par bevacizumab (NCI-CTCAE v.3) (Cf. rubrique "Effets indťsirables"). Sur la base de rťsultats d'imagerie ou la prťsence de signes ou symptŰmes cliniques, les patients prťsentant des mťtastases du systŤme nerveux central (SNC) non traitťes ťtaient systťmatiquement exclus des ťtudes cliniques avec bevacizumab. De ce fait, chez ces patients, le risque d'hťmorragie du SNC n'a pas ťtť ťvaluť de maniŤre prospective au cours d'ťtudes cliniques randomisťes (Cf. rubrique "Effets indťsirables"). Les patients doivent Ítre surveillťs pour des signes et symptŰmes d'hťmorragie du systŤme nerveux central. Le traitement par bevacizumab doit Ítre arrÍtť en cas d'hťmorragie cťrťbrale. Aucune information n'est disponible quant au profil de tolťrance de bevacizumab chez les patients prťsentant une prťdisposition congťnitale aux hťmorragies, une coagulopathie acquise ou recevant un anticoagulant ŗ pleine dose pour le traitement d'un ťvŤnement thromboembolique avant l'instauration du traitement par bevacizumab. En effet, ces patients ťtaient exclus des ťtudes cliniques. Le traitement sera donc instaurť avec prudence chez de tels patients. Nťanmoins, les patients qui ont dťveloppť une thrombose veineuse au cours du traitement et qui ont ťtť traitťs simultanťment par la warfarine ŗ pleine dose et par bevacizumab n'ont pas prťsentť une frťquence accrue d'hťmorragies de Grade 3 ou plus (NCI-CTCAE v.3). * Hťmorragies pulmonaires/hťmoptysies Les patients atteints d'un cancer bronchique non ŗ petites cellules traitťs par bevacizumab peuvent Ítre exposťs ŗ un risque d'hťmorragie pulmonaire/hťmoptysie grave et dans certains cas fatal. Les patients ayant rťcemment prťsentť une hťmorragie pulmonaire/hťmoptysie (> 2,5 ml de sang rouge) ne doivent pas Ítre traitťs par bevacizumab. * Anťvrisme et dissections artťrielles L'utilisation d'inhibiteurs des voies du VEGF chez les patients souffrant ou non d'hypertension peut favoriser la formation d'anťvrismes et/ou de dissections artťrielles. Avant l'instauration de ce mťdicament, ce risque doit Ítre soigneusement pris en considťration chez les patients prťsentant des facteurs de risque tels que l'hypertension ou des antťcťdents d'anťvrisme. * Insuffisance cardiaque congestive (ICC) (Cf. rubrique "Effets indťsirables") Des effets compatibles avec une ICC ont ťtť rapportťs dans les ťtudes cliniques. Les rťsultats observťs sont allťs d'une diminution asymptomatique de la fraction d'ťjection ventriculaire gauche ŗ une ICC symptomatique, nťcessitant un traitement ou une hospitalisation. Une attention particuliŤre est recommandťe en cas de traitement avec bevacizumab chez des patients atteints d'une affection cardiovasculaire cliniquement significative telle qu'une pathologie coronarienne prť-existante, ou une insuffisance cardiaque congestive. La plupart des cas d'ICC sont survenus chez des patients atteints d'un cancer du sein mťtastatique prťcťdemment traitťs par anthracyclines ou radiothťrapie de la paroi thoracique gauche, ou chez qui d'autres facteurs de risque de survenue d'ICC ťtaient prťsents. Dans l'ťtude AVF3694g, chez les patients traitťs par anthracyclines et qui n'avaient pas reÁu d'anthracyclines prťcťdemment, aucune augmentation de l'incidence des ICC, quelque soit le grade, n'a ťtť observťe dans le groupe bevacizumab + anthracycline comparť au groupe traitť par anthracyclines seules. Les ICC de grade 3 ou plus ťtaient toutefois plus frťquentes parmi les patients traitťs par bevacizumab en association ŗ une chimiothťrapie que parmi les patients traitťs par chimiothťrapie uniquement. Ceci est en accord avec les rťsultats obtenus dans les autres ťtudes conduites dans le cancer du sein mťtastatique chez des patients qui n'avaient pas ťtť prťalablement traitťs par des anthracyclines (NCI-CTCAE v.3) (Cf. rubrique "Effets indťsirables") * Neutropťnies et infections (Cf. rubrique "Effets indťsirables") Une augmentation de l'incidence des neutropťnies sťvŤres, des neutropťnies fťbriles ou des infections avec ou sans neutropťnie sťvŤre (dont certaines fatales) a ťtť observťe chez des patients recevant une chimiothťrapie myťlotoxique associťe ŗ bevacizumab, comparť ŗ ceux recevant une chimiothťrapie seule. Cela a principalement ťtť observť en association aux dťrivťs du platine ou aux chimiothťrapies ŗ base de taxane dans le CBNPC,le cancer du sein mťtastatique, et en association au paclitaxel et au topotťcan dans le cancer du col de l'utťrus persistant, en rechute ou mťtastatique. * Rťactions d'hypersensibilitť (dont le choc anaphylactique) / rťactions liťes ŗ la perfusion (Cf. rubrique "Effets indťsirables") Les patients peuvent Ítre exposťs ŗ un risque de rťactions liťes ŗ la perfusion/ d'hypersensibilitť (dont le choc anaphylactique). Comme avec toute perfusion d'un anticorps monoclonal humanisť, les patients doivent Ítre ťtroitement surveillťs pendant et aprŤs l'administration du bevacizumab. En cas de rťaction, la perfusion doit Ítre arrÍtťe et un traitement appropriť doit Ítre instaurť. Une prťmťdication systťmatique n'est pas justifiťe. * Ostťonťcroses de la m‚choire (Cf. rubrique "Effets indťsirables") Des cas d'ostťonťcrose de la m‚choire ont ťtť rapportťs chez des patients atteints de cancer et traitťs avec bevacizumab, dont la majoritť avait reÁu un traitement antťrieur ou concomitant par des bisphosphonates administrťs par voie intraveineuse, lesquels ont un risque connu d'ostťonťcroses de la m‚choire. Une attention particuliŤre est recommandťe en cas d'administration antťrieure ou concomitante de bevacizumab avec des bisphosphonates administrťs par voie intraveineuse. Les interventions dentaires invasives sont connues comme ťtant un facteur de risque. Un examen dentaire ainsi que des soins dentaires prťventifs appropriťs doivent Ítre envisagťs avant l'instauration du traitement par bevacizumab. Pour les patients ayant auparavant reÁu ou recevant un traitement par bisphosphonates administrťs par voie intraveineuse, les interventions dentaires invasives doivent si possible Ítre ťvitťes. * Utilisation intra-vitrťenne Bevacizumab n'est pas formulť pour une utilisation intra-vitrťenne. * Affections oculaires Des cas isolťs et des sťries d'effets indťsirables oculaires graves ont ťtť rapportťs ŗ la suite d'une utilisation intra-vitrťenne non autorisťe de bevacizumab, prťparť ŗ partir de flacons autorisťs pour une administration intraveineuse chez des patients atteints de cancer. Ces effets incluent : endophtalmie infectieuse ; inflammation intraoculaire telle qu'une endophtalmie stťrile, une uvťite, et une hyalite ; dťcollement de la rťtine ; dťchirure de l'ťpithťlium pigmentaire de la rťtine ; augmentation de la pression intraoculaire ; hťmorragie intraoculaire telle qu'une hťmorragie du vitrť ou de la rťtine ; hťmorragie conjonctivale. Certains de ces effets ont entrainť une diminution de l'acuitť visuelle ŗ des degrťs diffťrents, dont la cťcitť permanente. * Effets systťmiques suite ŗ une utilisation intra-vitrťenne Une rťduction de la concentration en VEGF circulant a ťtť dťmontrťe suite ŗ un traitement par anti-VEGF en intra-vitrťen. Des effets systťmiques dont des hťmorragies non-oculaires et des effets thromboemboliques artťriels ont ťtť rapportťs suite ŗ une injection intra-vitrťenne d'un inhibiteur du VEGF. * Insuffisance ovarienne / Fertilitť Bevacizumab peut altťrer la fertilitť chez la femme (Cf. rubriques "Grossesse et allaitement" et "Effets indťsirables"). En consťquence, des stratťgies de prťservation de la fertilitť doivent Ítre discutťes avec les femmes en ‚ge de procrťer, avant de dťmarrer un traitement par bevacizumab. * Excipients Ce mťdicament contient moins de 1 mmol de sodium (23 mg) par flacon, c'est-ŗ-dire qu'il est essentiellement "sans sodium". |
|
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 16/12/2022 |
| * Effet des agents antinťoplasiques sur la pharmacocinťtique du bevacizumab Les rťsultats d'analyses de pharmacocinťtique de population n'ont montrť aucune interaction cliniquement significative lors de la co-administration de chimiothťrapies avec le bevacizumab. Il n'y avait de diffťrence ni statistiquement significative ni cliniquement pertinente de la clairance du bevacizumab chez les patients recevant Avastin en monothťrapie comparť ŗ ceux recevant bevacizumab en association ŗ l'interfťron alfa-2a, l'erlotinib ou ŗ d'autres chimiothťrapies (IFL, 5-FU/LV, carboplatine-paclitaxel, capťcitabine, doxorubicine ou cisplatine/gemcitabine). * Effet du bevacizumab sur la pharmacocinťtique des autres agents antinťoplasiques Aucune interaction cliniquement pertinente du bevacizumab n'a ťtť observťe sur la pharmacocinťtique de l'interfťron alfa-2a, de l'erlotinib (et son mťtabolite actif OSI-420) ou d'autres chimiothťrapies : irinotťcan (et son mťtabolite actif SN38), capťcitabine, oxaliplatine (dťterminťe d'aprŤs la mesure du platine libre et total) ou cisplatine, lors de leur co-administration. Les conclusions sur l'impact du bevacizumab sur la pharmacocinťtique de la gemcitabine ne peuvent Ítre tirťes. * Association bevacizumab et malate de sunitinib Au cours de deux ťtudes cliniques dans le carcinome du rein mťtastatique, une anťmie hťmolytique microangiopathique (AHMA) a ťtť rapportťe chez 7 des 19 patients traitťs par l'association bevacizumab (10 mg/kg toutes les deux semaines) et malate de sunitinib (50 mg par jour). La AHMA est une affection hťmolytique qui peut se traduire par une fragmentation des globules rouges, une anťmie et une thrombopťnie. De plus, une hypertension (incluant des poussťes hypertensives), une crťatininťmie ťlevťe et des symptŰmes neurologiques ont ťtť observťs chez certains de ces patients. Tous ces troubles ont ťtť rťversibles ŗ l'arrÍt du bevacizumab et du malate de sunitinib (Cf. Hypertension, Protťinurie, SEPR rubrique "Mises en garde et prťcautions d'emploi"). * Association avec des traitements ŗ base de sels de platine ou de taxanes (Cf. rubrique "Mises en garde et prťcautions d'emploi" et "Effets indťsirables") Une augmentation de l'incidence des neutropťnies sťvŤres, des neutropťnies fťbriles et des infections avec ou sans neutropťnie sťvŤre (dont certaines fatales) a ťtť principalement observťe chez des patients recevant un traitement ŗ base de sels de platine ou de taxanes dans le cadre d'un CBNPC ou d'un cancer du sein mťtastatique. * Radiothťrapie La tolťrance et l'efficacitť de l'administration concomitante de ce mťdicament et d'une radiothťrapie n'ont pas ťtť ťtablies. * Anticorps monoclonaux anti-EGFR en association ŗ des traitements de chimiothťrapie contenant du bevacizumab Aucune ťtude d'interaction n'a ťtť conduite. Les anticorps monoclonaux anti-EGFR ne doivent pas Ítre administrťs en association ŗ un traitement de chimiothťrapie contenant du bevacizumab dans le cadre d'un cancer colorectal mťtastatique. Les rťsultats des ťtudes randomisťes de phase III, PACCE et CAIRO-2, menťes chez des patients atteints d'un cancer colorectal mťtastatique, suggŤrent que l'utilisation des anticorps monoclonaux anti-EGFR panitumumab et cetuximab, respectivement, en association au bevacizumab plus chimiothťrapie, est associťe ŗ une diminution de la survie sans progression et/ou de la survie globale et ŗ une augmentation de la toxicitť par rapport ŗ la chimiothťrapie plus bevacizumab seul. |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 16/12/2022 | |
Effet spťcialitť |
|
| Niveau(x) de risque |
|
Il n'existe pas de donnťes issues d'essais cliniques concernant l'utilisation de bevacizumab chez les femmes enceintes. Des ťtudes chez l'animal ont mis en ťvidence une toxicitť sur la reproduction incluant des malformations (Cf. rubrique "Sťcuritť prťclinique"). Il est connu que les IgG franchissent la barriŤre placentaire et bevacizumab est susceptible d'inhiber l'angiogenŤse foetale, ce qui pourrait causer de graves anomalies congťnitales lors d'une administration pendant la grossesse. AprŤs commercialisation, des cas d'anomalies foetales ont ťtť observťs chez des femmes traitťes par bevacizumab seul ou en association ŗ des chimiothťrapies connues pour Ítre embryotoxiques (Cf. rubrique "Effets indťsirables"). Bevacizumab est contre-indiquť chez la femme enceinte (Cf. rubrique "Contre-indications"). |
|
| Rťfťrence(s) officielle(s) : | Rectificatif AMM europťenne 16/12/2022 |
| Recommandations |
|
Les femmes en ‚ge de procrťer doivent utiliser des mesures efficaces de contraception au cours du traitement et pendant les 6 mois qui suivent son arrÍt. - Fťconditť Des ťtudes de la toxicitť par administration rťpťtťe chez l'animal ont rťvťlť que le bevacizumab pourrait avoir un effet indťsirable sur la fťconditť des femmes (Cf. rubrique "Sťcuritť prťclinique"). Dans un essai de phase III chez des patients atteints d'un cancer colorectal en traitement adjuvant, une sous-ťtude a montrť, chez des femmes non mťnopausťes, une augmentation de l'incidence de nouveaux cas d'insuffisance ovarienne dans le groupe bevacizumab comparť au groupe contrŰle. AprŤs arrÍt du traitement par le bevacizumab, la fonction ovarienne s'est rťtablie pour la majoritť des patientes concernťes. Les effets ŗ long-terme d'un traitement par bevacizumab sur la fertilitť ne sont ŗ ce jour pas connus. |
|
| Rťfťrence(s) officielle(s) : | Rectificatif AMM europťenne 16/12/2022 |
| Passage dans le lait | Pas d'information |
| Fixation protťique | Pas d'information |
| Rapport concentration lait/plasma maternels | Pas d'information |
| Concentration dans 100 ml de lait maternel | Pas d'information |
| Recommandations |
|
On ne sait pas si le bevacizumab est excrťtť dans le lait humain. Puisque les IgG maternelles passent dans le lait et que le bevacizumab pourrait compromettre la croissance et le dťveloppement du nourrisson (Cf. rubrique "Sťcuritť prťclinique"), les femmes doivent interrompre l'allaitement pendant le traitement et ne doivent pas allaiter pendant au moins 6 mois aprŤs l'administration de la derniŤre dose de ce mťdicament. |
|
| Rťfťrence(s) officielle(s): | Rectificatif AMM europťenne 16/12/2022 |
| Recommandations |
|
Ce mťdicament n'a aucun effet ou qu'un effet nťgligeable sur l'aptitude ŗ conduire des vťhicules et ŗ utiliser des machines. Toutefois, des cas de somnolence et de syncope ont ťtť rapportťs sous bevacizumab (Cf. rubrique "Effets indťsirables"). Si les patients prťsentent des symptŰmes altťrant leur vision, leur concentration ou leur aptitude ŗ rťagir, il est dťconseillť de conduire et d'utiliser des machines jusqu'ŗ rťgression des symptŰmes. |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 16/12/2022 | |
La dťclaration des effets indťsirables suspectťs aprŤs autorisation du mťdicament est importante. Elle permet une surveillance continue du rapport bťnťfice/risque du mťdicament. Les professionnels de santť dťclarent tout effet indťsirable suspectť via le systŤme national de dťclaration: Agence nationale de sťcuritť du mťdicament et des produits de santť (Ansm) et rťseau des Centres Rťgionaux de Pharmacovigilance.
Site internet: www.ansm.sante.fr.
- Effets indťsirables paracliniques
| TROUBLES DU SYSTEME IMMUNITAIRE (2 fiches) |
| TROUBLES SYSTEMES SANGUIN ET LYMPHATIQUE |
| TROUBLES METABOLISME ET NUTRITION |
| TROUBLES RENAUX ET GENITO-URINAIRES |
Page gťnťrťe en 0.5534 seconde(s)


