 |
|
| Voie(s) d'administration : |
|
| Forme(s) pharmaceutique(s) : |
|
Comprimé pelliculé (comprimé). |
| Référence(s) bibliographique(s) : |
|
Substance(s) active(s)
Excipient(s)
PELLICULAGE DU COMPRIME Excipient(s) |
| Précision(s) composition : |
| Chaque comprimé pelliculé contient 50 mg de vénétoclax. * Liste des excipients - Noyau du comprimé Copovidone (K28) Silice colloďdale anhydre (E551) Polysorbate 80 (E433) Fumarate de stéaryle sodique Hydrogénophosphate de calcium anhydre (E341 (ii)) - Pelliculage Oxyde de fer jaune (E172) Oxyde de fer rouge (E172) Oxyde de fer noir (E172) Alcool polyvinylique (E1203) Dioxyde de titane (E171) Macrogol 3350 (E1521) Talc (E553b) |
Référence(s) officielle(s) : Rectificatif AMM européenne 11/08/2023
|
|
| Aucune DDD attribuée |
|
Classe pharmacothérapeutique : agents antinéoplasiques, autres agents antinéoplasiques, Code ATC : L01XX52 * Mécanisme d'action Le vénétoclax est un puissant inhibiteur sélectif de la protéine anti-apoptotique BCL-2 (B-cell lymphoma 2). Une surexpression de BCL-2 a été mise en évidence dans les cellules leucémiques (LLC et LAM) oů elle agit en tant que médiateur de la survie tumorale et a été associée ŕ la résistance ŕ la chimiothérapie. Le vénétoclax se lie directement au sillon de liaison du domaine BH3 de BCL-2, en déplaçant les protéines pro-apoptotiques contenant le motif BH3 telles que BIM, pour initier la perméabilisation de la membrane mitochondriale externe (MOMP, mitochondrial outer membrane permeabilization), l'activation des caspases et l'apoptose. Dans les études précliniques, vénétoclax a exercé une activité cytotoxique sur les cellules tumorales surexprimant BCL-2. * Effets pharmacodynamiques - Électrophysiologie cardiaque L'effet du vénétoclax ŕ des doses multiples allant jusqu'ŕ 1200 mg une fois par jour sur l'intervalle QTc a été évalué au cours d'une étude ŕ bras unique en ouvert menée chez 176 patients. Le vénétoclax n'a eu aucun effet sur l'intervalle QTc et aucune relation n'a été établie entre l'exposition au vénétoclax et une modification de l'intervalle QTc. - Efficacité et sécurité cliniques Leucémie lymphoďde chronique Vénétoclax en association avec l'obinutuzumab pour le traitement de patients atteints d'une LLC non précédemment traités - étude BO25323 (CLL14) Une étude de phase III randomisée (1/1), multicentrique, en ouvert, a évalué l'efficacité et la tolérance de l'association vénétoclax + obinutuzumab versus l'association obinutuzumab + chlorambucil chez des patients avec une LLC non précédemment traités et présentant des comorbidités (score CIRS total [Cumulative Illness Rating Scale] > 6 ou clairance de la créatinine [ClCr] < 70 ml/min). Le risque de SLT des patients inclus dans l'étude a été évalué et les patients ont reçu un traitement prophylactique en conséquence avant l'administration d'obinutuzumab. Tous les patients ont reçu 100 mg d'obinutuzumab le jour 1 du cycle 1, puis 900 mg, qui pouvaient ętre administrés le jour 1 ou le jour 2, et ensuite 1 000 mg les jours 8 et 15 du cycle 1 et le jour 1 de chacun des cycles suivants, pendant 6 cycles au total. Le jour 22 du cycle 1, les patients du bras vénétoclax + obinutuzumab ont commencé le schéma de titration de dose de vénétoclax de 5 semaines jusqu'au jour 28 du cycle 2. Une fois le schéma de titration de dose achevé, les patients ont continué ŕ recevoir 400 mg de vénétoclax une fois par jour du jour 1 du cycle 3 jusqu'au dernier jour du cycle 12. Chaque cycle durait 28 jours. Les patients randomisés dans le bras obinutuzumab + chlorambucil ont reçu 0,5 mg/kg de chlorambucil par voie orale le jour 1 et le jour 15 des cycles 1-12. Une fois le traitement terminé, les patients ont continué ŕ ętre suivis pour évaluation de la progression de la maladie et de la survie globale. Les caractéristiques démographiques et de la maladie ŕ l'inclusion étaient similaires entre les bras de l'étude. L'âge médian était de 72 ans (intervalle : 41 ŕ 89 ans) ; 89 % des patients étaient blancs, et 67 % étaient des hommes ; 36 % et 43 % étaient de stade Binet B et C, respectivement. Le score CIRS médian était de 8,0 (intervalle : 0 ŕ 28) et 58 % des patients présentaient une ClCr < 70 ml/min. Une délétion 17p a été détectée chez 8 % des patients, des mutations TP53 chez 10 % des patients, une délétion 11q chez 19 % des patients et un statut IgVH non muté chez 57 % des patients. Le suivi médian au moment de l'analyse principale était de 28 mois (intervalle : 0 ŕ 36 mois). Ŕ l'inclusion, le nombre médian de lymphocytes était de 55 x 10 puissance 9 cellules/l dans les deux bras de l'étude. Le jour 15 du cycle 1, le nombre médian avait diminué et était de 1,03 x 10 puissance 9 cellules/l (intervalle : 0,2 ŕ 43, 4 x 10 puissance 9 cellules/l) dans le bras obinutuzumab + chlorambucil et 1,27 x 10 puissance 9 cellules/l (intervalle : 0,2 ŕ 83,7 x 10 puissance 9 cellules/l) dans le bras vénétoclax + obinutuzumab. La survie sans progression (SSP) a été évaluée par les investigateurs sur la base des recommandations du National Cancer Institute-sponsored Working Group (NCI-WG) actualisées par l'International Workshop for Chronic Lymphocytic Leukemia (IWCLL) (2008). Lors de l'analyse principale (date de recueil des données fixée au 17 aoűt 2018), un événement de SSP (progression de la maladie ou décčs) a été observé chez 14 % (30/216) des patients dans le bras vénétoclax + obinutuzumab contre 36 % (77/216) de patients dans le bras obinutuzumab + chlorambucil, d'aprčs l'évaluation des investigateurs (hazard ratio [HR] : 0,35 [intervalle de confiance [IC] ŕ 95 % : 0,23 ; 0,53] ; p < 0,0001, test de log-rank stratifié). La SSP médiane n'a été atteinte dans aucun des bras de l'étude. La survie sans progression a également été évaluée par un comité de revue indépendant (IRC) et correspondait ŕ la SSP évaluée par les investigateurs. Le taux de réponse globale (TRG) évalué par l'investigateur était de 85 % (IC ŕ 95 % : 79,2 ; 89,2) et 71 % (IC ŕ 95 % : 64,8 ; 77,2) dans les bras vénétoclax + obinutuzumab et obinutuzumab + chlorambucil, respectivement (p = 0,0007, test de Cochran-Mantel-Haenszel). Le taux de réponse complčte + réponse complčte avec récupération médullaire incomplčte (RC + RCi) évalué par l'investigateur était de 50 % et 23 % dans les bras vénétoclax + obinutuzumab et obinutuzumab + chlorambucil, respectivement (p < 0,0001, test de Cochran-Mantel-Haenszel). La maladie résiduelle minimale (MRD) ŕ la fin du traitement a été évaluée par réaction en chaîne par polymérase avec oligonucléotides spécifiques d'allčles (allele-specific oligonucleotide polymerase chain reaction, ASO-PCR). La négativité de la MRD était définie comme un résultat inférieur ŕ une cellule LLC pour 104 leucocytes. Le taux de MRD négative dans le sang périphérique était de 76 % (IC ŕ 95 % : 69,2 ; 81,1) dans le bras vénétoclax + obinutuzumab, contre 35 % (IC ŕ 95 % : 28,8 ; 42,0) dans le bras obinutuzumab + chlorambucil (p < 0,0001). Conformément au protocole, la MRD dans la moelle osseuse devait ętre évaluée uniquement chez les patients répondeurs (RC/RCi et réponse partielle [RP]). Le taux de MRD négative dans la moelle osseuse était de 57 % (IC ŕ 95 % : 50,1 ; 63,6) dans le bras vénétoclax + obinutuzumab, contre 17 % (IC ŕ 95 % : 12,4 ; 22,8) dans le bras obinutuzumab + chlorambucil (p < 0,0001). - Suivi de 65 mois L'efficacité a été évaluée aprčs un suivi médian de 65 mois (date de recueil des données fixée au 8 novembre 2021). Les résultats d'efficacité du suivi de 65 mois de l'étude CLL14 sont présentés ci-dessous. La courbe de Kaplan-Meier de la SSP évaluée par l'investigateur est présentée ci-dessous. Résultats d'efficacité évalués par l'investigateur dans l'étude CLL14 (suivi de 65 mois) Survie sans progression - Nombre d'événements (%) . Vénétoclax + obinutuzumab - N = 216 : 80 (37) . Obinutuzumab + chlorambucil - N = 216 : 150 (69) - Médiane, mois (IC ŕ 95 %) . Vénétoclax + obinutuzumab - N = 216 : NA (64,8 ; NE) . Obinutuzumab + chlorambucil - N = 216 : 36,4 (34,1 ; 41,0) - Hazard ratio, stratifié (IC ŕ 95 %) : 0,35 (0,26 ; 0,46) Survie globale - Nombre d'événements (%) . Vénétoclax + obinutuzumab - N = 216 : 40 (19) . Obinutuzumab + chlorambucil - N = 216 : 57 (26) - Hazard ratio, stratifié (IC ŕ 95 %) : 0,72 (0,48 ; 1,09) IC = intervalle de confiance ; NA = non atteint ; NE = non évaluable Figure : Courbe de Kaplan-Meier de la survie sans progression évaluée par l'investigateur (population en intention de traiter) dans l'étude CLL14 avec un suivi de 65 mois (Cf. RCP) Vénétoclax en association avec le rituximab pour le traitement des patients atteints de LLC ayant reçu au moins un traitement antérieur - étude GO28667 (MURANO) Une étude de phase III, randomisée (1/1), multicentrique, en ouvert, a évalué l'efficacité et la tolérance de vénétoclax + rituximab versus bendamustine + rituximab chez des patients atteints de LLC préalablement traités. Les patients du bras vénétoclax + rituximab ont terminé le schéma de titration de dose de vénétoclax de 5 semaines et reçu 400 mg une fois par jour pendant 24 mois ŕ partir du Cycle 1 Jour 1 du rituximab en l'absence de progression de la maladie ou de toxicité inacceptable. Le rituximab a été débuté aprčs la fin du schéma de titration de dose de 5 semaines ŕ 375 mg/m2 au Cycle 1 et 500 mg/m2 aux Cycles 2-6. Chaque cycle durait 28 jours. Les patients randomisés pour recevoir bendamustine + rituximab recevaient la bendamustine ŕ 70 mg/m2 aux Jours 1 et 2 pendant 6 cycles et le rituximab comme décrit ci-dessus. L'âge médian était de 65 ans (intervalle : 22 ŕ 85) ; 74% des patients étaient de sexe masculin et 97% étaient caucasiens. Le délai médian depuis le diagnostic était de 6,7 ans (intervalle : 0,3 ŕ 29,5). Le nombre médian de lignes de traitements antérieures de la LLC était de 1 (intervalle : 1 ŕ 5) ; 94 % des patients avaient reçu un agent alkylant, 77 % un anticorps anti-CD20, 2 % un inhibiteur des voies de signalisation du récepteur antigénique des cellules B et 81 % un analogue de la purine dont 55% l'association fludarabine + cyclophosphamide + rituximab (FCR). Ŕ l'inclusion, 47 % avaient un ou plusieurs ganglions > ou = 5 cm et 68 % présentaient un nombre de lymphocytes circulants > ou = 25 x 10 puissance 9/l. Chez ces patients, 27 % étaient porteurs d'une délétion 17p, 26 % de mutations de la protéine tumorale 53 (TP53), 37 % d'une délétion 11q et 68 % du gčne IgVH non muté. La durée médiane de suivi pour l'analyse principale était de 23,8 mois (intervalle : 0,0 ŕ 37,4 mois). La survie sans progression a été évaluée par les investigateurs selon les recommandations du NCI-WG actualisées par l'IWCLL (2008). Lors de l'analyse principale (date de recueil des données fixée au 8 mai 2017), un événement de SSP a été observé chez 16 % (32/194) des patients du bras vénétoclax + rituximab contre 58 % (114/195) des patients dans le bras bendamustine + rituximab (HR : 0,17 [IC ŕ 95 % : 0,11 ; 0,25] ; p < 0,0001, test de log-rank stratifié). Les événements de SSP comprenaient 21 cas de progression de la maladie et 11 décčs dans le bras vénétoclax + rituximab, et 98 cas de progression de la maladie et 16 décčs dans le bras bendamustine + rituximab. La SSP médiane n'a pas été atteinte dans le bras vénétoclax + rituximab et était de 17,0 mois [IC ŕ 95 % : 15,5 ; 21,6] dans le bras bendamustine + rituximab. Les estimations de la SSP ŕ 12 mois et 24 mois étaient de 93 % [IC ŕ 95 % : 89,1 ; 96,4] et de 85 % [IC ŕ 95 % : 79,1 ; 90,6] dans le bras vénétoclax + rituximab et de 73 % [IC ŕ 95 % : 65,9 ; 79,1] et de 36 % [IC ŕ 95 % : 28,5 ; 44,0] dans le bras bendamustine + rituximab, respectivement. Les résultats d'efficacité pour l'analyse principale ont été également évalués par un IRC démontrant une réduction statistiquement significative de 81 % du risque de progression ou de décčs pour les patients traités par vénétoclax + rituximab (HR : 0,19 [IC ŕ 95 % : 0,13 ; 0,28] ; p < 0,0001). Le TRG évalué par l'investigateur pour les patients traités par vénétoclax + rituximab était de 93 % [IC ŕ 95 % : 88,8 ; 96,4], avec un taux de RC + RCi de 27 %, un taux de réponse partielle nodulaire (RPn) de 3 % et un taux de RP de 63 %. Pour les patients traités par bendamustine + rituximab, le TRG était de 68 % [IC ŕ 95 % : 60,6 ; 74,2], avec un taux de RC + RCi de 8 %, un taux de RPn de 6 % et un taux de RP de 53 %. La médiane de la durée de réponse (DR) n'a pas été atteinte, avec un suivi médian d'environ 23,8 mois. Le TRG évalué par l'IRC pour les patients traités par vénétoclax + rituximab était de 92 % [IC ŕ 95 % : 87,6 ; 95,6], avec un taux de RC + RCi de 8 %, un taux de RPn de 2 % et un taux de RP de 82 %. Pour les patients traités par bendamustine + rituximab, le TRG évalué par l'IRC était de 72 % [IC ŕ 95 % : 65,5 ; 78,5], avec un taux de RC + RCi de 4 %, un taux de RPn de 1 % et un taux de RP de 68 %. La différence entre les taux de RC évalués par l'IRC et ceux évalués par l'investigateur était due ŕ l'interprétation de l'adénopathie résiduelle sur les TDM. Dix-huit patients du bras vénétoclax + rituximab et 3 patients du bras bendamustine + rituximab avaient une moelle osseuse négative et des ganglions < 2 cm. La MRD ŕ la fin du traitement en association a été évaluée par ASO-PCR) et/ou par cytométrie en flux. La négativité de la MRD était définie comme un résultat inférieur ŕ une cellule LLC pour 104 leucocytes. Le taux de MRD négative dans le sang périphérique était de 62 % (IC ŕ 95 % : 55,2 ; 69,2) dans le bras vénétoclax + rituximab, contre 13 % (IC ŕ 95 % : 8,9 ; 18,9) dans le bras bendamustine + rituximab. Parmi les patients avec des résultats de MRD disponibles dans le sang périphérique, 72 % (121/167) dans le bras vénétoclax + rituximab et 20 % (26/128) dans le bras bendamustine + rituximab avaient une MRD négative. Les taux de MRD négative dans la moelle osseuse étaient de 16 % (IC ŕ 95 % : 10,7 ; 21,3) dans le bras vénétoclax + rituximab et de 1 % (IC ŕ 95 % : 0,1 ; 3,7) dans le bras bendamustine + rituximab. Parmi les patients avec des résultats de MRD disponibles dans la moelle osseuse, 77 % (30/39) dans le bras vénétoclax + rituximab et 7 % (2/30) dans le bras bendamustine + rituximab avaient une MRD négative. La SG médiane n'a été atteinte dans aucun des bras de traitement. Des décčs ont été enregistrés chez 8 % (15/194) des patients traités par vénétoclax + rituximab et chez 14 % (27/195) des patients traités par bendamustine + rituximab (hazard ratio : 0,48 [IC ŕ 95 % : 0,25 ; 0,90]). Ŕ la date de recueil des données, 12 % (23/194) des patients du bras vénétoclax + rituximab et 43 % (83/195) des patients du bras bendamustine + rituximab avaient commencé un nouveau traitement anti-leucémique ou étaient décédés (hazard ratio stratifié : 0,19 ; [IC ŕ 95 % : 0,12 ; 0,31]). Le délai médian jusqu'au nouveau traitement anti-leucémique ou décčs n'a pas été atteint dans le bras vénétoclax + rituximab et était de 26,4 mois dans le bras bendamustine + rituximab. - Suivi de 59 mois L'efficacité a été évaluée aprčs un suivi médian de 59 mois (date de recueil des données fixée au 8 mai 2020). Les résultats d'efficacité du suivi de 59 mois de l'étude MURANO sont présentés ci-dessous. Résultats d'efficacité évalués par l'investigateur dans l'étude MURANO (suivi de 59 mois) Survie sans progression - Nombre d'événements (%) (a) . Vénétoclax + rituximab - N = 194 : 101 (52) . Bendamustine + rituximab - N = 195 : 167 (86) - Médiane, mois (IC ŕ 95 %) . Vénétoclax + rituximab - N = 194 : 54 (48,4 ; 57,0) . Bendamustine + rituximab - N = 195 : 17 (15,5 ; 21,7) - Hazard ratio, stratifié (IC ŕ 95 %) : 0,19 (0,15 ; 0,26) Survie globale - Nombre d'événements (%) . Vénétoclax + rituximab - N = 194 : 32 (16) . Bendamustine + rituximab - N = 195 : 64 (33) - Hazard ratio (IC ŕ 95 %) : 0,40 (0,26 ; 0,62) - Estimation ŕ 60 mois, % (IC ŕ 95 %) . Vénétoclax + rituximab - N = 194 : 82 (76,4 ; 87,8) . Bendamustine + rituximab - N = 195 : 62 (54,8 ; 69,6) Délai jusqu'au traitement anti-leucémique suivant - Nombre d'événements (%) (b) . Vénétoclax + rituximab - N = 194 : 89 (46) . Bendamustine + rituximab - N = 195 : 149 (76) - Médiane, mois (IC ŕ 95 %) . Vénétoclax + rituximab - N = 194 : 58 (55,1 ; NE) . Bendamustine + rituximab - N = 195 : 24 (20,7 ; 29,5) - Hazard ratio, stratifié (IC ŕ 95 %) : 0,26 (0,20 ; 0,35) MRD négative (c) - Sang périphérique ŕ la fin du traitement, n (%) (d) . Vénétoclax + rituximab - N = 194 : 83 (64) . Bendamustine + rituximab - N = 195 : 83 (64) - Estimation de la SSP ŕ 3 ans ŕ partir de la fin du traitement, % (IC ŕ 95 %) (e) . Vénétoclax + rituximab - N = 194 : 61 (47,3 ; 75,2) . Bendamustine + rituximab - N = 195 : NA (f) - Estimation de la SG ŕ 3 ans ŕ partir de la fin du traitement, % (IC ŕ 95 %) (e) . Vénétoclax + rituximab - N = 194 : 95 (90,0 ; 100,0) . Bendamustine + rituximab - N = 195 : NA (f) IC = intervalle de confiance ; MRD = maladie résiduelle minimale (minimal residual disease) ; NE = non évaluable ; SG = survie globale ; SSP = survie sans progression ; NA = non applicable. (a) Dans le bras vénétoclax + rituximab, 87 et 14 événements étaient attribuables ŕ une progression de la maladie et ŕ un décčs, contre 148 et 19 événements dans le bras bendamustine + rituximab, respectivement. (b) Dans le bras vénétoclax + rituximab, 68 et 21 événements étaient attribuables ŕ l'instauration d'un nouveau traitement anti-leucémique et ŕ un décčs, contre 123 et 26 événements dans le bras bendamustine + rituximab, respectivement. (c) La maladie résiduelle minimale a été évaluée par réaction en chaîne par polymérase avec oligonucléotides spécifiques d'allčles (allele-specific oligonucleotide polymerase chain reaction, ASO-RPC) et/ou par cytométrie en flux. La MRD négative était définie comme un résultat de 1 cellule LLC pour 104 leucocytes dans l'échantillon. (d) Parmi les patients qui ont terminé le traitement par vénétoclax sans progression de la maladie (130 patients). (e) Parmi les patients qui ont terminé le traitement par vénétoclax sans progression de la maladie et qui avaient une MRD négative (83 patients). f Pas d'équivalent ŕ la visite de fin de traitement dans le bras bendamustine + rituximab. Au total, 130 patients du bras vénétoclax + rituximab ont reçu les 2 ans de traitement par vénétoclax sans avoir progressé. Sur ces patients, le taux de SSP estimé ŕ 3 ans post-traitement était de 51 % [IC ŕ 95 % : 40,2 ; 61,9]. La courbe de Kaplan-Meier de la SSP évaluée par l'investigateur est présentée ci-dessous. Figure : Courbe de Kaplan-Meier de la survie sans progression évaluée par l'investigateur (population en intention de traiter) dans l'étude MURANO (date de recueil des données fixée au 8 mai 2020) avec un suivi de 59 mois (Cf. RCP) IC = intervalle de confiance ; MRD = maladie résiduelle minimale (minimal residual disease) ; NE = non évaluable ; SG = survie globale ; SSP = survie sans progression ; NA = non applicable. (a) Dans le bras vénétoclax + rituximab, 87 et 14 événements étaient attribuables ŕ une progression de la maladie et ŕ un décčs, contre 148 et 19 événements dans le bras bendamustine + rituximab, respectivement. (b) Dans le bras vénétoclax + rituximab, 68 et 21 événements étaient attribuables ŕ l'instauration d'un nouveau traitement anti-leucémique et ŕ un décčs, contre 123 et 26 événements dans le bras bendamustine + rituximab, respectivement. (c) La maladie résiduelle minimale a été évaluée par réaction en chaîne par polymérase avec oligonucléotides spécifiques d'allčles (allele-specific oligonucleotide polymerase chain reaction, ASO-RPC) et/ou par cytométrie en flux. La MRD négative était définie comme un résultat de 1 cellule LLC pour 104 leucocytes dans l'échantillon. (d) Parmi les patients qui ont terminé le traitement par vénétoclax sans progression de la maladie (130 patients). (e) Parmi les patients qui ont terminé le traitement par vénétoclax sans progression de la maladie et qui avaient une MRD négative (83 patients). f Pas d'équivalent ŕ la visite de fin de traitement dans le bras bendamustine + rituximab. Au total, 130 patients du bras vénétoclax + rituximab ont reçu les 2 ans de traitement par vénétoclax sans avoir progressé. Sur ces patients, le taux de SSP estimé ŕ 3 ans post-traitement était de 51 % [IC ŕ 95 % : 40,2 ; 61,9]. La courbe de Kaplan-Meier de la SSP évaluée par l'investigateur est présentée ci-dessous. Figure : Courbe de Kaplan-Meier de la survie sans progression évaluée par l'investigateur (population en intention de traiter) dans l'étude MURANO (date de recueil des données fixée au 8 mai 2020) avec un suivi de 59 mois (Cf. RCP) - Résultats des analyses en sous-groupes Le bénéfice de SSP observé avec le vénétoclax + rituximab par rapport ŕ la bendamustine + rituximab était systématiquement observé dans tous les sous-groupes de patients évalués, y compris chez les patients ŕ haut risque présentant une délétion 17p/mutation TP53 et/ou un gčne IgVH non muté. Figure : Graphique en foręt de la survie sans progression évaluée par l'investigateur dans les sous-groupes de l'étude MURANO (date de recueil des données fixée au 8 mai 2020) avec un suivi de 59 mois (Cf. RCP) * Vénétoclax en monothérapie pour le traitement des patients atteints de LLC porteurs de délétion 17p ou de mutation TP53 - étude M13-982 La sécurité et l'efficacité du vénétoclax chez 107 patients présentant une LLC avec délétion 17p préalablement traités ont été évaluées dans une étude multicentrique en ouvert, ŕ bras unique (M13-982). La dose initiale était de 20 mg avec un schéma de titration de dose sur 4 ŕ 5 semaines, la dose étant augmentée ŕ 50 mg, 100 mg, 200 mg et finalement 400 mg une fois par jour. Les patients continuaient ŕ recevoir du vénétoclax 400 mg une fois par jour jusqu'ŕ l'observation d'une progression de la maladie ou d'une toxicité inacceptable. L'âge médian était de 67 ans (37-85 ans), 65 % des patients étaient de sexe masculin et 97 % étaient caucasiens. Le délai médian depuis le diagnostic était de 6,8 ans (0,1-32 ans ; N = 106). Le nombre médian de traitements antérieursde la LLC était de 2 (1-10 traitements) ; 49,5 % des patients avaient reçu un analogue nucléosidique, 38% du rituximab, et 94 % un agent alkylant, dont la bendamustine (33 %). Ŕ l'inclusion, 53 % avaient un ou plusieurs ganglions > ou = 5 cm et 51 % présentaient un nombre de lymphocytes circulants = 25 x 10 puissance 9/l. Chez ces patients, 37 % (34/91) étaient réfractaires ŕ la fludarabine, 81 % (30/37) étaient porteurs du gčne IgVH non muté, et 72 % (60/83) de mutations de la protéine tumorale 53 (TP53). La durée médiane sous traitement au moment de l'évaluation était de 12 mois (de 0 ŕ 22 mois). Le critčre principal d'évaluation de l'efficacité était le TRG évalué par un IRC selon les recommandations du NCI-WG actualisées par l'IWCLL (2008). Les résultats d'efficacité sont présentés ci-dessous. Les données d'efficacité sont présentées pour 107 patients, avec une date de recueil des données fixée au 30 avril 2015. 51 patients supplémentaires ont été inclus dans une cohorte d'extension de sécurité. Les données d'efficacité évaluées par l'investigateur sont présentées pour 158 patients, avec une date de recueil des données ultérieure fixée au 10 juin 2016. La durée médiane de traitement pour ces 158 patients était de 17 mois (de 0 ŕ 34 mois) Données 6 : Résultats d'efficacité chez les patients présentant une LLC avec délétion 17p préalablement traités (étude M13-982) - Critčre d'évaluation : Évaluation par l'IRC (N = 107) (a) . Date de recueil des données : 30 avril 2015 . TRG, % (IC 95 %) : 79 (70,5 ; 86,6) . RC + RCi, % : 7 . RPn, % : 3 . RP, % : 69 . DR, mois, médiane (IC 95 %) : NA . SSP, % (IC 95 %) .. Estimation ŕ 12 mois : 72 (61,8 ; 79,8) .. Estimation ŕ 24 mois : ND . SSP, mois, médiane (IC 95 %) : NA . DOPR, mois, médiane (intervalle) : 0,8 (0,1-8,1) - Critčre d'évaluation : Évaluation par l'investigateur (N = 158) (b) . Date de recueil des données : 10 juin 2016 . TRG, % (IC 95 %) : 77 (69,9 ; 83,5) . RC + RCi, % : 18 . RPn, % : 6 . RP, % : 53 . DR, mois, médiane (IC 95 %) : 27,5 (26,5, NA) . SSP, % (IC 95 %) .. Estimation ŕ 12 mois : 77 (69,1 ; 82,6) .. Estimation ŕ 24 mois : 52 (43 ; 61) . SSP, mois, médiane (IC 95 %) : 27,2 (21,9, NA) . DOPR, mois, médiane (intervalle) : 1,0 (0,5-4,4) (a) Un patient n'était pas porteur de la délétion 17p. (b) Inclut les 51 patients supplémentaires de la cohorte d'extension de sécurité. IC = intervalle de confiance ; RC = réponse complčte, RCi = réponse complčte avec récupération médullaire incomplčte ; DR = durée de la réponse ; IRC = Independent Review Committee ; RPn = réponse partielle nodulaire ; ND = non disponible ; NA = non atteint ; TRG = taux de réponse globale ; SSP = survie sans progression ; RP = réponse partielle ; DOPR = délai d'obtention d'une premičre réponse. La maladie résiduelle minimale (MRD) a été évaluée par cytométrie en flux chez 93 des 158 patients qui avaient obtenu avec le traitement par vénétoclax une RC, une RCi ou une RP avec maladie résiduelle limitée. La négativité de la MRD était définie comme un résultat inférieur ŕ 0,0001 (< 1 cellule leucémique pour 104 leucocytes dans l'échantillon). Vingt-sept pour cent des patients (42/158) avaient une MRD négative dans le sang périphérique, dont 16 patients qui avaient également une MRD négative dans la moelle osseuse. * Vénétoclax en monothérapie pour le traitement des patients atteints de LLC en échec ŕ un traitement par inhibiteur des voies de signalisation du récepteur antigénique des cellules B – étude M14-032 L'efficacité et la sécurité du vénétoclax chez les patients atteints de LLC préalablement traités et en échec ŕ un traitement par ibrutinib ou idélalisib ont été évaluées au cours d'une étude de phase 2, multicentrique, non randomisée, réalisée en ouvert (M14-032). Les patients ont reçu le vénétoclax selon le schéma de titration de dose recommandé. Les patients ont ensuite poursuivi leur traitement par vénétoclax 400 mg une fois par jour jusqu'ŕ progression de la maladie ou jusqu'ŕ la survenue d'une toxicité inacceptable. Au moment du gel des données (26 juillet 2017), 127 patients avaient été inclus et traités par vénétoclax. Parmi ceux-ci, 91 patients avaient reçu un traitement antérieur par ibrutinib (Bras A) et 36 un traitement antérieur par idélalisib (Bras B). L'âge médian était de 66 ans (de 28 ŕ 85 ans), 70 % étaient de sexe masculin, et 92 % étaient caucasiens. Le délai médian écoulé depuis le diagnostic était de 8,3 ans de 0,3 ŕ 18,5 ans ; N = 96). Les anomalies chromosomiques observées étaient des délétions 11q (34 %, 43/127), des délétions 17p (40 %, 50/126), des mutations TP53 (38 %, 26/68) et 78 % des patients (72/92) étaient porteurs du gčne IgVH non muté. Ŕ l'inclusion, 41 % des patients présentaient un ou plusieurs ganglions lymphatiques > ou = 5 cm et 31 % présentaient un nombre de lymphocytes circulants > ou = 25 x 10 puissance 9/l. Le nombre médian de traitements oncologiques antérieurs était de 4 (de 1 ŕ 15) chez les patients ayant reçu un traitement antérieur par ibrutinib, et de 3 chez ceux ayant reçu un traitement antérieur par idélalisib (intervalle : 1 ŕ 11). Dans l'ensemble, 65 % des patients avaient reçu un analogue nucléosidique, le rituximab dans 86 % des cas, d'autres anticorps monoclonaux dans 39 % des cas, et un agent alkylant dans 72 % des cas, dont la bendamustine (41 % des cas). Au moment de l'évaluation, la durée médiane de traitement par vénétoclax était de 14,3 mois (de 0,1 ŕ 31,4 mois). Le critčre d'évaluation principal était le taux de réponse globale (TRG) selon les recommandations NCI-WG mises ŕ jour par l'IWCLL. Les évaluations de la réponse ont été réalisées ŕ 8 semaines, 24 semaines, puis toutes les 12 semaines par la suite. Données 7 : Résultats d'efficacité évalués par l'investigateur chez les patients en échec d'un traitement antérieur par inhibiteur des voies de signalisation du récepteur antigénique des cellules B (étude M14-032) -TRG, % (IC ŕ 95 %) . Bras A (échec sous ibrutinib) (N = 91) : 65 (54,1 ; 74,6) . Bras B (échec sous idélalisib) (N = 36) : 67 (49,0 ; 81,4) . Total (N = 127) : 65 (56,4 ; 73,6) - RC + RCi, % . Bras A (échec sous ibrutinib) (N = 91) : 10 . Bras B (échec sous idélalisib) (N = 36) : 11 . Total (N = 127) : 10 - RPn, % . Bras A (échec sous ibrutinib) (N = 91) : 3 . Bras B (échec sous idélalisib) (N = 36) : 0 . Total (N = 127) : 2 - RP, % . Bras A (échec sous ibrutinib) (N = 91) : 52 . Bras B (échec sous idélalisib) (N = 36) : 56 . Total (N = 127) : 53 - SSP, % (IC ŕ 95 %) - Estimation ŕ 12 mois . Bras A (échec sous ibrutinib) (N = 91) : 75 (64,7 ; 83,2) . Bras B (échec sous idélalisib) (N = 36) : 51 (36,3 ; 63,9) . Total (N = 127) : 80 (63,1 ; 90,1) - SSP, % (IC ŕ 95 %) - Estimation ŕ 24 mois . Bras A (échec sous ibrutinib) (N = 91) : 61 (39,6 ; 77,4) . Bras B (échec sous idélalisib) (N = 36) : 77 (68,1 ; 83,4) . Total (N = 127) : 54 (41,8 ; 64,6) - SSP, mois, médiane (IC ŕ 95 %) . Bras A (échec sous ibrutinib) (N = 91) : 25 (19,2 ; NA) . Bras B (échec sous idélalisib) (N = 36) : NA (16,4 ; NA) . Total (N = 127) : 25 (19,6 ; NA) - SG, % (IC ŕ 95 %) - Estimation ŕ 12 mois . Bras A (échec sous ibrutinib) (N = 91) : 91 (82,8 ; 95,4) . Bras B (échec sous idélalisib) (N = 36) : 94,2 (78,6 ; 98,5) . Total (N = 127) : 92 (85,6 ; 95,6) - DOPR, mois, médiane (intervalle) . Bras A (échec sous ibrutinib) (N = 91) : 2,5 (1,6-14,9) . Bras B (échec sous idélalisib) (N = 36) : 2,5 (1,6-8,1) . Total (N = 127) : 2,5 (1,6-14,9) Statut de la délétion 17p et/ou de la mutation TP53 - TRG, % (IC ŕ 95 %) - Oui . Bras A (échec sous ibrutinib) (N = 91) : (n = 28) 61 (45,4 ; 74,9) . Bras B (échec sous idélalisib) (N = 36) : (n = 7) 58 (27,7 ; 84,8) . Total (N = 127) : (n = 35) 60 (46,6 ; 73,0) - Non . Bras A (échec sous ibrutinib) (N = 91) : (n = 31) 69 (53,4 ; 81,8) . Bras B (échec sous idélalisib) (N = 36) : (n = 17) 71 (48,9 ; 87,4) . Total (N = 127) : (n = 48) 70 (57,3 ; 80,1) IC = intervalle de confiance ; RC = réponse complčte ; RCi = réponse complčte avec récupération médullaire incomplčte ; RPn = réponse partielle nodulaire ; NA = non atteint ; TRG = taux de réponse globale ; SG = survie globale ; SSP = survie sans progression ; RP = réponse partielle ; DOPR = délai d'obtention d'une premičre réponse. Les données d'efficacité ont fait l'objet d'une évaluation complémentaire par IRC, mettant en évidence un TRG combiné de 70 % (Bras A : 70 % ; Bras B : 69 %). Un patient (en échec sous ibrutinib) a obtenu une RCi. Le TRG pour les patients porteurs de la délétion 17p et/ou de la mutation TP53 a été de 72 % (33/46) (IC ŕ 95 % : 56,5 ; 84,0) dans le Bras A et de 67 % (8/12) (IC ŕ 95 % : 34,9 ; 90,1) dans le Bras B. Pour les patients sans délétion 17p et/ou mutation TP53, le TRG a été de 69 % (31/45) (IC ŕ 95 % : 53,4 ; 81,8) dans le Bras A et de 71 % (17/24) (IC ŕ 95 % : 48,9 ; 87,4) dans le Bras B. Les valeurs médianes de SG et DR n'ont pas été atteintes avec un suivi médian d'environ 14,3 mois pour le Bras A et de 14,7 mois pour le Bras B. Vingt-cinq pour cent des patients (32/127) avaient une MRD négative dans le sang périphérique, y compris 8 patients qui avaient également une MRD négative dans la moelle osseuse. Leucémie aiguë myéloďde Le vénétoclax a été étudié chez des patients adultes âgés de > ou = 75 ans ou présentant des comorbidités excluant l'utilisation d'une chimiothérapie d'induction intensive d'aprčs au moins l'un des critčres suivants ŕ l'inclusion : indice de performance de l'Eastern Cooperative Oncology Group (ECOG) de 2 ou 3, comorbidité cardiaque ou pulmonaire sévčre, insuffisance hépatique modérée, clairance de la créatinine (ClCr) < 45 ml/min ou autre comorbidité. Vénétoclax en association avec l'azacitidine pour le traitement des patients atteints de LAM nouvellement diagnostiquée - étude M15-656 (VIALE-A) L'étude VIALE-A était une étude de phase III, randomisée (2/1), en double aveugle, contrôlée versus placebo, évaluant l'efficacité et la tolérance du vénétoclax en association avec l'azacitidine chez des patients atteints de LAM nouvellement diagnostiquée et inéligibles ŕ une chimiothérapie intensive. Les patients de l'étude VIALE-A ont suivi le schéma de titration de dose quotidienne de 3 jours jusqu'ŕ une dose finale de 400 mg une fois par jour durant le premier cycle de 28 jours de traitement (Cf. rubrique "Posologie") puis ont reçu du vénétoclax 400 mg par voie orale une fois par jour les cycles suivants. L'azacitidine ŕ 75 mg/m2 a été administrée par voie intraveineuse ou sous-cutanée du Jour 1 ŕ 7 de chaque cycle de 28 jours ŕ partir du Cycle 1 Jour 1. Pendant la phase de titration, les patients ont reçu une prophylaxie du SLT et ont été hospitalisés pour surveillance. Lorsque l'évaluation médullaire confirmait une rémission, définie comme moins de 5 % de blastes leucémiques avec une cytopénie de grade 4 ŕ la suite du Cycle 1 du traitement, l'administration du vénétoclax ou du placebo était interrompue jusqu'ŕ 14 jours ou jusqu'ŕ l'obtention d'un NAN > ou = 500/microlitre et d'une numération plaquettaire = 50 × 103/microlitre. Pour les patients dont la maladie était résistante ŕ la fin du Cycle 1, une évaluation médullaire a été réalisée aprčs le Cycle 2 ou 3, et lorsque cela était cliniquement indiqué. L'azacitidine a été reprise le męme jour que le vénétoclax ou le placebo ŕ la suite de l'interruption (Cf. rubrique "Posologie"). Une réduction de la dose d'azacitidine a été mise en place dans l'étude clinique pour la gestion de la toxicité hématologique (voir Résumé des Caractéristiques du Produit de l'azacitidine). Les patients ont continué ŕ recevoir des cycles de traitement jusqu'ŕ progression de la maladie ou toxicité inacceptable. Au total, 431 patients ont été randomisés : 286 dans le bras vénétoclax + azacitidine et 145 dans le bras placebo + azacitidine. Les caractéristiques démographiques et de la maladie ŕ l'inclusion étaient similaires entre les deux bras. Globalement, l'âge médian était de 76 ans (intervalle : 49 ŕ 91 ans), 76 % des patients étaient blancs, 60 % étaient des hommes, et l'indice de performance de l'ECOG ŕ l'inclusion était de 0 ou 1 pour 55 % des patients, 2 pour 40 % et 3 pour 5 %. 75 % des patients étaient atteints d'une LAM de novo et 25 % d'une LAM secondaire. Ŕ l'inclusion, le taux de blastes médullaires était < 30 % pour 29 % des patients, compris entre > ou = 30 % et < 50 % pour 22 %, et > ou = 50 % pour 49 %. Un risque cytogénétique intermédiaire ou défavorable était présent chez 63 % et 37 % des patients, respectivement. Les mutations suivantes ont été identifiées : mutations TP53 chez 21 % (52/249), mutation IDH1 ou IDH2 chez 24 % (89/372), 9 % (34/372) avec une mutation IDH1, 16 % (58/372) avec IDH2, 16 % (51/314) avec FLT3, et 18 % (44/249) avec NPM1. Les critčres principaux d'évaluation de l'efficacité de l'étude étaient la survie globale (SG), évaluée depuis la date de randomisation jusqu'au décčs toutes causes confondues, et le taux de RC composite (réponse complčte + réponse complčte avec récupération hématologique incomplčte [RC + RCi]). Le suivi médian global au moment de l'analyse était de 20,5 mois (intervalle : < 0,1 ŕ 30,7 mois). Le traitement par vénétoclax + azacitidine a mis en évidence une réduction de 34 % du risque de décčs par rapport au traitement par placebo + azacitidine (p < 0,001). Les résultats sont présentés ci-dessous. Résultats d'efficacité de l'étude VIALE-A - Survie globale (a) . Vénétoclax + azacitidine : (N = 286) . Placebo + azacitidine : (N = 145) - Nombre d'événements, n (%) . Vénétoclax + azacitidine : 161 (56) . Placebo + azacitidine : 109 (75) - Survie médiane (a), mois (IC ŕ 95 %) . Vénétoclax + azacitidine : 14,7 (11,9 ; 18,7) . Placebo + azacitidine : 9,6 (7,4 ; 12,7) - Hazard ratio (b) (IC ŕ 95 %) : 0,66 (0,52 ; 0,85) - Valeur de p (b) : < 0,001 - Taux de RC + RCi (c) . Vénétoclax + azacitidine : (N = 147) . Placebo + azacitidine : (N = 79) - n (%) . Vénétoclax + azacitidine : 96 (65) . Placebo + azacitidine : 20 (25) - (IC ŕ 95 %) . Vénétoclax + azacitidine : (57 ; 73) . Placebo + azacitidine : (16 ; 36) - Valeur de p (d) : < 0,001 IC = intervalle de confiance ; RC = réponse complčte, définie comme une numération absolue des neutrophiles > 1 000/microlitre, une numération plaquettaire > 100 000/microlitre, une indépendance transfusionnelle en globules rouges et un taux de blastes médullaires < 5 %. Absence de blastes circulants et de blastes avec corps d'Auer, absence de maladie extramédullaire ; RCi = réponse complčte avec récupération hématologique incomplčte. (a) Estimation de Kaplan-Meier au moment de la seconde analyse intermédiaire (date de recueil des données fixée au 4 janvier 2020). (b) L'estimation du hazard ratio (vénétoclax + azacitidine versus placebo + azacitidine) est basée sur un modčle des risques proportionnels de Cox stratifié en fonction du risque cytogénétique (risque intermédiaire, risque défavorable) et de l'âge (18 ŕ < 75 ; = 75) attribué lors de la randomisation ; valeur de p basée sur un test de log-rank stratifié en fonction des męmes facteurs. (c) Le taux de RC + RCi est issu d'une analyse intermédiaire prévue des 226 premiers patients randomisés avec 6 mois de suivi au moment de la premičre analyse intermédiaire (date de recueil des données fixée au 1er octobre 2018). (d) La valeur de p est issue d'un test de Cochran-Mantel-Haenszel stratifié en fonction de l'âge (18 ŕ < 75 ; = 75) et du risque cytogénétique (risque intermédiaire, risque défavorable) attribué lors de la randomisation. Figure : Courbe de Kaplan-Meier de la survie globale dans l'étude VIALE-A (Cf. RCP) Les principaux critčres secondaires d'évaluation de l'efficacité sont présentés ci-dessous. Critčres supplémentaires d'évaluation de l'efficacité dans l'étude VIALE-A Taux de RC - n (%) . Vénétoclax + azacitidine - N = 286 : 105 (37) . Placebo + azacitidine - N = 145 : 26 (18) - (IC ŕ 95 %) . Vénétoclax + azacitidine - N = 286 : (31 ; 43) . Placebo + azacitidine - N = 145 : (12 ; 25) - Valeur de p (a) . Vénétoclax + azacitidine - N = 286 : < 0,001 . Placebo + azacitidine - N = 145 : - - DR médiane (b), mois . Vénétoclax + azacitidine - N = 286 : 17,5 . Placebo + azacitidine - N = 145 : 13,3 - (IC ŕ 95 %) . Vénétoclax + azacitidine - N = 286 : (15,3 ; -) . Placebo + azacitidine - N = 145 : (8,5 ; 17,6) Taux de RC + RCi - n (%) . Vénétoclax + azacitidine - N = 286 : 190 (66) . Placebo + azacitidine - N = 145 : 41(28)(21 ; 36) - (IC ŕ 95 %) . Vénétoclax + azacitidine - N = 286 : (61 ; 72) . Placebo + azacitidine - N = 145 : 13,4 - DR médiane (b), mois . Vénétoclax + azacitidine - N = 286 : 17,5 . Placebo + azacitidine - N = 145 : (5,8 ; 15,5) - (IC ŕ 95 %) . Vénétoclax + azacitidine - N = 286 : (13,6 ; -) . Placebo + azacitidine - N = 145 : - Taux de RC + RCi ŕ l'instauration du - Cycle 2, n (%) . Vénétoclax + azacitidine - N = 286 : 124 (43) . Placebo + azacitidine - N = 145 : 11 (8) - (IC ŕ 95 %) . Vénétoclax + azacitidine - N = 286 : (38 ; 49) . Placebo + azacitidine - N = 145 : (4 ; 13) - Valeur de p (a) : < 0,001 Taux d'indépendance transfusionnelle, plaquettes - n (%) . Vénétoclax + azacitidine - N = 286 : 196 (69) . Placebo + azacitidine - N = 145 : 72 (50) - (IC ŕ 95 %) . Vénétoclax + azacitidine - N = 286 : (63 ; 74) . Placebo + azacitidine - N = 145 : (41 ; 58) - Valeur de p (a) : < 0,001 Taux d'indépendance transfusionnelle, globules rouges - n (%) . Vénétoclax + azacitidine - N = 286 : 171 (60) . Placebo + azacitidine - N = 145 : 51 (35) - (IC ŕ 95 %) . Vénétoclax + azacitidine - N = 286 : (54 ; 66) . Placebo + azacitidine - N = 145 : (27 ; 44) - Valeur de p (a) : < 0,001 Taux de réponse avec MRD chez les RC + RCi (d) - n (% ) . Vénétoclax + azacitidine - N = 286 : 67 (23) . Placebo + azacitidine - N = 145 : 11 (8) - (IC ŕ 95 %) . Vénétoclax + azacitidine - N = 286 : (19 ; 29) . Placebo + azacitidine - N = 145 : (4 ; 13) - Valeur de p (a) : < 0,001 Survie sans événement - Nombre d'événements, n (%) . Vénétoclax + azacitidine - N = 286 : 191 (67) . Placebo + azacitidine - N = 145 : 122 (84) - SSE médiane (e), mois (IC ŕ 95 %) . Vénétoclax + azacitidine - N = 286 : 9,8 (8,4 ; 11,8) . Placebo + azacitidine - N = 145 : 7,0 (5,6 ; 9,5) - Hazard ratio (IC ŕ 95 %) (c) : 0,63 (0,50 ; 0,80) - Valeur de p (c) : < 0,001 IC = intervalle de confiance ; RC = réponse complčte ; RCi = réponse complčte avec récupération hématologique incomplčte ; DR = durée de réponse ; FLT = tyrosine kinase analogue ŕ FMS (FMS-like tyrosine kinase) ; IDH = isocitrate déshydrogénase ; MRD = maladie résiduelle minimale/mesurable (minimal/measurable residual disease) ; n = nombre de réponses ou nombre d'événements ; - = non atteint. La RC (réponse complčte) a été définie comme une numération absolue des neutrophiles > 1 000/microlitre, une numération plaquettaire > 100 000/microlitre, une indépendance transfusionnelle en globules rouges et un taux de blastes médullaires < 5 %. Absence de blastes circulants et de blastes avec corps d'Auer, absence de maladie extramédullaire. L'indépendance transfusionnelle a été définie comme une période d'au moins 56 jours consécutifs (> ou = 56 jours) sans transfusion aprčs la premičre dose du médicament ŕ l'étude, et pendant ou avant la derničre dose du médicament ŕ l'étude + 30 jours, ou avant la rechute ou la progression de la maladie, ou avant l'instauration d'un traitement ultérieur suite ŕ l'étude, selon la premičre de ces éventualités. (a) La valeur de p est issue d'un test de Cochran-Mantel-Haenszel stratifié en fonction de l'âge (18 ŕ < 75 ; > ou = 75) et du risque cytogénétique (risque intermédiaire, risque défavorable) attribué lors de la randomisation. (b) La DR (durée de réponse) a été définie comme le temps entre la premičre réponse de RC pour la DR de RC, ou entre la premičre réponse de RC ou de RCi pour la DR de RC + RCi jusqu'ŕ la date de confirmation de premičre rechute morphologique ou de progression de la maladie, ou de décčs dű ŕ une progression de la maladie, selon la premičre de ces éventualités. La DR médiane est issue d'une estimation de Kaplan-Meier. (c) L'estimation du hazard ratio (vénétoclax + azacitidine versus placebo + azacitidine) est basée sur un modčle des risques proportionnels de Cox stratifié en fonction de l'âge (18 ŕ < 75 ; > ou = 75) et du risque cytogénétique (risque intermédiaire, risque défavorable) attribué lors de la randomisation ; valeur de p basée sur un test de log-rank stratifié en fonction des męmes facteurs. (d) Le taux de réponse avec MRD chez les RC + RCi est défini comme le pourcentage de patients obtenant une RC ou une RCi et démontrant une réponse caractérisée par une MRD < 10-3 blastes médullaires, déterminée par une méthode centrale standardisée de cytométrie en flux multicouleurs. e Estimation de Kaplan-Meier. Parmi les patients présentant la mutation FLT3, les taux de RC + RCi étaient de 72 % (21/29 ; [IC ŕ 95 % : 53 ; 87]) et de 36 % (8/22 ; [IC ŕ 95 % : 17 ; 59]) dans les bras vénétoclax + azacitidine et placebo + azacitidine, respectivement (p = 0,021). Parmi les patients présentant les mutations IDH1/IDH2, les taux de RC + RCi étaient de 75 % (46/61 ; [IC ŕ 95 % : 63 ; 86]) et de 11 % (3/28 ; [IC ŕ 95 % : 2 ; 28]) dans les bras vénétoclax + azacitidine et placebo + azacitidine, respectivement (p < 0,001). Parmi les patients qui étaient dépendants des transfusions de globules rouges ŕ l'inclusion et qui ont été traités par vénétoclax + azacitidine, 49 % (71/144) sont devenus indépendants des transfusions. Parmi les patients qui étaient dépendants des transfusions de plaquettes ŕ l'inclusion et qui ont été traités par vénétoclax + azacitidine, 50 % (34/68) sont devenus indépendants des transfusions. Le délai médian d'obtention d'une premičre réponse de RC ou de RCi était de 1,3 mois (intervalle : 0,6 ŕ 9,9 mois) avec le traitement par vénétoclax + azacitidine. Le délai médian d'obtention de la meilleure réponse de RC ou de RCi était de 2,3 mois (intervalle : 0,6 ŕ 24,5 mois). Figure : Graphique en foręt de la survie globale dans les sous-groupes de l'étude VIALE-A (Cf. RCP) Le hazard ratio (HR) non stratifié est présenté sur l'axe des X avec une échelle logarithmique. Vénétoclax en association avec l'azacitidine ou la décitabine pour le traitement des patients atteints d'une LAM nouvellement diagnostiquée - étude M14-358 L'étude M14-358 était une étude clinique de phase I/II non randomisée sur le vénétoclax en association avec l'azacitidine (n = 84) ou la décitabine (n = 31) chez des patients atteints d'une LAM nouvellement diagnostiquée et inéligibles ŕ une chimiothérapie intensive. Les patients ont reçu le vénétoclax selon un schéma de titration de dose quotidienne jusqu'ŕ une dose finale de 400 mg une fois par jour. Dans l'étude M14-358, l'administration de l'azacitidine était similaire ŕ celle de l'étude randomisée VIALE-A. La décitabine ŕ 20 mg/m2 a été administrée par voie intraveineuse du Jour 1 ŕ 5 de chaque cycle de 28 jours ŕ partir du Cycle 1 Jour 1. Le suivi médian était de 40,4 mois (intervalle : 0,7 ŕ 42,7 mois) pour le traitement par vénétoclax + décitabine. L'âge médian des patients traités par vénétoclax + décitabine était de 72 ans (intervalle : 65 ŕ 86 ans), 87 % étaient blancs, 48 % étaient des hommes et 87 % présentaient un indice de performance de l'ECOG de 0 ou 1. Le taux de RC + RCi était de 74 % (IC ŕ 95 % : 55 ; 88) en association avec la décitabine. * Patients âgés Sur les 194 patients atteints de LLC préalablement traités ayant reçu le vénétoclax en association avec le rituximab, 50 % étaient âgés de 65 ans et plus. Sur les 107 patients ayant fait l'objet d'une évaluation en termes d'efficacité dans l'étude M13-982, 57 % étaient âgés de 65 ans et plus. Sur les 127 patients ayant fait l'objet d'une évaluation en termes d'efficacité dans l'étude M14-032, 58 % étaient âgés de 65 ans et plus. Sur les 352 patients ayant fait l'objet d'une évaluation en termes de sécurité dans 3 études en ouvert en monothérapie, 57 % étaient âgés de 65 ans et plus. Sur les 283 patients atteints d'une LAM nouvellement diagnostiquée et traités dans l'étude clinique VIALE-A (bras vénétoclax + azacitidine), 96 % avaient > ou = 65 ans et 60 % avaient > ou = 75 ans. Sur les 31 patients traités par vénétoclax en association avec la décitabine dans l'étude clinique M14-358, 100 % avaient > ou = 65 ans et 26 % avaient > ou = 75 ans. Il n'a pas été observé de différences cliniquement pertinentes du profil de tolérance ou d'efficacité entre les patients plus âgés et les patients plus jeunes dans les études en association et en monothérapie. * Population pédiatrique L'Agence Européenne des Médicaments a accordé une dérogation ŕ l'obligation de soumettre les résultats d'études réalisées avec ce médicament dans tous les sous-groupes de la population pédiatrique dans l'indication de leucémie lymphoďde chronique (Cf. rubrique "Posologie" pour les informations concernant l'usage pédiatrique). L'Agence européenne des médicaments a différé l'obligation de soumettre les résultats d'études réalisées avec ce médicament dans un ou plusieurs sous-groupes de la population pédiatrique dans l'indication de LAM (Cf. rubrique "Posologie" pour les informations concernant l'usage pédiatrique). |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
* Absorption Aprčs administrations orales répétées, la concentration plasmatique maximale de vénétoclax est atteinte 5 ŕ 8 heures post-dose. L'ASC ŕ l'état d'équilibre du vénétoclax augmente proportionnellement dans l'éventail de doses de 150 ŕ 800 mg. Aprčs administration avec un repas hypolipidique, la Cmax moyenne ŕ l'état d'équilibre (+/- écart-type) du vénétoclax est de 2,1 +/- 1,1 microg/mL et l'ASC24 de 32,8 +/- 16,9 microg x h/mL avec la dose de 400 mg une fois par jour. * Effet des aliments L'exposition au vénétoclax est augmentée d'environ 3,4 fois aprčs administration avec un repas hypolipidique, et de 5,1 ŕ 5,3 fois aprčs administration avec un repas hyperlipidique par rapport ŕ l'administration ŕ jeun. Il est recommandé de prendre le vénétoclax au cours d'un repas (Cf. rubrique "Posologie"). * Distribution Le vénétoclax est fortement lié aux protéines plasmatiques humaines, la fraction libre dans le plasma étant inférieure ŕ 0,01 % dans l'intervalle de concentrations micromolaires de 1 ŕ 30 (0,87 ŕ 26 microg/mL). Le rapport moyen entre les concentrations sanguines/plasmatiques est de 0,57. Selon une analyse de population, le volume apparent de distribution (VDss/F) estimé du vénétoclax est de 256 ŕ 321 litres. * Biotransformation Des études in vitro ont montré que le vénétoclax est métabolisé principalement par l'isoenzyme CYP3A4 du cytochrome P450. M27 a été identifié comme le principal métabolite dans le plasma, avec une activité inhibitrice contre BCL-2 au moins 58 fois plus faible que celle du vénétoclax in vitro. * Études d'interaction in vitro - Administration concomitante avec des substrats des CYP et des UGT Des études in vitro ont indiqué que le vénétoclax n'est pas un inhibiteur ou un inducteur des CYP1A2, CYP2B6, CYP2C19, CYP2D6 ou CYP3A4 aux concentrations cliniquement pertinentes. Le vénétoclax est un inhibiteur faible des CYP2C8, CYP2C9 et UGT1A1 in vitro, mais il n'est pas attendu qu'il entraîne une inhibition cliniquement pertinente de ces enzymes. Le vénétoclax n'est pas un inhibiteur des UGT1A4, UGT1A6, UGT1A9 et UGT2B7. - Administration concomitante avec des substrats/inhibiteurs des transporteurs Le vénétoclax est un substrat et un inhibiteur de la P-gp et de la BCRP et un inhibiteur faible d'OATP1B1 in vitro (Cf. rubrique "Interactions"). Il n'est pas attendu d'effet inhibiteur du vénétoclax sur OATP1B3, OCT1, OCT2, OAT1, OAT3, MATE1 ou MATE2K aux concentrations cliniquement pertinentes. * Élimination Selon une analyse de population, la demi-vie d'élimination terminale estimée du vénétoclax est d'environ 26 heures. Le vénétoclax présente une accumulation faible, avec un coefficient d'accumulation de 1,30-1,44. Aprčs administration orale d'une dose unique de 200 mg de vénétoclax radio-marqué au [14C] chez des sujets sains, plus de 99,9 % de la dose ont été excrétés dans les fčces et moins de 0,1 % de la dose a été éliminé dans les urines en 9 jours. Le vénétoclax sous forme inchangée représentait 20,8 % de la dose radioactive administrée excrétée dans les fčces. La pharmacocinétique du vénétoclax ne change pas au cours du temps. * Populations particuličres - Insuffisance rénale Selon une analyse pharmacocinétique de population qui incluait 219 sujets présentant une insuffisance rénale légčre (ClCr > ou = 60 et < 90 mL/min), 86 sujets présentant une insuffisance rénale modérée (ClCr > ou = 30 et < 60 mL/min) et 217 sujets ayant une fonction rénale normale (ClCr > ou = 90 mL/min), les expositions au vénétoclax sont comparables chez les patients atteints d'insuffisance rénale légčre ou modérée et chez les sujets ayant une fonction rénale normale. La pharmacocinétique du vénétoclax n'a pas été étudiée chez les sujets atteints d'insuffisance rénale sévčre (ClCr < 30 mL/min) ni chez les patients sous dialyse (Cf. rubrique "Posologie"). - Insuffisance hépatique Selon une analyse pharmacocinétique de population qui incluait 74 sujets présentant une insuffisance hépatique légčre, 7 sujets présentant une insuffisance hépatique modérée et 442 sujets ayant une fonction hépatique normale, les expositions au vénétoclax sont comparables chez les patients atteints d'insuffisance hépatique légčre ou modérée et chez les sujets ayant une fonction hépatique normale. L'insuffisance hépatique légčre était définie comme un taux de bilirubine totale normal et un taux d'aspartate aminotransférase (ASAT) > limite supérieure de la normale (LSN) ou un taux de bilirubine totale > 1,0 ŕ 1,5 x LSN, l'insuffisance hépatique modérée comme un taux de bilirubine totale > 1,5 ŕ 3,0 x LSN et l'insuffisance hépatique sévčre comme un taux de bilirubine totale > 3,0 x LSN. Dans une étude sur l'insuffisance hépatique, la Cmax et l'ASC de vénétoclax chez les patients présentant une insuffisance hépatique légčre (Child-Pugh A ; n=6) ou modérée (Child-Pugh B ; n=6) étaient similaires ŕ celles des patients présentant une fonction hépatique normale, aprčs avoir reçu une dose unique de 50 mg de vénétoclax. Chez les patients présentant une insuffisance hépatique sévčre (Child-Pugh C ; n=5), la Cmax moyenne de vénétoclax était similaire ŕ celle des patients présentant une fonction hépatique normale mais l'ASC inf était en moyenne 2,7 fois plus élevée que l'ASC inf chez les patients présentant une fonction hépatique normale (valeur d'ASC allant de 0 ŕ 5 fois plus élevée) (Cf. rubrique "Posologie"). - Effets de l'âge, du sexe et du poids Selon des analyses pharmacocinétiques de population, l'âge, le sexe et le poids n'ont pas d'influence sur la clairance du vénétoclax. |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
Les toxicités observées dans les études effectuées chez l'animal avec le vénétoclax étaient des réductions dose-dépendantes des lymphocytes et du volume érythrocytaire. Les deux effets ont été réversibles aprčs l'arręt du traitement par vénétoclax, avec une récupération des lymphocytes 18 semaines aprčs le traitement. Les lymphocytes B et T étaient affectés, mais les diminutions les plus significatives concernaient les lymphocytes B. Le vénétoclax a également provoqué une nécrose ciblée sur différents tissus, dont la vésicule biliaire et le pancréas exocrine, sans signes de rupture de l'intégrité tissulaire ou de dysfonctionnement de l'organe : ces anomalies étaient d'ampleur minime ŕ légčre. Aprčs environ 3 mois d'administration quotidienne chez le chien, le vénétoclax a induit un blanchiment progressif de la fourrure, dű ŕ la perte de mélanine dans le poil. * Carcinogénicité/génotoxicité Le vénétoclax et le métabolite humain majeur M27 n'ont pas été carcinogčnes dans une étude de carcinogénicité sur souris transgénique de 6 mois (Tg.rasH2) ŕ des doses orales atteignant 400 mg/kg/jour de vénétoclax et ŕ un niveau de dose unique de 250 mg/kg/jour de M27. Les marges d'exposition (ASC), comparativement ŕ l'ASC clinique ŕ 400 mg/jour, ont été multipliées par 2 environ pour le vénétoclax et par 5,8 environ pour M27. Le vénétoclax ne s'est pas révélé génotoxique dans un essai de mutagénicité sur cellules bactériennes, dans un test d'aberrations chromosomiques in vitro et dans un test du micronoyau effectué in vivo chez la souris. Le métabolite M27 n'a pas montré de génotoxicité dans les tests de mutagénicité sur cellules bactériennes et d'aberrations chromosomiques. * Toxicité sur la reproduction Aucun effet sur la fertilité n'a été observé au cours des études de la fertilité et du développement embryonnaire précoce effectuées chez la souris mâle et femelle. Une toxicité testiculaire (perte de cellules germinales) a été observée au cours des études de toxicité générale chez le chien ŕ des expositions représentant 0,5 ŕ 18 fois l'exposition (ASC) chez l'homme ŕ une dose de 400 mg. La réversibilité de cette anomalie n'a pas été démontrée. Dans des études sur le développement embryo-foetal, chez la souris, le vénétoclax a été associé ŕ une augmentation des pertes post-implantatoires et ŕ une diminution du poids des foetus ŕ des expositions représentant 1,1 fois l'exposition (ASC) chez l'homme ŕ une dose de 400 mg. Le métabolite humain majeur M27 a été associé ŕ une perte post-implantatoire et ŕ des résorptions ŕ des expositions correspondant ŕ environ 9 fois l'exposition de l'ASC de M27 chez l'homme ŕ une dose de 400 mg de vénétoclax. Chez le lapin, le vénétoclax a induit une toxicité maternelle, mais pas de toxicité foetale ŕ des expositions représentant 0,1 fois l'exposition (ASC) chez l'homme ŕ une dose de 400 mg. |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
| Spécialité(s) génériques Thériaque | Type | Prix |
|---|---|---|
| VENCLYXTO 50MG CPR | ||
| VENETOCLAX ABV 50MG CPR NSFP | ||
| Comparer prix |
| Groupe générique(s) : Néant |
| Spécialité(s) générique(s) ansm et date(s) d'application : Néant |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| VENCLYXTO (EPAR) 2021 |
| MOLECULES ONEREUSES HAD 2024 | |
| VENETOCLAX CARTE PATIENT 2024 | |
| VENCLYXTO SYNTHSE D'AVIS 2022 | |
| VENCLYXTO SYNTHESE D'AVIS 2021 | |
| VENETOCLAX RECO SLT 2021 | |
| VENETOCLAX ANCIEN PUT 2021 | |
| VENETOCLAX MYELOME MUTLIPLE 2019 (2) | |
| VENCLYXTO SYNTHESE D'AVIS 2019 | |
| VENETOCLAX MYELOME MUTLIPLE 2019 (1) | |
| VENCLYXTO SYNTHESE D'AVIS 2018 | |
| LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE PATIENT | |
| LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE MEDECIN |
|
|
|
|
* Conditions de prescription et de délivrance Liste I. Médicament nécessitant une surveillance particuličre pendant le traitement. Prescription hospitaličre réservée aux médecins compétents en maladie du sang et aux spécialistes et services Hématologie. |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
| Code UCD13 : | 3400894228202 |
| Code UCD7 : | 9422820 |
| Code identifiant spécialité : | 6 444 975 5 |
| Laboratoire(s) titulaire(s) AMM: |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
| Laboratoire(s) exploitant(s) : |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
| Code CIP13 | 3400930077887 |
| Code CIP7 | 3007788 |
| Commercialisation | Disponible : OUI depuis le 15/01/2017 |
| Agrément collectivités/date JO | Oui le 12/06/2018 |
| Radiation collectivités/date JO | Non |
| Présentation réservée ŕ l'hôpital | Non |
| Dose totale contenue dans l'unité commune de dispensation (UCD) |
|
| Conditionnement primaire | 7 PLAQUETTE(S) |
| Nb unités de prise par conditionnement primaire | 1 COMPRIME(S) par PLAQUETTE(S) |
| Matériau(x) |
|
* Nature et contenu de l'emballage extérieur |
|
| Présentation unitaire | OUI |
| Référence(s) bibliographique(s) | |
|
|
| Conditions de délivrance |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
| Statut de la présentation |
|
Ancien médicament orphelin pour l'indication suivante : |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
| 1. Prix en officine ville | |
| Prix de cette présentation (CIP)/date JO | 167,67 euros TTC le 01/08/2023 |
| Tarif forfaitaire de responsabilité/date JO (génériques) | Non concerné |
| 2. Prix ŕ l'hôpital (Pharmacie ŕ usage intérieur) | |
| Prix de vente aux établissements de santé par UCD/date JO (rétrocession - vente au public) | Non concerné |
| Tarif de responsabilité par UCD (tarification ŕ l'activité) | Non concerné |
| 1. Ville | |
Taux de remboursement/date JO  |
|
| 2. Hôpital (Rétrocession - vente au public) | |
| Taux de remboursement |
|
- Arręté du 6 juillet 2023 modifiant la liste des spécialités pharmaceutiques remboursables aux assurés sociaux (JO du 12/07/2023) |
|
| Statut(s) du remboursement |
|
| - Arręté du 6 juillet 2023 modifiant la liste des spécialités pharmaceutiques agréées ŕ l'usage des collectivités et divers services publics (JO du 12/07/2023) La prise en charge est étendue aux indications suivantes : - en association avec l'azacitidine, pour le traitement de la leucémie aiguë myéloďde (LAM) nouvellement diagnostiquée chez des sujets adultes non éligibles ŕ une chimiothérapie d'induction standard ; - en association ŕ l'obinutuzumab, dans le traitement des patients atteints d'une leucémie lymphoďde chronique (LLC) non précédemment traités, uniquement en présence d'une délétion 17p et/ou mutation TP53 ou chez les patients ne présentant pas de délétion 17p ou de mutation TP53 et inéligibles ŕ un traitement ŕ base de fludarabine. Compte tenu, dans l'indication "en association ŕ l'obinutuzumab, dans le traitement des patients atteints d'une leucémie lymphoďde chronique (LLC) non précédemment traités, uniquement en présence d'une délétion 17p et/ou mutation TP53 ou chez les patients ne présentant pas de délétion 17p ou de mutation TP53 et inéligibles ŕ un traitement ŕ base de fludarabine", de la gravité de la pathologie en cause et de la tolérance associée ŕ un traitement par VENCLYXTO, la commission préconise une évaluation systématique du risque de survenue d'un syndrome de lyse tumorale (masse tumorale au mieux appréciée par un scanner, lymphocytose, clairance de la créatinine) avant le début du traitement. Des mesures préventives telles que l'utilisation d'hypo-uricémiants, une hyperhydratation (orale ou intraveineuse) et une surveillance biologique des patients pendant les premiers jours de traitement doivent ętre mise en place de façon systématique. La pertinence d'une hospitalisation doit ętre évaluée au cas par cas en fonction de l'évaluation initiale du risque de syndrome de lyse tumorale. - Arręté du 13 novembre 2019 modifiant la liste des spécialités pharmaceutiques agréées ŕ l'usage des collectivités et divers services publics (JO du 19 novembre 2019). La prise en charge est étendue aux indications suivantes : . en association avec le rituximab est indiqué pour le traitement des patients adultes atteints d'une leucémie lymphoďde chronique (LLC) ayant reçu au moins un traitement antérieur. |
|
| SMR spécifique de cette présentation | NON |
| Modalité(s) de dispensation |
|
Plaquette en PVC/PE/PCTFE de 1 comprimé de 50 mg avec pellicule en aluminium. Boite de 7 comprimés.
| Code CIP13 | 3400958901690 |
| Code CIP7 | 5890169 |
| Commercialisation | Supprimé le 30/06/2021 |
| Agrément collectivités/date JO | Non |
| Présentation réservée ŕ l'hôpital | Oui |
| Dose totale contenue dans l'unité commune de dispensation (UCD) |
|
| Conditionnement primaire | 7 PLAQUETTE(S) |
| Nb unités de prise par conditionnement primaire | 1 COMPRIME(S) par PLAQUETTE(S) |
| Matériau(x) |
|
* Nature et contenu de l'emballage extérieur |
|
| Présentation unitaire | OUI |
| Référence(s) bibliographique(s) | |
|
|
| Conditions de délivrance |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
| Statut de la présentation |
|
ATU de cohorte : 19/07/2019 |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
| 1. Prix en officine ville | |
| Prix de cette présentation (CIP)/date JO | non concerné |
| Tarif forfaitaire de responsabilité/date JO (génériques) | Non concerné |
| 2. Prix ŕ l'hôpital (Pharmacie ŕ usage intérieur) | |
| Prix de vente aux établissements de santé par UCD/date JO (rétrocession - vente au public) | Non concerné |
| Tarif de responsabilité par UCD (tarification ŕ l'activité) | Non concerné |
| 1. Ville | |
| Taux de remboursement |
|
| 2. Hôpital (Rétrocession - vente au public) | |
| Taux de remboursement |
|
| Statut(s) du remboursement |
|
| * Arręté du 9 février 2021 relatif ŕ la prise en charge d'une spécialité pharmaceutique bénéficiant d'une autorisation temporaire d'utilisation et pris en application de l'article L. 162-16-5-1-1 du code de la sécurité sociale et du I de l'article R. 163-32-1 du męme code (JO du 12/02/2021) Les spécialités suivantes sont prises en charge au titre de l'article L. 162-16-5-1-1 du code de la sécurité sociale et du I de l'article R. 163-32-1 du męme code dans l'indication thérapeutique suivante : en association ŕ l'azacitidine chez les patients adultes atteints de LAM nouvellement diagnostiquée non éligibles ŕ une chimiothérapie d'induction standard. |
|
| SMR spécifique de cette présentation | NON |
| Modalité(s) de dispensation |
|
| Durée(s) et condition(s) de conservation |
|
* Durée de conservation |
|
| Référence(s) officielles(s) : Rectificatif AMM européenne 11/08/2023 | |
| Durée(s) et condition(s) de conservation |
|
* Durée de conservation |
|
| Référence(s) officielles(s) : Rectificatif AMM européenne 11/08/2023 | |
LEUCEMIE LYMPHOIDE CHRONIQUE

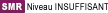
|
|
Ce médicament en monothérapie est indiqué pour le traitement de la LLC en présence de délétion 17p ou de mutation TP53 chez les patients adultes inéligibles ou en échec ŕ un inhibiteur du récepteur antigénique des cellules B. |
|
| Taux remboursement pour cette indication/date JO | 100 % le 19/11/2019 (Code CIP 3007788) |
| SMR de l'indication | NIVEAU IMPORTANT 05/07/2017 NIVEAU INSUFFISANT 05/07/2017 |
| Référence(s) officielle(s) | Rectificatif AMM européenne 11/08/2023 Guide affection longue durée (ALD) Médecin LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE MEDECIN Guide affection longue durée (ALD) Patient LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE PATIENT |
| CIM10 |
|
| Maladie rare | Non |
LEUCEMIE LYMPHOIDE CHRONIQUE

|
|
Ce médicament en monothérapie est indiqué pour le traitement de la LLC en l'absence de délétion 17p ou de mutation TP53 chez les patients adultes en échec ŕ la fois ŕ une chimio-immunothérapie et ŕ un inhibiteur du récepteur antigénique des cellules B. |
|
| Taux remboursement pour cette indication/date JO | 100 % le 19/11/2019 (Code CIP 3007788) |
| SMR de l'indication | NIVEAU IMPORTANT 05/07/2017 |
| Référence(s) officielle(s) | Rectificatif AMM européenne 11/08/2023 Guide affection longue durée (ALD) Médecin LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE MEDECIN Guide affection longue durée (ALD) Patient LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE PATIENT |
| CIM10 |
|
| Maladie rare | Non |
LEUCEMIE LYMPHOIDE CHRONIQUE

|
|
Ce médicament en association avec le rituximab est indiqué pour le traitement des patients adultes atteints d'une LLC ayant reçu au moins un traitement antérieur. |
|
| Taux remboursement pour cette indication/date JO | 100 % le 19/11/2019 (Code CIP 3007788) |
| SMR de l'indication | NIVEAU IMPORTANT 04/09/2019 |
| Référence(s) officielle(s) | Rectificatif AMM européenne 11/08/2023 Guide affection longue durée (ALD) Médecin LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE MEDECIN Guide affection longue durée (ALD) Patient LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE PATIENT |
| CIM10 |
|
| Maladie rare | Non |
LEUCEMIE LYMPHOIDE CHRONIQUE

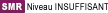
|
|
Ce médicament, en association avec l'obinutuzumab, est indiqué pour le traitement des patients adultes atteints d'une leucémie lymphoďde chronique (LLC) non précédemment traités (Cf. rubrique "Propriétés pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 29/06/2022 NIVEAU INSUFFISANT 29/06/2022 |
| Référence(s) officielle(s) | Rectificatif AMM européenne 11/08/2023 Guide affection longue durée (ALD) Médecin LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE MEDECIN Guide affection longue durée (ALD) Patient LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE PATIENT |
| CIM10 |
|
| Maladie rare | Non |
LEUCEMIE AIGUE MYELOIDE

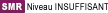
|
|
Ce médicament en association avec un agent hypométhylant est indiqué pour le traitement des patients adultes atteints d'une leucémie aiguë myéloďde (LAM) nouvellement diagnostiquée et inéligibles ŕ une chimiothérapie intensive. |
|
| SMR de l'indication | NIVEAU IMPORTANT 30/06/2021 NIVEAU INSUFFISANT 30/06/2021 |
| Référence(s) officielle(s) | Rectificatif AMM européenne 11/08/2023 Guide affection longue durée (ALD) Médecin LEUCEMIE AIGUE ADULTE - GUIDE MEDECIN Guide affection longue durée (ALD) Patient LEUCEMIE AIGUE ADULTE - GUIDE PATIENT |
| CIM10 |
|
| Maladie rare | Oui - Lien Orphanet : Leucémie aiguë non lymphoblastique |
| Leucémie aiguë myéloďde (terme générique) ; Leucémie aiguë myéloblastique ; Leucémie aiguë non lymphoblastique. |
|
Ce médicament, en association avec l'obinutuzumab, est indiqué pour le traitement des patients adultes atteints d'une leucémie lymphoďde chronique (LLC) non précédemment traités (Cf. rubrique "Propriétés pharmacodynamiques"). * La seule indication prise en charge est la suivante : - en association ŕ l'obinutuzumab, dans le traitement des patients atteints d'une leucémie lymphoďde chronique (LLC) non précédemment traités, uniquement en présence d'une délétion 17p et/ou mutation TP53 ou chez les patients ne présentant pas de délétion 17p ou de mutation TP53 et inéligibles ŕ un traitement ŕ base de fludarabine (JO du 12/07/2023). Compte tenu, dans l'indication "en association ŕ l'obinutuzumab, dans le traitement des patients atteints d'une leucémie lymphoďde chronique (LLC) non précédemment traités, uniquement en présence d'une délétion 17p et/ou mutation TP53 ou chez les patients ne présentant pas de délétion 17p ou de mutation TP53 et inéligibles ŕ un traitement ŕ base de fludarabine", de la gravité de la pathologie en cause et de la tolérance associée ŕ un traitement par venetoclax, la commission préconise une évaluation systématique du risque de survenue d'un syndrome de lyse tumorale (masse tumorale au mieux appréciée par un scanner, lymphocytose, clairance de la créatinine) avant le début du traitement. Des mesures préventives telles que l'utilisation d'hypo-uricémiants, une hyperhydratation (orale ou intraveineuse) et une surveillance biologique des patients pendant les premiers jours de traitement doivent ętre mise en place de façon systématique. La pertinence d'une hospitalisation doit ętre évaluée au cas par cas en fonction de l'évaluation initiale du risque de syndrome de lyse tumorale. |
|
| Taux remboursement pour cette indication/date JO | 100 % le 12/07/2023 (Code CIP 3007788) |
| SMR de l'indication | NIVEAU IMPORTANT 29/06/2022 |
| Référence(s) officielle(s) | Rectificatif AMM européenne 11/08/2023 Guide affection longue durée (ALD) Médecin LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE MEDECIN Guide affection longue durée (ALD) Patient LEUCEMIE LYMPHOIDE CHRONIQ-GUIDE PATIENT |
| CIM10 |
|
| Maladie rare | Non |
Ce médicament en association avec un agent hypométhylant est indiqué pour le traitement des patients adultes atteints d'une leucémie aiguë myéloďde (LAM) nouvellement diagnostiquée et inéligibles ŕ une chimiothérapie intensive. * La seule indication prise en charge est la suivante : - en association avec l'azacitidine, pour le traitement de la leucémie aiguë myéloďde (LAM) nouvellement diagnostiquée chez des sujets adultes non éligibles ŕ une chimiothérapie d'induction standard (JO du 12/07/2023) |
|
| Taux remboursement pour cette indication/date JO | 100 % le 12/07/2023 (Code CIP 3007788) |
| SMR de l'indication | NIVEAU IMPORTANT 30/06/2021 |
| Référence(s) officielle(s) | Rectificatif AMM européenne 11/08/2023 Guide affection longue durée (ALD) Médecin LEUCEMIE AIGUE ADULTE - GUIDE MEDECIN Guide affection longue durée (ALD) Patient LEUCEMIE AIGUE ADULTE - GUIDE PATIENT |
| CIM10 |
|
| Maladie rare | Oui - Lien Orphanet : Leucémie aiguë non lymphoblastique |
| Leucémie aiguë myéloďde (terme générique) ; Leucémie aiguë myéloblastique ; Leucémie aiguë non lymphoblastique. |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie INITIALE | |
|
|
| Dose | 20 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement max | 1 SEMAINE(S) LA 1ERE SEMAINE DU TRAITEMENT |
| Posologie INITIALE | |
|
|
| Dose | 50 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement max | 1 SEMAINE(S) LA 2EME SEMAINE DU TRAITEMENT |
| Posologie INITIALE | |
|
|
| Dose | 100 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement max | 1 SEMAINE(S) LA 3EME SEMAINE DU TRAITEMENT |
| Posologie INITIALE | |
|
|
| Dose | 200 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement max | 1 SEMAINE(S) LA 4EME SEMAINE DU TRAITEMENT |
| Posologie INITIALE | |
|
|
| Dose | 400 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement max | 1 SEMAINE(S) OU JUSQU'A APPARITION TOXICITE INACCEPTABLE JUSQU'A PROGRESSION OBJECTIVE MALADIE |
| Posologie USUELLE | |
| Dose | 400 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement |
|
| Posologie USUELLE | |
|
|
| Dose | de 10 MG/JOUR ŕ 400 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement |
|
| Posologie USUELLE | |
|
|
| Dose | ADAPTER MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement |
|
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| Le traitement par vénétoclax doit ętre instauré et surveillé par un médecin expérimenté dans l'utilisation des médicaments anticancéreux. Les patients traités par vénétoclax peuvent développer un syndrome de lyse tumorale (SLT). Pour prévenir et réduire le risque de SLT, il convient de suivre les informations présentées dans cette rubrique, notamment en ce qui concerne l'évaluation du risque, les mesures de prophylaxie, le schéma de titration de dose, la surveillance des valeurs biologiques et les interactions médicamenteuses. * Posologie Schéma de titration de dose chez les patients atteints de LLC La dose initiale est de 20 mg de vénétoclax une fois par jour pendant 7 jours. La dose doit ętre augmentée progressivement sur une période de 5 semaines jusqu'ŕ la dose quotidienne recommandée de 400 mg, comme il est indiqué ci-dessous. - Semaine : 1 . Dose quotidienne de vénétoclax : 20 mg - Semaine : 2 . Dose quotidienne de vénétoclax : 50 mg - Semaine : 3 . Dose quotidienne de vénétoclax : 100 mg - Semaine : 4 . Dose quotidienne de vénétoclax : 200 mg - Semaine : 5 . Dose quotidienne de vénétoclax : 400 mg Le schéma de titration de dose sur 5 semaines est conçu pour diminuer progressivement la masse tumorale (réduction tumorale) et ainsi diminuer le risque de SLT. - Dose post-titration pour le vénétoclax en monothérapie La dose recommandée de vénétoclax est de 400 mg une fois par jour. Le traitement est poursuivi jusqu'ŕ progression de la maladie ou intolérance du patient. * Prophylaxie du syndrome de lyse tumorale Le vénétoclax peut provoquer une réduction tumorale rapide et entraîner ainsi un risque de SLT pendant la phase de titration initiale de 5 semaines chez tous les patients atteints de LLC, quels que soient le volume tumoral et les autres caractéristiques du patient. Des modifications des électrolytes évocatrices d'un SLT nécessitant une prise en charge urgente peuvent survenir dčs les 6 ŕ 8 heures suivant la premičre dose de vénétoclax, et lors de chaque augmentation de dose. Les facteurs de risque de SLT doivent ętre évalués pour chaque patient et une prophylaxie par hydratation et agents hypo-uricémiants doit ętre prévue avant l'administration de la premičre dose de vénétoclax afin de réduire le risque de SLT. Le risque de SLT suit un continuum basé sur de nombreux facteurs, dont les comorbidités, en particulier la diminution de la fonction rénale (clairance de la créatinine [ClCr] < 80 mL/min) et le volume tumoral.. La splénomégalie peut accroitre globalement le risque de SLT. Le risque peut diminuer au fur et ŕ mesure que la masse tumorale diminue avec le traitement par vénétoclax (Cf. rubrique "Mises en garde et précautions d'emploi"). Avant l'instauration du traitement par vénétoclax, une évaluation de la masse tumorale, incluant un examen radiologique (par exemple TDM), doit ętre réalisée chez tous les patients. Les paramčtres biochimiques sanguins (potassium, acide urique, phosphore, calcium et créatinine) doivent ętre évalués, et les anomalies préexistantes corrigées. Les données ci-dessous décrivent les mesures de prophylaxie et de surveillance du SLT recommandées lors du traitement par vénétoclax en fonction de la détermination du volume tumoral d'aprčs les données issues des études cliniques (Cf. rubrique "Mises en garde et précautions d'emploi"). De plus, toutes les comorbidités des patients doivent ętre considérées afin d'adapter au niveau de risque les mesures de prophylaxie et de surveillance, aussi bien dans le cadre d'une prise en charge ambulatoire que d'une hospitalisation. Prophylaxie recommandée pour le SLT en fonction du volume tumoral des patients atteints de LLC - Volume tumoral : Faible - Tous les GL < 5 cm ET NAL < 25 x 10 puissance 9/L . Prophylaxie - Hydratation (a) : Voie orale (1,5-2 L) . Prophylaxie - Agents hypo-uricémiants (b) : Allopurinol . Surveillance des paramčtres biochimiques sanguins (c),(d) - Contexte et fréquence des évaluations : Ambulatoire . Pour la premičre dose de 20 mg et 50 mg : avant administration, 6 ŕ 8 heures aprčs, 24 heures aprčs . Pour les augmentations posologiques suivantes : avant administration - Volume tumoral : Moyen - Tout GL de 5 cm ŕ < 10 cm OU NAL > ou = 25 x 10 puissance 9/L . Prophylaxie - Hydratation (a) : Voie orale (1,5-2 L) et envisager la voie intraveineuse . Prophylaxie - Agents hypo-uricémiants (b) : Allopurinol . Surveillance des paramčtres biochimiques sanguins (c),(d) - Contexte et fréquence des évaluations : Ambulatoire . Pour la premičre dose de 20 mg et 50 mg : avant administration, 6 ŕ 8 heures aprčs, 24 heures aprčs . Pour les augmentations posologiques suivantes : avant administration . Pour la premičre dose de 20 mg et 50 mg : envisager l'hospitalisation des patients présentant une ClCr < 80 mL/min ; voir ci-dessous pour la surveillance ŕ l'hôpital - Volume tumoral : Elevé - Tout GL > ou = 10 cm OU NAL > ou = 25 x 10 puissance 9/L ET tout GL > ou = 5 cm . Prophylaxie - Hydratation (a) : Voie orale (1,5-2 L) et voie intraveineuse (150-200 mL/h selon la tolérance) . Prophylaxie - Agents hypo-uricémiants (b) : Allopurinol ; envisager l'administration de rasburicase en cas de valeur initiale élevée du taux d'acide urique . Surveillance des paramčtres biochimiques sanguins (c),(d) - Contexte et fréquence des évaluations : Ŕ l'hôpital . Pour la premičre dose de 20 mg et 50 mg : avant administration, 4, 8, 12 et 24 heures aprčs Ambulatoire . Pour les augmentations posologiques suivantes : avant administration, 6 ŕ 8 heures aprčs, 24 heures aprčs NAL = nombre absolu de lymphocytes ; ClCr = clairance de la créatinine ; GL = ganglion lymphatique. (a) Demander aux patients de boire la quantité d'eau quotidienne indiquée 2 jours avant la phase de titration et pendant toute la durée de celle-ci, en particulier dans les jours précédant la premičre dose et ŕ chaque augmentation de dose. Hydratation par voie intraveineuse pour les patients qui ne tolčrent pas l'hydratation par voie orale. (b) Commencer l'administration d'allopurinol ou d'inhibiteur de la xanthine oxydase 2 ŕ 3 jours avant le début du traitement par vénétoclax. (c) Évaluer les paramčtres biochimiques sanguins (potassium, acide urique, phosphore, calcium et créatinine), avec examen des résultats en temps réel. Lors des augmentations de dose suivantes, surveiller les paramčtres biochimiques sanguins ŕ 6-8 heures et ŕ 24 heures pour les patients chez lesquels le risque de SLT subsiste. Modifications posologiques en cas de syndrome de lyse tumorale et d'autres toxicités En cas de toxicités, il peut ętre nécessaire d'interrompre le traitement et/ou de réduire la dose. Cf. ci-dessous pour les modifications posologiques recommandées en cas de toxicités liées au vénétoclax. Modifications recommandées de la dose de vénétoclax en cas de toxicitésa chez les patients atteints de LLC Syndrome de lyse tumorale - Événement : Modifications des paramčtres biochimiques sanguins ou symptômes évocateurs d'un SLT . Occurrence : Toute . Action : Reporter la dose du lendemain. En cas de résolution dans les 24 ŕ 48 heures suivant la derničre dose, reprendre le traitement ŕ la męme dose. En cas de résolution au-delŕ de 48 heures des de modifications des paramčtres biochimiques sanguins, reprendre le traitement ŕ une dose réduite. Pour tout événement de SLT cliniqueb, reprendre le traitement ŕ une dose réduite aprčs sa résolution. Toxicités non hématologiques - Événement : Toxicités non hématologiques de grade 3 ou 4 . Occurrence : 1re occurrence . Action : Interrompre le traitement par vénétoclax. Aprčs retour de la toxicité ŕ un grade 1 ou ŕ la valeur initiale, reprendre vénétoclax ŕ la męme dose. Aucune modification posologique n'est nécessaire. - Événement : Toxicités non hématologiques de grade 3 ou 4 . Occurrence : 2e occurrence et au-delŕ . Action : Interrompre le traitement par vénétoclax. Aprčs la résolution, suivre les recommandations de réduction de dose fournies ci-dessous lors de la reprise du traitement par vénétoclax. Une réduction de dose plus importante peut ętre effectuée selon l'appréciation du médecin. Toxicités hématologiques - Événement : Neutropénie de grade 3 avec infection ou fičvre ; ou toxicités hématologiques de grade 4 (hors lymphopénie) . Occurrence : 1re occurrence . Action : Interrompre le traitement par vénétoclax. Pour réduire les risques d'infection associés ŕ la neutropénie, un traitement par facteurs de croissance granulocytaire (G-CSF) peut ętre administré avec le vénétoclax, si cliniquement indiqué. Aprčs retour de la toxicité ŕ un grade 1 ou ŕ la valeur initiale, le traitement par vénétoclax peut ętre repris ŕ la męme dose. - Événement : Neutropénie de grade 3 avec infection ou fičvre ; ou toxicités hématologiques de grade 4 (hors lymphopénie) . Occurrence : 2e occurrence et au-delŕ . Action :Interrompre le traitement par vénétoclax. Si cliniquement indiqué, envisager le recours ŕ un traitement par G-CSF. Aprčs la résolution, suivre les recommandations de réduction de dose fournies lors de la reprise du traitement par vénétoclax. Une réduction de dose plus importante peut ętre effectuée selon l'appréciation du médecin. * Modification de la dose en cas de SLT ou d'autres toxicités chez les patients atteints de LLC - Dose au moment de l'interruption, mg : 400 . Dose ŕ la reprise du traitement, mg (a) : 300 - Dose au moment de l'interruption, mg : 300 . Dose ŕ la reprise du traitement, mg (a) : 200 - Dose au moment de l'interruption, mg : 200 . Dose ŕ la reprise du traitement, mg (a) : 100 - Dose au moment de l'interruption, mg : 100 . Dose ŕ la reprise du traitement, mg (a) : 50 - Dose au moment de l'interruption, mg : 50 . Dose ŕ la reprise du traitement, mg (a) : 20 - Dose au moment de l'interruption, mg : 20 . Dose ŕ la reprise du traitement, mg (a) : 10 (a) La dose modifiée doit ętre poursuivie pendant une semaine avant d'ętre augmentée. Chez les patients dont le traitement a été interrompu pendant plus d'une semaine au cours des 5 premičres semaines de titration de dose, ou pendant plus de deux semaines aprčs la fin de la phase de titration de dose, le risque de SLT doit ętre réévalué afin de déterminer s'il est nécessaire de reprendre le traitement ŕ une dose réduite (par exemple, certains ou tous les paliers de la phase de titration ; Cf. Données 2). * Dose oubliée En cas d'oubli d'une dose de vénétoclax, dans les 8 heures suivant l'heure habituelle de la prise, le patient doit prendre la dose oubliée le plus tôt possible le męme jour. Si le délai écoulé est de plus de 8 heures, le patient ne doit pas prendre la dose oubliée et doit reprendre le schéma d'administration habituel le lendemain. En cas de vomissements aprčs l'administration, le patient ne doit pas prendre de dose supplémentaire le męme jour. La prochaine dose prescrite doit ętre prise ŕ l'heure habituelle le lendemain. * Populations particuličres - Sujets âgés Aucun ajustement posologique spécifique n'est nécessaire chez les patients âgés (> ou = 65 ans) (Cf. rubrique "Propriétés pharmacodynamiques"). - Insuffisance rénale Chez les patients présentant une diminution de la fonction rénale (ClCr < 80 ml/min), une prophylaxie et une surveillance plus intensives peuvent ętre nécessaires pour réduire le risque de SLT lors de l'instauration du traitement et au cours de la phase de titration de dose (Cf. "Prophylaxie du syndrome de lyse tumorale" ci-dessus). Le vénétoclax ne doit ętre administré chez les patients atteints d'insuffisance rénale sévčre (ClCr > ou =15 ml/min et < 30 ml/min) que si les bénéfices du traitement l'emportent sur le risque encouru. Ces patients doivent ętre étroitement surveillés afin de détecter tout signe de toxicité en raison du risque accru de SLT (Cf. rubrique "Mises en garde et précautions d'emploi"). Aucun ajustement posologique n'est nécessaire chez les patients atteints d'insuffisance rénale légčre, modérée ou sévčre (ClCr > ou = 15 ml/min et < 90 ml/min) (Cf. rubrique "Propriétés pharmacocinétiques"). - Insuffisance hépatique Aucun ajustement posologique n'est recommandé chez les patients atteints d'insuffisance hépatique légčre ou modérée. Les patients présentant une insuffisance hépatique modérée doivent ętre surveillés plus étroitement afin de détecter tout signe de toxicité lors de l'instauration du traitement et au cours de la phase de titration de dose (Cf. rubrique "Effets indésirables"). - Population pédiatrique La sécurité et l'efficacité de ce médicament chez les enfants âgés de moins de 18 ans n'ont pas été établies. Aucune donnée n'est disponible. |
|
| Référence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie INITIALE | |
|
|
| Dose | 20 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement max | 1 SEMAINE(S) LA 1ERE SEMAINE DU TRAITEMENT |
| Posologie INITIALE | |
|
|
| Dose | 50 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement max | 1 SEMAINE(S) LA 2EME SEMAINE DU TRAITEMENT |
| Posologie INITIALE | |
|
|
| Dose | 100 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement max | 1 SEMAINE(S) LA 3EME SEMAINE DU TRAITEMENT |
| Posologie INITIALE | |
|
|
| Dose | 200 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement max | 1 SEMAINE(S) LA 4EME SEMAINE DU TRAITEMENT |
| Posologie INITIALE | |
|
|
| Dose | 400 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement |
|
| Posologie USUELLE | |
| Dose | 400 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement max | 24 MOIS ADAPTER SELON RAPPORT BENEFICE/RISQUE |
| Posologie USUELLE | |
|
|
| Dose | de 10 MG/JOUR ŕ 400 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement |
|
| Posologie USUELLE | |
|
|
| Dose | ADAPTER MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement |
|
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| Le traitement par vénétoclax doit ętre instauré et surveillé par un médecin expérimenté dans l'utilisation des médicaments anticancéreux. Les patients traités par vénétoclax peuvent développer un syndrome de lyse tumorale (SLT). Pour prévenir et réduire le risque de SLT, il convient de suivre les informations présentées dans cette rubrique, notamment en ce qui concerne l'évaluation du risque, les mesures de prophylaxie, le schéma de titration de dose, la surveillance des valeurs biologiques et les interactions médicamenteuses. * Posologie Schéma de titration de dose chez les patients atteints de LLC La dose initiale est de 20 mg de vénétoclax une fois par jour pendant 7 jours. La dose doit ętre augmentée progressivement sur une période de 5 semaines jusqu'ŕ la dose quotidienne recommandée de 400 mg, comme il est indiqué ci-dessous. - Semaine : 1 . Dose quotidienne de vénétoclax : 20 mg - Semaine : 2 . Dose quotidienne de vénétoclax : 50 mg - Semaine : 3 . Dose quotidienne de vénétoclax : 100 mg - Semaine : 4 . Dose quotidienne de vénétoclax : 200 mg - Semaine : 5 . Dose quotidienne de vénétoclax : 400 mg Le schéma de titration de dose sur 5 semaines est conçu pour diminuer progressivement la masse tumorale (réduction tumorale) et ainsi diminuer le risque de SLT. - Dose post-titration pour le vénétoclax en association avec le rituximab La dose recommandée de vénétoclax en association avec le rituximab est de 400 mg une fois par jour (Cf. rubrique "Propriétés pharmacodynamiques" pour les détails du schéma d'administration de l'association). Administrer le rituximab aprčs que le patient ait terminé le schéma de titration de dose et qu'il ait reçu la dose quotidienne recommandée de 400 mg de vénétoclax pendant 7 jours. Le vénétoclax est pris pendant 24 mois ŕ partir du Cycle 1 Jour 1 du rituximab (Cf. rubrique "Propriétés pharmacodynamiques"). * Prophylaxie du syndrome de lyse tumorale Le vénétoclax peut provoquer une réduction tumorale rapide et entraîner ainsi un risque de SLT pendant la phase de titration initiale de 5 semaines chez tous les patients atteints de LLC, quels que soient le volume tumoral et les autres caractéristiques du patient. Des modifications des électrolytes évocatrices d'un SLT nécessitant une prise en charge urgente peuvent survenir dčs les 6 ŕ 8 heures suivant la premičre dose de vénétoclax, et lors de chaque augmentation de dose. Les facteurs de risque de SLT doivent ętre évalués pour chaque patient et une prophylaxie par hydratation et agents hypo-uricémiants doit ętre prévue avant l'administration de la premičre dose de vénétoclax afin de réduire le risque de SLT. Le risque de SLT suit un continuum basé sur de nombreux facteurs, dont les comorbidités, en particulier la diminution de la fonction rénale (clairance de la créatinine [ClCr] < 80 mL/min) et le volume tumoral.. La splénomégalie peut accroitre globalement le risque de SLT. Le risque peut diminuer au fur et ŕ mesure que la masse tumorale diminue avec le traitement par vénétoclax (Cf. rubrique "Mises en garde et précautions d'emploi"). Avant l'instauration du traitement par vénétoclax, une évaluation de la masse tumorale, incluant un examen radiologique (par exemple TDM), doit ętre réalisée chez tous les patients. Les paramčtres biochimiques sanguins (potassium, acide urique, phosphore, calcium et créatinine) doivent ętre évalués, et les anomalies préexistantes corrigées. Les données ci-dessous décrivent les mesures de prophylaxie et de surveillance du SLT recommandées lors du traitement par vénétoclax en fonction de la détermination du volume tumoral d'aprčs les données issues des études cliniques (Cf. rubrique "Mises en garde et précautions d'emploi"). De plus, toutes les comorbidités des patients doivent ętre considérées afin d'adapter au niveau de risque les mesures de prophylaxie et de surveillance, aussi bien dans le cadre d'une prise en charge ambulatoire que d'une hospitalisation. Prophylaxie recommandée pour le SLT en fonction du volume tumoral des patients atteints de LLC - Volume tumoral : Faible - Tous les GL < 5 cm ET NAL < 25 x 10 puissance 9/L . Prophylaxie - Hydratation (a) : Voie orale (1,5-2 L) . Prophylaxie - Agents hypo-uricémiants (b) : Allopurinol . Surveillance des paramčtres biochimiques sanguins (c),(d) - Contexte et fréquence des évaluations : Ambulatoire . Pour la premičre dose de 20 mg et 50 mg : avant administration, 6 ŕ 8 heures aprčs, 24 heures aprčs . Pour les augmentations posologiques suivantes : avant administration - Volume tumoral : Moyen - Tout GL de 5 cm ŕ < 10 cm OU NAL > ou = 25 x 10 puissance 9/L . Prophylaxie - Hydratation (a) : Voie orale (1,5-2 L) et envisager la voie intraveineuse . Prophylaxie - Agents hypo-uricémiants (b) : Allopurinol . Surveillance des paramčtres biochimiques sanguins (c),(d) - Contexte et fréquence des évaluations : Ambulatoire . Pour la premičre dose de 20 mg et 50 mg : avant administration, 6 ŕ 8 heures aprčs, 24 heures aprčs . Pour les augmentations posologiques suivantes : avant administration . Pour la premičre dose de 20 mg et 50 mg : envisager l'hospitalisation des patients présentant une ClCr < 80 mL/min ; voir ci-dessous pour la surveillance ŕ l'hôpital - Volume tumoral : Elevé - Tout GL > ou = 10 cm OU NAL > ou = 25 x 10 puissance 9/L ET tout GL > ou = 5 cm . Prophylaxie - Hydratation (a) : Voie orale (1,5-2 L) et voie intraveineuse (150-200 mL/h selon la tolérance) . Prophylaxie - Agents hypo-uricémiants (b) : Allopurinol ; envisager l'administration de rasburicase en cas de valeur initiale élevée du taux d'acide urique . Surveillance des paramčtres biochimiques sanguins (c),(d) - Contexte et fréquence des évaluations : Ŕ l'hôpital . Pour la premičre dose de 20 mg et 50 mg : avant administration, 4, 8, 12 et 24 heures aprčs Ambulatoire . Pour les augmentations posologiques suivantes : avant administration, 6 ŕ 8 heures aprčs, 24 heures aprčs NAL = nombre absolu de lymphocytes ; ClCr = clairance de la créatinine ; GL = ganglion lymphatique. (a) Demander aux patients de boire la quantité d'eau quotidienne indiquée 2 jours avant la phase de titration et pendant toute la durée de celle-ci, en particulier dans les jours précédant la premičre dose et ŕ chaque augmentation de dose. Hydratation par voie intraveineuse pour les patients qui ne tolčrent pas l'hydratation par voie orale. (b) Commencer l'administration d'allopurinol ou d'inhibiteur de la xanthine oxydase 2 ŕ 3 jours avant le début du traitement par vénétoclax. (c) Évaluer les paramčtres biochimiques sanguins (potassium, acide urique, phosphore, calcium et créatinine), avec examen des résultats en temps réel. Lors des augmentations de dose suivantes, surveiller les paramčtres biochimiques sanguins ŕ 6-8 heures et ŕ 24 heures pour les patients chez lesquels le risque de SLT subsiste. Modifications posologiques en cas de syndrome de lyse tumorale et d'autres toxicités En cas de toxicités, il peut ętre nécessaire d'interrompre le traitement et/ou de réduire la dose. Cf. ci-dessous pour les modifications posologiques recommandées en cas de toxicités liées au vénétoclax. Modifications recommandées de la dose de vénétoclax en cas de toxicitésa chez les patients atteints de LLC Syndrome de lyse tumorale - Événement : Modifications des paramčtres biochimiques sanguins ou symptômes évocateurs d'un SLT . Occurrence : Toute . Action : Reporter la dose du lendemain. En cas de résolution dans les 24 ŕ 48 heures suivant la derničre dose, reprendre le traitement ŕ la męme dose. En cas de résolution au-delŕ de 48 heures des de modifications des paramčtres biochimiques sanguins, reprendre le traitement ŕ une dose réduite. Pour tout événement de SLT cliniqueb, reprendre le traitement ŕ une dose réduite aprčs sa résolution. Toxicités non hématologiques - Événement : Toxicités non hématologiques de grade 3 ou 4 . Occurrence : 1re occurrence . Action : Interrompre le traitement par vénétoclax. Aprčs retour de la toxicité ŕ un grade 1 ou ŕ la valeur initiale, reprendre vénétoclax ŕ la męme dose. Aucune modification posologique n'est nécessaire. - Événement : Toxicités non hématologiques de grade 3 ou 4 . Occurrence : 2e occurrence et au-delŕ . Action : Interrompre le traitement par vénétoclax. Aprčs la résolution, suivre les recommandations de réduction de dose fournies ci-dessous lors de la reprise du traitement par vénétoclax. Une réduction de dose plus importante peut ętre effectuée selon l'appréciation du médecin. Toxicités hématologiques - Événement : Neutropénie de grade 3 avec infection ou fičvre ; ou toxicités hématologiques de grade 4 (hors lymphopénie) . Occurrence : 1re occurrence . Action : Interrompre le traitement par vénétoclax. Pour réduire les risques d'infection associés ŕ la neutropénie, un traitement par facteurs de croissance granulocytaire (G-CSF) peut ętre administré avec le vénétoclax, si cliniquement indiqué. Aprčs retour de la toxicité ŕ un grade 1 ou ŕ la valeur initiale, le traitement par vénétoclax peut ętre repris ŕ la męme dose. - Événement : Neutropénie de grade 3 avec infection ou fičvre ; ou toxicités hématologiques de grade 4 (hors lymphopénie) . Occurrence : 2e occurrence et au-delŕ . Action :Interrompre le traitement par vénétoclax. Si cliniquement indiqué, envisager le recours ŕ un traitement par G-CSF. Aprčs la résolution, suivre les recommandations de réduction de dose fournies lors de la reprise du traitement par vénétoclax. Une réduction de dose plus importante peut ętre effectuée selon l'appréciation du médecin. Modification de la dose en cas de SLT ou d'autres toxicités chez les patients atteints de LLC - Dose au moment de l'interruption, mg : 400 . Dose ŕ la reprise du traitement, mg (a) : 300 - Dose au moment de l'interruption, mg : 300 . Dose ŕ la reprise du traitement, mg (a) : 200 - Dose au moment de l'interruption, mg : 200 . Dose ŕ la reprise du traitement, mg (a) : 100 - Dose au moment de l'interruption, mg : 100 . Dose ŕ la reprise du traitement, mg (a) : 50 - Dose au moment de l'interruption, mg : 50 . Dose ŕ la reprise du traitement, mg (a) : 20 - Dose au moment de l'interruption, mg : 20 . Dose ŕ la reprise du traitement, mg (a) : 10 (a) La dose modifiée doit ętre poursuivie pendant une semaine avant d'ętre augmentée. Chez les patients dont le traitement a été interrompu pendant plus d'une semaine au cours des 5 premičres semaines de titration de dose, ou pendant plus de deux semaines aprčs la fin de la phase de titration de dose, le risque de SLT doit ętre réévalué afin de déterminer s'il est nécessaire de reprendre le traitement ŕ une dose réduite (par exemple, certains ou tous les paliers de la phase de titration ; Cf. Données 2). * Dose oubliée En cas d'oubli d'une dose de vénétoclax, dans les 8 heures suivant l'heure habituelle de la prise, le patient doit prendre la dose oubliée le plus tôt possible le męme jour. Si le délai écoulé est de plus de 8 heures, le patient ne doit pas prendre la dose oubliée et doit reprendre le schéma d'administration habituel le lendemain. En cas de vomissements aprčs l'administration, le patient ne doit pas prendre de dose supplémentaire le męme jour. La prochaine dose prescrite doit ętre prise ŕ l'heure habituelle le lendemain. * Populations particuličres - Sujets âgés Aucun ajustement posologique spécifique n'est nécessaire chez les patients âgés (> ou = 65 ans) (Cf. rubrique "Propriétés pharmacodynamiques"). - Insuffisance rénale Chez les patients présentant une diminution de la fonction rénale (ClCr < 80 ml/min), une prophylaxie et une surveillance plus intensives peuvent ętre nécessaires pour réduire le risque de SLT lors de l'instauration du traitement et au cours de la phase de titration de dose (Cf. "Prophylaxie du syndrome de lyse tumorale" ci-dessus). Le vénétoclax ne doit ętre administré chez les patients atteints d'insuffisance rénale sévčre (ClCr > ou =15 ml/min et < 30 ml/min) que si les bénéfices du traitement l'emportent sur le risque encouru. Ces patients doivent ętre étroitement surveillés afin de détecter tout signe de toxicité en raison du risque accru de SLT (Cf. rubrique "Mises en garde et précautions d'emploi"). Aucun ajustement posologique n'est nécessaire chez les patients atteints d'insuffisance rénale légčre, modérée ou sévčre (ClCr > ou = 15 ml/min et < 90 ml/min) (Cf. rubrique "Propriétés pharmacocinétiques"). - Insuffisance hépatique Aucun ajustement posologique n'est recommandé chez les patients atteints d'insuffisance hépatique légčre ou modérée. Les patients présentant une insuffisance hépatique modérée doivent ętre surveillés plus étroitement afin de détecter tout signe de toxicité lors de l'instauration du traitement et au cours de la phase de titration de dose (Cf. rubrique "Effets indésirables"). - Population pédiatrique La sécurité et l'efficacité de ce médicament chez les enfants âgés de moins de 18 ans n'ont pas été établies. Aucune donnée n'est disponible. |
|
| Référence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
| Dose | ADAPTER MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement |
|
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| Le traitement par vénétoclax doit ętre instauré et surveillé par un médecin expérimenté dans l'utilisation des médicaments anticancéreux. Les patients traités par vénétoclax peuvent développer un syndrome de lyse tumorale (SLT). Pour prévenir et réduire le risque de SLT, il convient de suivre les informations présentées dans cette rubrique, notamment en ce qui concerne l'évaluation du risque, les mesures de prophylaxie, le schéma de titration de dose, la surveillance des valeurs biologiques et les interactions médicamenteuses. * Posologie Schéma de titration de dose chez les patients atteints de LLC La dose initiale est de 20 mg de vénétoclax une fois par jour pendant 7 jours. La dose doit ętre augmentée progressivement sur une période de 5 semaines jusqu'ŕ la dose quotidienne recommandée de 400 mg, comme il est indiqué ci-dessous. - Semaine : 1 . Dose quotidienne de vénétoclax : 20 mg - Semaine : 2 . Dose quotidienne de vénétoclax : 50 mg - Semaine : 3 . Dose quotidienne de vénétoclax : 100 mg - Semaine : 4 . Dose quotidienne de vénétoclax : 200 mg - Semaine : 5 . Dose quotidienne de vénétoclax : 400 mg Le schéma de titration de dose sur 5 semaines est conçu pour diminuer progressivement la masse tumorale (réduction tumorale) et ainsi diminuer le risque de SLT. - Dose post-titration pour le vénétoclax en monothérapie La dose recommandée de vénétoclax est de 400 mg une fois par jour. Le traitement est poursuivi jusqu'ŕ progression de la maladie ou intolérance du patient. - Dose post-titration pour le vénétoclax en association avec le rituximab La dose recommandée de vénétoclax en association avec le rituximab est de 400 mg une fois par jour (Cf. rubrique "Propriétés pharmacodynamiques" pour les détails du schéma d'administration de l'association). Administrer le rituximab aprčs que le patient ait terminé le schéma de titration de dose et qu'il ait reçu la dose quotidienne recommandée de 400 mg de vénétoclax pendant 7 jours. Le vénétoclax est pris pendant 24 mois ŕ partir du Cycle 1 Jour 1 du rituximab (Cf. rubrique "Propriétés pharmacodynamiques"). - Vénétoclax en association avec l'obinutuzumab Le vénétoclax doit ętre administré pendant 12 cycles au total, chacun comptant 28 jours : 6 cycles en association avec l'obinutuzumab, puis 6 cycles de vénétoclax en monothérapie. Administrer l'obinutuzumab avec une dose de 100 mg le jour 1 du cycle 1, suivie d'une dose de 900 mg qui peut ętre administrée le jour 1 ou le jour 2. Administrer 1 000 mg les jours 8 et 15 du cycle 1 et le jour 1 de chaque cycle suivant de 28 jours, pour un total de 6 cycles. Commencer le schéma de titration de dose de vénétoclax sur 5 semaines le jour 22 du cycle 1 et le poursuivre jusqu'au jour 28 du cycle 2. Une fois que le schéma de titration de dose est achevé, la dose recommandée de vénétoclax est de 400 mg une fois par jour du jour 1 du cycle 3 d'obinutuzumab jusqu'au dernier jour du cycle 12. * Prophylaxie du syndrome de lyse tumorale Le vénétoclax peut provoquer une réduction tumorale rapide et entraîner ainsi un risque de SLT pendant la phase de titration initiale de 5 semaines chez tous les patients atteints de LLC, quels que soient le volume tumoral et les autres caractéristiques du patient. Des modifications des électrolytes évocatrices d'un SLT nécessitant une prise en charge urgente peuvent survenir dčs les 6 ŕ 8 heures suivant la premičre dose de vénétoclax, et lors de chaque augmentation de dose. Les facteurs de risque de SLT doivent ętre évalués pour chaque patient et une prophylaxie par hydratation et agents hypo-uricémiants doit ętre prévue avant l'administration de la premičre dose de vénétoclax afin de réduire le risque de SLT. Le risque de SLT suit un continuum basé sur de nombreux facteurs, dont les comorbidités, en particulier la diminution de la fonction rénale (clairance de la créatinine [ClCr] < 80 mL/min) et le volume tumoral.. La splénomégalie peut accroitre globalement le risque de SLT. Le risque peut diminuer au fur et ŕ mesure que la masse tumorale diminue avec le traitement par vénétoclax (Cf. rubrique "Mises en garde et précautions d'emploi"). Avant l'instauration du traitement par vénétoclax, une évaluation de la masse tumorale, incluant un examen radiologique (par exemple TDM), doit ętre réalisée chez tous les patients. Les paramčtres biochimiques sanguins (potassium, acide urique, phosphore, calcium et créatinine) doivent ętre évalués, et les anomalies préexistantes corrigées. Les données ci-dessous décrivent les mesures de prophylaxie et de surveillance du SLT recommandées lors du traitement par vénétoclax en fonction de la détermination du volume tumoral d'aprčs les données issues des études cliniques (Cf. rubrique "Mises en garde et précautions d'emploi"). De plus, toutes les comorbidités des patients doivent ętre considérées afin d'adapter au niveau de risque les mesures de prophylaxie et de surveillance, aussi bien dans le cadre d'une prise en charge ambulatoire que d'une hospitalisation. Prophylaxie recommandée pour le SLT en fonction du volume tumoral des patients atteints de LLC - Volume tumoral : Faible - Tous les GL < 5 cm ET NAL < 25 x 10 puissance 9/L . Prophylaxie - Hydratation (a) : Voie orale (1,5-2 L) . Prophylaxie - Agents hypo-uricémiants (b) : Allopurinol . Surveillance des paramčtres biochimiques sanguins (c),(d) - Contexte et fréquence des évaluations : Ambulatoire . Pour la premičre dose de 20 mg et 50 mg : avant administration, 6 ŕ 8 heures aprčs, 24 heures aprčs . Pour les augmentations posologiques suivantes : avant administration - Volume tumoral : Moyen - Tout GL de 5 cm ŕ < 10 cm OU NAL > ou = 25 x 10 puissance 9/L . Prophylaxie - Hydratation (a) : Voie orale (1,5-2 L) et envisager la voie intraveineuse . Prophylaxie - Agents hypo-uricémiants (b) : Allopurinol . Surveillance des paramčtres biochimiques sanguins (c),(d) - Contexte et fréquence des évaluations : Ambulatoire . Pour la premičre dose de 20 mg et 50 mg : avant administration, 6 ŕ 8 heures aprčs, 24 heures aprčs . Pour les augmentations posologiques suivantes : avant administration . Pour la premičre dose de 20 mg et 50 mg : envisager l'hospitalisation des patients présentant une ClCr < 80 mL/min ; voir ci-dessous pour la surveillance ŕ l'hôpital - Volume tumoral : Elevé - Tout GL > ou = 10 cm OU NAL > ou = 25 x 10 puissance 9/L ET tout GL > ou = 5 cm . Prophylaxie - Hydratation (a) : Voie orale (1,5-2 L) et voie intraveineuse (150-200 mL/h selon la tolérance) . Prophylaxie - Agents hypo-uricémiants (b) : Allopurinol ; envisager l'administration de rasburicase en cas de valeur initiale élevée du taux d'acide urique . Surveillance des paramčtres biochimiques sanguins (c),(d) - Contexte et fréquence des évaluations : Ŕ l'hôpital . Pour la premičre dose de 20 mg et 50 mg : avant administration, 4, 8, 12 et 24 heures aprčs Ambulatoire . Pour les augmentations posologiques suivantes : avant administration, 6 ŕ 8 heures aprčs, 24 heures aprčs NAL = nombre absolu de lymphocytes ; ClCr = clairance de la créatinine ; GL = ganglion lymphatique. (a) Demander aux patients de boire la quantité d'eau quotidienne indiquée 2 jours avant la phase de titration et pendant toute la durée de celle-ci, en particulier dans les jours précédant la premičre dose et ŕ chaque augmentation de dose. Hydratation par voie intraveineuse pour les patients qui ne tolčrent pas l'hydratation par voie orale. (b) Commencer l'administration d'allopurinol ou d'inhibiteur de la xanthine oxydase 2 ŕ 3 jours avant le début du traitement par vénétoclax. (c) Évaluer les paramčtres biochimiques sanguins (potassium, acide urique, phosphore, calcium et créatinine), avec examen des résultats en temps réel. Lors des augmentations de dose suivantes, surveiller les paramčtres biochimiques sanguins ŕ 6-8 heures et ŕ 24 heures pour les patients chez lesquels le risque de SLT subsiste. Modifications posologiques en cas de syndrome de lyse tumorale et d'autres toxicités En cas de toxicités, il peut ętre nécessaire d'interrompre le traitement et/ou de réduire la dose. Cf. ci-dessous pour les modifications posologiques recommandées en cas de toxicités liées au vénétoclax. Modifications recommandées de la dose de vénétoclax en cas de toxicitésa chez les patients atteints de LLC Syndrome de lyse tumorale - Événement : Modifications des paramčtres biochimiques sanguins ou symptômes évocateurs d'un SLT . Occurrence : Toute . Action : Reporter la dose du lendemain. En cas de résolution dans les 24 ŕ 48 heures suivant la derničre dose, reprendre le traitement ŕ la męme dose. En cas de résolution au-delŕ de 48 heures des de modifications des paramčtres biochimiques sanguins, reprendre le traitement ŕ une dose réduite. Pour tout événement de SLT cliniqueb, reprendre le traitement ŕ une dose réduite aprčs sa résolution. Toxicités non hématologiques - Événement : Toxicités non hématologiques de grade 3 ou 4 . Occurrence : 1re occurrence . Action : Interrompre le traitement par vénétoclax. Aprčs retour de la toxicité ŕ un grade 1 ou ŕ la valeur initiale, reprendre vénétoclax ŕ la męme dose. Aucune modification posologique n'est nécessaire. - Événement : Toxicités non hématologiques de grade 3 ou 4 . Occurrence : 2e occurrence et au-delŕ . Action : Interrompre le traitement par vénétoclax. Aprčs la résolution, suivre les recommandations de réduction de dose fournies ci-dessous lors de la reprise du traitement par vénétoclax. Une réduction de dose plus importante peut ętre effectuée selon l'appréciation du médecin. Toxicités hématologiques - Événement : Neutropénie de grade 3 avec infection ou fičvre ; ou toxicités hématologiques de grade 4 (hors lymphopénie) . Occurrence : 1re occurrence . Action : Interrompre le traitement par vénétoclax. Pour réduire les risques d'infection associés ŕ la neutropénie, un traitement par facteurs de croissance granulocytaire (G-CSF) peut ętre administré avec le vénétoclax, si cliniquement indiqué. Aprčs retour de la toxicité ŕ un grade 1 ou ŕ la valeur initiale, le traitement par vénétoclax peut ętre repris ŕ la męme dose. - Événement : Neutropénie de grade 3 avec infection ou fičvre ; ou toxicités hématologiques de grade 4 (hors lymphopénie) . Occurrence : 2e occurrence et au-delŕ . Action :Interrompre le traitement par vénétoclax. Si cliniquement indiqué, envisager le recours ŕ un traitement par G-CSF. Aprčs la résolution, suivre les recommandations de réduction de dose fournies lors de la reprise du traitement par vénétoclax. Une réduction de dose plus importante peut ętre effectuée selon l'appréciation du médecin. Modification de la dose en cas de SLT ou d'autres toxicités chez les patients atteints de LLC Le traitement par ce médicament doit ętre suspendu en cas de toxicités non hématologiques de grade 3 ou 4, de neutropénie de grade 3 ou 4 avec infection ou fičvre, ou de toxicités hématologiques de grade 4, ŕ l'exception d'une lymphopénie. Aprčs résolution de la toxicité (retour ŕ un grade 1 ou ŕ la valeur initiale), le traitement par vénétoclax peut ętre repris ŕ la męme dose. En cas de réapparition de la toxicité et pour toutes les nouvelles toxicités survenues, les recommandations de réduction de dose présentées dans les Données 2 doivent ętre suivies lors de la reprise du traitement par vénétoclax aprčs la résolution. Une réduction de dose plus importante peut ętre effectuée selon l'appréciation du médecin. Chez les patients nécessitant une réduction de dose pouvant aboutir ŕ une dose inférieure ŕ 100 mg pendant plus de deux semaines, l'arręt du traitement par vénétoclax doit ętre envisagé. Données 2 : Modification de la dose en cas de SLT ou d'autres toxicités - Dose au moment de l'interruption, mg : 400 . Dose ŕ la reprise du traitement, mg (a) : 300 - Dose au moment de l'interruption, mg : 300 . Dose ŕ la reprise du traitement, mg (a) : 200 - Dose au moment de l'interruption, mg : 200 . Dose ŕ la reprise du traitement, mg (a) : 100 - Dose au moment de l'interruption, mg : 100 . Dose ŕ la reprise du traitement, mg (a) : 50 - Dose au moment de l'interruption, mg : 50 . Dose ŕ la reprise du traitement, mg (a) : 20 - Dose au moment de l'interruption, mg : 20 . Dose ŕ la reprise du traitement, mg (a) : 10 (a) La dose modifiée doit ętre poursuivie pendant une semaine avant d'ętre augmentée. Chez les patients dont le traitement a été interrompu pendant plus d'une semaine au cours des 5 premičres semaines de titration de dose, ou pendant plus de deux semaines aprčs la fin de la phase de titration de dose, le risque de SLT doit ętre réévalué afin de déterminer s'il est nécessaire de reprendre le traitement ŕ une dose réduite (par exemple, certains ou tous les paliers de la phase de titration ; Cf. Données 2). * Modifications de la dose en cas d'administration avec des inhibiteurs du CYP3A L'administration concomitante de vénétoclax avec des inhibiteurs puissants ou modérés du CYP3A augmente l'exposition au vénétoclax et peut accroitre le risque de SLT en début de traitement et pendant la phase de titration de dose ainsi que le risque d'autres toxicités (Cf. rubrique "Interactions"). Les données ci-dessous décrivent les contre-indications ou modifications de dose de vénétoclax en cas d'utilisation concomitante avec un inhibiteur puissant ou modéré du CYP3A. Les patients doivent ętre surveillés plus étroitement pour détecter des signes de toxicité et un nouvel ajustement posologique peut s'avérer nécessaire. La dose de vénétoclax qui était administrée avant l'instauration du traitement par l'inhibiteur du CYP3A doit ętre reprise 2 ŕ 3 jours aprčs l'arręt de l'inhibiteur (Cf. rubriques "Contre-indications", "Mises en garde et précautions d'emploi" et "Interactions"). Gestion des interactions potentielles entre vénétoclax et les inhibiteurs du CYP3A - Inhibiteurs : Inhibiteur puissant du CYP3A . En début de traitement et pendant la phase de titration (a) : Contre-indiqué . Dose quotidienne stable (Aprčs la phase de titration) : Réduire la dose de vénétoclax d'au moins 75 % - Inhibiteurs : Inhibiteur modéré du CYP3A . En début de traitement et pendant la phase de titration (a) : Réduire la dose de vénétoclax d'au moins 50 % . Dose quotidienne stable (Aprčs la phase de titration) : Réduire la dose de vénétoclax d'au moins 50 % (a) Éviter l'utilisation concomitante de vénétoclax et d'inhibiteurs modérés du CYP3A en début de traitement et pendant la phase de titration de dose. Envisager d'autres médicaments ou réduire la dose de vénétoclax comme décrit ci-dessus. * Dose oubliée En cas d'oubli d'une dose de vénétoclax, dans les 8 heures suivant l'heure habituelle de la prise, le patient doit prendre la dose oubliée le plus tôt possible le męme jour. Si le délai écoulé est de plus de 8 heures, le patient ne doit pas prendre la dose oubliée et doit reprendre le schéma d'administration habituel le lendemain. En cas de vomissements aprčs l'administration, le patient ne doit pas prendre de dose supplémentaire le męme jour. La prochaine dose prescrite doit ętre prise ŕ l'heure habituelle le lendemain. * Populations particuličres - Sujets âgés Aucun ajustement posologique spécifique n'est nécessaire chez les patients âgés (> ou = 65 ans) (Cf. rubrique "Propriétés pharmacodynamiques"). - Insuffisance hépatique Une réduction de dose d'au moins 50% pendant le traitement est recommandée pour les patients avec une insuffisance hépatique sévčre (Cf. rubrique "Propriétés pharmacocinétiques"). Ces patients doivent ętre étroitements surveillés afin de détecter tout signe de toxicité (Cf. rubrique "Effets indésirables"). - Population pédiatrique La sécurité et l'efficacité de ce médicament chez les enfants âgés de moins de 18 ans n'ont pas été établies. Aucune donnée n'est disponible. |
|
| Référence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie INITIALE | |
|
|
| Dose | 100 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement |
|
| Posologie INITIALE | |
|
|
| Dose | 200 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement |
|
| Posologie ENTRETIEN | |
| Dose | 400 MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement | de 19 JOUR(S) ŕ 26 JOUR(S) ADAPTER SELON RAPPORT BENEFICE/RISQUE |
| Posologie USUELLE | |
|
|
| Dose | ADAPTER MG/PRISE |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement |
|
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| Le traitement par vénétoclax doit ętre instauré et surveillé par un médecin expérimenté dans l'utilisation des médicaments anticancéreux. Les patients traités par vénétoclax peuvent développer un syndrome de lyse tumorale (SLT). Pour prévenir et réduire le risque de SLT, il convient de suivre les informations présentées dans cette rubrique, notamment en ce qui concerne l'évaluation du risque, les mesures de prophylaxie, le schéma de titration de dose, la surveillance des valeurs biologiques et les interactions médicamenteuses. * Posologie Le schéma posologique recommandé du vénétoclax (incluant le schéma de titration de dose) est indiqué ci-dessous. Schéma de titration de dose chez les patients atteints de LAM - Jour : 1 . Dose quotidienne de vénétoclax : 100 mg - Jour : 2 . Dose quotidienne de vénétoclax : 200 mg - Jour : 3 et au-delŕ . Dose quotidienne de vénétoclax : 400 mg L'azacitidine doit ętre administrée ŕ raison de 75 mg/m2 de surface corporelle (SC) par voie intraveineuse ou sous-cutanée du Jour 1 ŕ 7 de chaque cycle de 28 jours ŕ partir du Cycle 1 Jour 1. La décitabine doit ętre administrée ŕ raison de 20 mg/m2 de SC par voie intraveineuse du Jour 1 ŕ 5 de chaque cycle de 28 jours ŕ partir du Cycle 1 Jour 1. L'administration du vénétoclax peut ętre interrompue si nécessaire pour la gestion des toxicités hématologiques et la récupération hématologique. Vénétoclax en association avec un agent hypométhylant doit ętre poursuivi jusqu'ŕ progression de la maladie ou toxicité inacceptable. * Prophylaxie du syndrome de lyse tumorale (SLT) La titration de dose jusqu'ŕ la dose quotidienne du vénétoclax est de 3 jours avec l'azacitidine ou la décitabine. Les mesures de prophylaxie présentées ci-dessous doivent ętre suivies : Tous les patients doivent avoir une numération des leucocytes < 25 X 10 puissance 9/l avant l'instauration du traitement par vénétoclax et une cytoréduction peut ętre nécessaire avant le traitement. Tous les patients doivent ętre suffisamment hydratés et recevoir des agents hypo-uricémiants avant la premičre dose de vénétoclax et pendant la phase de titration de dose. Évaluer les paramčtres biochimiques sanguins (potassium, acide urique, phosphore, calcium et créatinine) et corriger les anomalies préexistantes avant l'instauration du traitement par vénétoclax. Surveiller les paramčtres biochimiques sanguins pour détecter le SLT avant l'administration de la premičre dose, 6 ŕ 8 heures aprčs chaque nouvelle dose pendant la phase de titration et 24 heures aprčs atteinte de la dose finale. Pour les patients présentant des facteurs de risque de SLT (par exemple, blastes circulants, forte charge leucémique / envahissement médullaire, taux de lactate déshydrogénase [LDH] élevé avant traitement ou fonction rénale réduite), envisager des mesures supplémentaires, notamment une surveillance accrue des valeurs biologiques et une réduction de la dose initiale du vénétoclax. Surveiller fréquemment la numération sanguine jusqu'ŕ la résolution des cytopénies. Les modifications posologiques et les interruptions du traitement en cas de cytopénies dépendent du statut de la rémission. Les modifications posologiques de vénétoclax en cas d'effets indésirables sont présentées ci-dessous. Modifications recommandées de la dose en cas d'effets indésirables durant le traitement de la LAM Effets indésirables hématologiques - Effets indésirables : Neutropénie de grade 4 (NAN < 500/microlitre) avec ou sans fičvre ou infection, ou thrombocytopénie de grade 4 (numération plaquettaire < 25 x 10 puissance 3/microlitre) . Occurrence : Occurrence avant l'obtention d'une rémission (a) . Modifications posologiques : Dans la plupart des cas, ne pas interrompre le traitement par vénétoclax en association avec l'azacitidine ou la décitabine en raison de cytopénies avant l'obtention d'une rémission. - Effets indésirables : Neutropénie de grade 4 (NAN < 500/microlitre) avec ou sans fičvre ou infection, ou thrombocytopénie de grade 4 (numération plaquettaire < 25 x 10 puissance 3/microlitre) . Occurrence : Premičre occurrence aprčs l'obtention d'une rémission et d'une durée minimale de 7 jours . Modifications posologiques : Retarder le cycle de traitement suivant de vénétoclax en association avec l'azacitidine ou la décitabine, et surveiller la numération sanguine. Administrer un facteur de croissancegranulocytaire (G-CSF) si cliniquement indiqué pour la neutropénie. Une fois la toxicité revenue ŕ un grade 1 ou 2, reprendre le vénétoclax ŕ la męme dose en association avec l'azacitidine ou la décitabine. - Effets indésirables : Neutropénie de grade 4 (NAN < 500/microlitre) avec ou sans fičvre ou infection, ou thrombocytopénie de grade 4 (numération plaquettaire < 25 x 10 puissance 3/microlitre) . Occurrence : Occurrences suivantes au cours des cycles aprčs l'obtention d'une rémission et d'une durée minimale de 7 jours . Modifications posologiques : Retarder le cycle de traitement suivant du vénétoclax en association avec l'azacitidine ou la décitabine, et surveiller la numération sanguine. Administrer un G-CSF si cliniquement indiqué pour la neutropénie. Une fois la toxicité revenue ŕ un grade 1 ou 2, reprendre le vénétoclax ŕ la męme dose en association avec l'azacitidine ou la décitabine et réduire la durée d'administration du vénétoclax de 7 jours pendant chacun des cycles suivants, c'est-ŕ-dire 21 jours au lieu de 28 jours. Se référer au Résumé des Caractéristiques du Produit de l'azacitidine pour plus d'informations. Effets indésirables non hématologiques - Effets indésirables : Toxicités non hématologiques de grade 3 ou 4 . Occurrence : Toute occurrence . Modifications posologiques : Interrompre le vénétoclax en l'absence d'une résolution ŕ l'aide de soins de support. Une fois la toxicité revenue ŕ un grade 1 ou au niveau initial, reprendre le vénétoclax ŕ la męme dose. (a) Considérer une évaluation de la moelle osseuse. * Modifications de la dose en cas d'administration avec des inhibiteurs du CYP3A L'administration concomitante de vénétoclax avec des inhibiteurs puissants ou modérés du CYP3A augmente l'exposition au vénétoclax (c'est-ŕ-dire Cmax et ASC) et peut accroitre le risque de SLT en début de traitement et pendant la phase de titration de dose ainsi que le risque d'autres toxicités (Cf. rubrique "Interactions"). Chez les patients atteints de LLC, l'administration concomitante de vénétoclax avec des inhibiteurs puissants du CYP3A est contre-indiquée en début de traitement et pendant la phase de titration de dose (Cf. rubriques "Contre-indications", "Mises en garde et précautions" et "Interactions"). Chez tous les patients, si un inhibiteur du CYP3A doit ętre utilisé, suivre les recommandations de gestion des interactions médicamenteuses récapitulées ci-dessous. Les patients doivent ętre surveillés plus étroitement pour détecter des signes de toxicité et un nouvel ajustement posologique peut s'avérer nécessaire. La dose de vénétoclax qui était administrée avant l'instauration du traitement par l'inhibiteur du CYP3A doit ętre reprise 2 ŕ 3 jours aprčs l'arręt de l'inhibiteur (Cf. rubriques "Contre-indications", "Mises en garde et précautions" et "Interactions"). Gestion des interactions potentielles entre vénétoclax et les inhibiteurs du CYP3A - Inhibiteur : Inhibiteur puissant du CYP3A . Phase : A l'initiation et pendant la phase de titration de dose . LAM : Jour 1 - 10 mg / Jour 2 - 20 mg / Jour 3 - 50 mg / Jour 4 - 100 mg ou moins - Inhibiteur : Inhibiteur puissant du CYP3A . Phase : Dose quotidienne stable (aprčs la phase de titration) . LAM : Réduire la dose du vénétoclax ŕ 100 mg ou moins (ou d'au moins 75 % si elle a déjŕ été modifiée pour d'autres raisons) - Inhibiteur : Inhibiteur modéré du CYP3A (a) . Phase : Toutes . LAM : Réduire la dose du vénétoclax d'au moins 50 % (a) Chez les patients atteints de LLC, éviter l'utilisation concomitante de vénétoclax et d'inhibiteurs modérés du CYP3A en début de traitement et pendant la phase de titration de dose. Envisager d'autres médicaments ou réduire la dose du vénétoclax comme décrit ci-dessus. * Dose oubliée En cas d'oubli d'une dose de vénétoclax, dans les 8 heures suivant l'heure habituelle de la prise, le patient doit prendre la dose oubliée le plus tôt possible le męme jour. Si le délai écoulé est de plus de 8 heures, le patient ne doit pas prendre la dose oubliée et doit reprendre le schéma d'administration habituel le lendemain. En cas de vomissements aprčs l'administration, le patient ne doit pas prendre de dose supplémentaire le męme jour. La prochaine dose prescrite doit ętre prise ŕ l'heure habituelle le lendemain. * Populations particuličres - Sujets âgés Aucun ajustement posologique spécifique n'est nécessaire chez les patients âgés (> ou = 65 ans) (Cf. rubrique "Propriétés pharmacodynamiques"). - Insuffisance rénale Chez les patients présentant une diminution de la fonction rénale (ClCr < 80 ml/min), une prophylaxie et une surveillance plus intensives peuvent ętre nécessaires pour réduire le risque de SLT lors de l'instauration du traitement et au cours de la phase de titration de dose (Cf. "Prophylaxie du syndrome de lyse tumorale" ci-dessus). Le vénétoclax ne doit ętre administré chez les patients atteints d'insuffisance rénale sévčre (ClCr > ou =15 ml/min et < 30 ml/min) que si les bénéfices du traitement l'emportent sur le risque encouru. Ces patients doivent ętre étroitement surveillés afin de détecter tout signe de toxicité en raison du risque accru de SLT (Cf. rubrique "Mises en garde et précautions d'emploi"). Aucun ajustement posologique n'est nécessaire chez les patients atteints d'insuffisance rénale légčre, modérée ou sévčre (ClCr > ou = 15 ml/min et < 90 ml/min) (Cf. rubrique "Propriétés pharmacocinétiques"). - Insuffisance hépatique Aucun ajustement posologique n'est recommandé chez les patients atteints d'insuffisance hépatique légčre ou modérée. Les patients présentant une insuffisance hépatique modérée doivent ętre surveillés plus étroitement afin de détecter tout signe de toxicité lors de l'instauration du traitement et au cours de la phase de titration de dose (Cf. rubrique "Effets indésirables"). - Population pédiatrique La sécurité et l'efficacité de ce médicament chez les enfants âgés de moins de 18 ans n'ont pas été établies. Aucune donnée n'est disponible. |
|
| Référence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
| Dose | ADAPTER MG/JOUR |
| Fréquence maximale | 1 /JOUR |
| Durée de traitement |
|
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| Le traitement par vénétoclax doit ętre instauré et surveillé par un médecin expérimenté dans l'utilisation des médicaments anticancéreux. Les patients traités par vénétoclax peuvent développer un syndrome de lyse tumorale (SLT). Pour prévenir et réduire le risque de SLT, il convient de suivre les informations présentées dans cette rubrique, notamment en ce qui concerne l'évaluation du risque, les mesures de prophylaxie, le schéma de titration de dose, la surveillance des valeurs biologiques et les interactions médicamenteuses. * Posologie Le schéma posologique recommandé du vénétoclax (incluant le schéma de titration de dose) est indiqué ci-dessous. Schéma de titration de dose chez les patients atteints de LAM - Jour : 1 . Dose quotidienne de vénétoclax : 100 mg - Jour : 2 . Dose quotidienne de vénétoclax : 200 mg - Jour : 3 et au-delŕ . Dose quotidienne de vénétoclax : 400 mg L'azacitidine doit ętre administrée ŕ raison de 75 mg/m2 de surface corporelle (SC) par voie intraveineuse ou sous-cutanée du Jour 1 ŕ 7 de chaque cycle de 28 jours ŕ partir du Cycle 1 Jour 1. La décitabine doit ętre administrée ŕ raison de 20 mg/m2 de SC par voie intraveineuse du Jour 1 ŕ 5 de chaque cycle de 28 jours ŕ partir du Cycle 1 Jour 1. L'administration du vénétoclax peut ętre interrompue si nécessaire pour la gestion des toxicités hématologiques et la récupération hématologique. Vénétoclax en association avec un agent hypométhylant doit ętre poursuivi jusqu'ŕ progression de la maladie ou toxicité inacceptable. * Prophylaxie du syndrome de lyse tumorale (SLT) La titration de dose jusqu'ŕ la dose quotidienne du vénétoclax est de 3 jours avec l'azacitidine ou la décitabine. Les mesures de prophylaxie présentées ci-dessous doivent ętre suivies : Tous les patients doivent avoir une numération des leucocytes < 25 X 10 puissance 9/l avant l'instauration du traitement par vénétoclax et une cytoréduction peut ętre nécessaire avant le traitement. Tous les patients doivent ętre suffisamment hydratés et recevoir des agents hypo-uricémiants avant la premičre dose de vénétoclax et pendant la phase de titration de dose. Évaluer les paramčtres biochimiques sanguins (potassium, acide urique, phosphore, calcium et créatinine) et corriger les anomalies préexistantes avant l'instauration du traitement par vénétoclax. Surveiller les paramčtres biochimiques sanguins pour détecter le SLT avant l'administration de la premičre dose, 6 ŕ 8 heures aprčs chaque nouvelle dose pendant la phase de titration et 24 heures aprčs atteinte de la dose finale. Pour les patients présentant des facteurs de risque de SLT (par exemple, blastes circulants, forte charge leucémique / envahissement médullaire, taux de lactate déshydrogénase [LDH] élevé avant traitement ou fonction rénale réduite), envisager des mesures supplémentaires, notamment une surveillance accrue des valeurs biologiques et une réduction de la dose initiale du vénétoclax. Surveiller fréquemment la numération sanguine jusqu'ŕ la résolution des cytopénies. Les modifications posologiques et les interruptions du traitement en cas de cytopénies dépendent du statut de la rémission. Les modifications posologiques de vénétoclax en cas d'effets indésirables sont présentées ci-dessous. Modifications recommandées de la dose en cas d'effets indésirables durant le traitement de la LAM Effets indésirables hématologiques - Effets indésirables : Neutropénie de grade 4 (NAN < 500/microlitre) avec ou sans fičvre ou infection, ou thrombocytopénie de grade 4 (numération plaquettaire < 25 x 10 puissance 3/microlitre) . Occurrence : Occurrence avant l'obtention d'une rémission (a) . Modifications posologiques : Dans la plupart des cas, ne pas interrompre le traitement par vénétoclax en association avec l'azacitidine ou la décitabine en raison de cytopénies avant l'obtention d'une rémission. - Effets indésirables : Neutropénie de grade 4 (NAN < 500/microlitre) avec ou sans fičvre ou infection, ou thrombocytopénie de grade 4 (numération plaquettaire < 25 x 10 puissance 3/microlitre) . Occurrence : Premičre occurrence aprčs l'obtention d'une rémission et d'une durée minimale de 7 jours . Modifications posologiques : Retarder le cycle de traitement suivant de vénétoclax en association avec l'azacitidine ou la décitabine, et surveiller la numération sanguine. Administrer un facteur de croissancegranulocytaire (G-CSF) si cliniquement indiqué pour la neutropénie. Une fois la toxicité revenue ŕ un grade 1 ou 2, reprendre le vénétoclax ŕ la męme dose en association avec l'azacitidine ou la décitabine. - Effets indésirables : Neutropénie de grade 4 (NAN < 500/microlitre) avec ou sans fičvre ou infection, ou thrombocytopénie de grade 4 (numération plaquettaire < 25 x 10 puissance 3/microlitre) . Occurrence : Occurrences suivantes au cours des cycles aprčs l'obtention d'une rémission et d'une durée minimale de 7 jours . Modifications posologiques : Retarder le cycle de traitement suivant du vénétoclax en association avec l'azacitidine ou la décitabine, et surveiller la numération sanguine. Administrer un G-CSF si cliniquement indiqué pour la neutropénie. Une fois la toxicité revenue ŕ un grade 1 ou 2, reprendre le vénétoclax ŕ la męme dose en association avec l'azacitidine ou la décitabine et réduire la durée d'administration du vénétoclax de 7 jours pendant chacun des cycles suivants, c'est-ŕ-dire 21 jours au lieu de 28 jours. Se référer au Résumé des Caractéristiques du Produit de l'azacitidine pour plus d'informations. Effets indésirables non hématologiques - Effets indésirables : Toxicités non hématologiques de grade 3 ou 4 . Occurrence : Toute occurrence . Modifications posologiques : Interrompre le vénétoclax en l'absence d'une résolution ŕ l'aide de soins de support. Une fois la toxicité revenue ŕ un grade 1 ou au niveau initial, reprendre le vénétoclax ŕ la męme dose. (a) Considérer une évaluation de la moelle osseuse. * Modifications de la dose en cas d'administration avec des inhibiteurs du CYP3A L'administration concomitante de vénétoclax avec des inhibiteurs puissants ou modérés du CYP3A augmente l'exposition au vénétoclax (c'est-ŕ-dire Cmax et ASC) et peut accroitre le risque de SLT en début de traitement et pendant la phase de titration de dose ainsi que le risque d'autres toxicités (Cf. rubrique "Interactions"). Chez les patients atteints de LLC, l'administration concomitante de vénétoclax avec des inhibiteurs puissants du CYP3A est contre-indiquée en début de traitement et pendant la phase de titration de dose (Cf. rubriques "Contre-indications", "Mises en garde et précautions" et "Interactions"). Chez tous les patients, si un inhibiteur du CYP3A doit ętre utilisé, suivre les recommandations de gestion des interactions médicamenteuses récapitulées ci-dessous. Les patients doivent ętre surveillés plus étroitement pour détecter des signes de toxicité et un nouvel ajustement posologique peut s'avérer nécessaire. La dose de vénétoclax qui était administrée avant l'instauration du traitement par l'inhibiteur du CYP3A doit ętre reprise 2 ŕ 3 jours aprčs l'arręt de l'inhibiteur (Cf. rubriques "Contre-indications", "Mises en garde et précautions" et "Interactions"). Gestion des interactions potentielles entre vénétoclax et les inhibiteurs du CYP3A - Inhibiteur : Inhibiteur puissant du CYP3A . Phase : A l'initiation et pendant la phase de titration de dose . LAM : Jour 1 - 10 mg / Jour 2 - 20 mg / Jour 3 - 50 mg / Jour 4 - 100 mg ou moins - Inhibiteur : Inhibiteur puissant du CYP3A . Phase : Dose quotidienne stable (aprčs la phase de titration) . LAM : Réduire la dose du vénétoclax ŕ 100 mg ou moins (ou d'au moins 75 % si elle a déjŕ été modifiée pour d'autres raisons) - Inhibiteur : Inhibiteur modéré du CYP3A (a) . Phase : Toutes . LAM : Réduire la dose du vénétoclax d'au moins 50 % (a) Chez les patients atteints de LLC, éviter l'utilisation concomitante de vénétoclax et d'inhibiteurs modérés du CYP3A en début de traitement et pendant la phase de titration de dose. Envisager d'autres médicaments ou réduire la dose du vénétoclax comme décrit ci-dessus. * Dose oubliée En cas d'oubli d'une dose de vénétoclax, dans les 8 heures suivant l'heure habituelle de la prise, le patient doit prendre la dose oubliée le plus tôt possible le męme jour. Si le délai écoulé est de plus de 8 heures, le patient ne doit pas prendre la dose oubliée et doit reprendre le schéma d'administration habituel le lendemain. En cas de vomissements aprčs l'administration, le patient ne doit pas prendre de dose supplémentaire le męme jour. La prochaine dose prescrite doit ętre prise ŕ l'heure habituelle le lendemain. * Populations particuličres - Sujets âgés Aucun ajustement posologique spécifique n'est nécessaire chez les patients âgés (> ou = 65 ans) (Cf. rubrique "Propriétés pharmacodynamiques"). - Insuffisance hépatique Une réduction de dose d'au moins 50% pendant le traitement est recommandée pour les patients avec une insuffisance hépatique sévčre (Cf. rubrique "Propriétés pharmacocinétiques"). Ces patients doivent ętre étroitements surveillés afin de détecter tout signe de toxicité (Cf. rubrique "Effets indésirables"). - Population pédiatrique La sécurité et l'efficacité de ce médicament chez les enfants âgés de moins de 18 ans n'ont pas été établies. Aucune donnée n'est disponible. |
|
| Référence(s) officielle(s) |
|
Recommandation(s) |
|
|
|
* Précautions particuličres d'élimination Tout médicament non utilisé ou déchet doit ętre éliminé conformément ŕ la réglementation en vigueur. * Incompatibilités Sans objet. |
|
| Voie(s) d'administration |
|
| Modalité(s) |
|
* Mode d'administration Ce médicament doit ętre administré par voie orale. Les patients doivent avaler les comprimés entiers avec de l'eau, ŕ peu prčs ŕ la męme heure chaque jour. Les comprimés doivent ętre pris au cours d'un repas afin d'éviter le risque de diminution de l'efficacité (Cf. rubrique "Propriétés pharmacocinétiques"). Les comprimés ne doivent pas ętre croqués, écrasés ou cassés avant d'ętre avalés. Au cours de la phase de titration de dose, le vénétoclax doit ętre pris le matin pour faciliter la surveillance des valeurs biologiques. La consommation de produits ŕ base de pamplemousse, d'oranges amčres et de carambole doit ętre évitée pendant le traitement par vénétoclax (Cf. rubrique "Interactions"). * Comment prendre ce médicament (Cf. Notice) - Prenez les comprimés pendant un repas, environ ŕ la męme heure chaque jour - Les comprimés doivent ętre avalés entiers avec un verre d'eau - Ils ne doivent pas ętre croqués, écrasés ou fractionnés - Au cours des cinq premičres semaines de traitement, vous devez prendre le(s) comprimé(s) le matin pour faciliter vos prises de sang, si nécessaire En cas de vomissements aprčs avoir pris ce médicament, ne prenez pas une autre dose le męme jour. Prenez la prochaine dose ŕ l'heure habituelle le lendemain. Si vous avez des problčmes en prenant ce médicament, parlez-en ŕ votre médecin. - Boire beaucoup d'eau Il est trčs important de boire beaucoup d'eau pendant le traitement par ce médicament au cours des 5 premičres semaines de traitement. Cela contribuera ŕ éliminer de votre sang les produits de dégradation des cellules cancéreuses par les urines. Vous devez commencer ŕ boire au moins 1,5 ŕ 2 litres d'eau par jour, deux jours avant le début du traitement par ce médicament. Cette quantité de liquide peut également inclure d'autres boissons non alcoolisées et non caféinées, mais pas de jus de pamplemousse, d'orange amčre ou de carambole. Vous devez continuer ŕ boire au moins 1,5 ŕ 2 litres d'eau le jour oů vous commencez le traitement par ce médicament. Buvez la męme quantité d'eau (au moins 1,5 ŕ 2 litres par jour) pendant les deux jours avant et le jour de l'augmentation de votre dose. Si votre médecin considčre que vous présentez un risque de SLT, vous pourrez ętre hospitalisé(e) afin que des liquides supplémentaires puissent vous ętre administrés par voie intraveineuse si nécessaire, que les analyses de sang soient réalisées plus souvent, pour vous surveiller et pour détecter des effets indésirables. Cela est destiné ŕ déterminer si vous pouvez continuer ŕ prendre ce médicament en toute sécurité. * Si vous avez pris plus de ce médicament que vous n'auriez dű (Cf. Notice) Si vous avez pris plus de ce médicament que vous n'auriez dű, contactez immédiatement votre médecin, votre pharmacien ou votre infirmierčre, ou rendez-vous ŕ l'hôpital. Emportez la boîte de comprimés et cette notice. * Si vous oubliez de prendre ce médicament (Cf. Notice) - Si le délai écoulé depuis le moment oů vous prenez habituellement votre dose est de moins de 8 heures, prenez-la dčs que possible - Si le délai est de plus de 8 heures, ne prenez pas la dose ce jour-lŕ. Reprenez votre schéma d'administration habituel le lendemain - Ne prenez pas de dose double pour compenser la dose que vous avez oublié de prendre. - En cas de doute, adressez-vous ŕ votre médecin, votre pharmacien ou votre infirmier/čre * N'arrętez pas de prendre ce médicament (Cf. Notice) N'arrętez pas de prendre ce médicament sans l'avis de votre médecin. Si vous avez d'autres questions sur l'utilisation de ce médicament, demandez plus d'informations ŕ votre médecin, votre pharmacien ou votre infirmičre. |
|
| Référence(s) officielle(s) |
|
| Terrain N° 1 | HYPERSENSIBILITE
|
| Niveau(x) |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 2 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
Chez les patients atteints de LLC, administration concomitante avec des inhibiteurs puissants du CYP3A en début de traitement et pendant la phase de titration de dose |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 3 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 4 | INTERACTION D'ORIGINE ALIMENTAIRE
|
| Niveau(x) |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 5 | VACCINATION
|
| Niveau(x) |
|
La sécurité et l'efficacité de la vaccination avec des vaccins vivants atténuées pendant ou aprčs le traitement par vénétoclax n'ont pas été étudiées. Les vaccins vivants ne doivent pas ętre administrés pendant le traitement par vénétoclax et ensuite jusqu'ŕ la reconstitution de la population lymphocytaire B. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 6 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
La sécurité et l'efficacité de la vaccination avec des vaccins vivants atténuées pendant ou aprčs le traitement par vénétoclax n'ont pas été étudiées. Les vaccins vivants ne doivent pas ętre administrés pendant le traitement par vénétoclax et ensuite jusqu'ŕ la reconstitution de la population lymphocytaire B. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 7 | NOUVEAU-NE |
| Niveau(x) |
|
La sécurité et l'efficacité de vénétoclax chez les enfants âgés de moins de 18 ans n'ont pas été établies. Aucune donnée n'est disponible. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 8 | NOURRISSON |
| Niveau(x) |
|
La sécurité et l'efficacité de vénétoclax chez les enfants âgés de moins de 18 ans n'ont pas été établies. Aucune donnée n'est disponible. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 9 | ENFANT |
| Niveau(x) |
|
La sécurité et l'efficacité de vénétoclax chez les enfants âgés de moins de 18 ans n'ont pas été établies. Aucune donnée n'est disponible. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 10 | ADULTE JEUNE (15-17 ANS)
|
| Niveau(x) |
|
La sécurité et l'efficacité de vénétoclax chez les enfants âgés de moins de 18 ans n'ont pas été établies. Aucune donnée n'est disponible. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 11 | GROSSESSE |
| Niveau(x) |
|
L'utilisation de vénétoclax est déconseillée au cours de la grossesse et chez les femmes en âge de procréer n'utilisant pas de méthode de contraception. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 12 | FEMME EN AGE DE PROCREER
|
| Niveau(x) |
|
L'utilisation de vénétoclax est déconseillée au cours de la grossesse et chez les femmes en âge de procréer n'utilisant pas de méthode de contraception. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 13 | ALLAITEMENT |
| Niveau(x) |
|
L'allaitement doit ętre interrompu au cours du traitement avec vénétoclax. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
Commentaires du RCP
Hypersensibilité ŕ la substance active ou ŕ l'un des excipients. Chez les patients atteints de LLC, administration concomitante avec des inhibiteurs puissants du CYP3A en début de traitement et pendant la phase de titration de dose (Cf. rubriques "Posologie" et "Interactions"). Chez tous les patients, administration concomitante avec des préparations ŕ base de millepertuis (Cf. rubriques "Mises en garde et précautions d'emploi" et "Interactions"). |
|
| Référence(s) officielle(s) | Rectificatif AMM européenne 11/08/2023 |
| Terrain N° 1 | QUEL QUE SOIT LE TERRAIN |
| Niveau(x) |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 2 | TUMEUR
|
| Niveau(x) |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 3 | INSUFFISANCE RENALE CHRONIQUE
|
| Niveau(x) |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 4 | INSUFFISANCE RENALE CHRONIQUE
|
| Niveau(x) |
|
La sécurité chez les patients présentant une insuffisance rénale sévčre (ClCr < 30 mL/min) ou dialysés n'a pas été établie ; la dose recommandée chez ces patients n'a pas été déterminée. Vénétoclax ne doit ętre administré chez les patients atteints d'insuffisance rénale sévčre que si les bénéfices du traitement l'emportent sur le risque encouru. Ces patients doivent ętre étroitement surveillés afin de détecter tout signe de toxicité en raison du risque accru de SLT |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 5 | DIALYSE |
| Niveau(x) |
|
La sécurité chez les patients présentant une insuffisance rénale sévčre (ClCr < 30 mL/min) ou dialysés n'a pas été établie ; la dose recommandée chez ces patients n'a pas été déterminée. Vénétoclax ne doit ętre administré chez les patients atteints d'insuffisance rénale sévčre que si les bénéfices du traitement l'emportent sur le risque encouru. Ces patients doivent ętre étroitement surveillés afin de détecter tout signe de toxicité en raison du risque accru de SLT |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 6 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 7 | NEUTROPENIE
|
| Niveau(x) |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 8 | INFECTION
|
| Niveau(x) |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 9 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 10 | FEMME EN AGE DE PROCREER
|
| Niveau(x) |
|
On ne sait pas actuellement si vénétoclax peut ou non diminuer l'efficacité des contraceptifs hormonaux ; par conséquent, les femmes utilisant une contraception hormonale doivent recourir en complément ŕ une méthode de contraception mécanique. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 11 | INSUFFISANCE HEPATIQUE
|
| Niveau(x) |
|
Bien qu'aucun ajustement posologique ne soit recommandé chez les patients atteints d'insuffisance hépatique légčre ou modérée sur la base des résultats de l'analyse pharmacocinétique de population, une tendance ŕ l'augmentation du nombre d'événements indésirables a été observée chez les patients présentant une insuffisance hépatique modérée ; ces patients doivent donc ętre surveillés plus étroitement afin de détecter tout signe de toxicité lors de l'instauration du traitement et au cours du schéma de titration de dose |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 12 | INSUFFISANCE HEPATIQUE
|
| Niveau(x) |
|
Une réduction de dose d'au moins 50% pendant le traitement est recommandée pour les patients avec une insuffisance hépatique sévčre |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 13 | INTERACTION D'ORIGINE ALIMENTAIRE
|
| Niveau(x) |
|
La consommation de produits ŕ base de pamplemousse, d'oranges amčres et de carambole doit ętre évitée pendant le traitement par le vénétoclax car ils contiennent des inhibiteurs du CYP3A. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain N° 14 | HOMME |
| Niveau(x) |
|
Un avis spécialisé sur la possibilité ,de conservation du sperme doit ętre proposé ŕ certains patients avant le début du traitement. |
|
| Référence(s) officielle(s) |
|
| CIM 10 |
|
- Commentaires du RCP :
* Syndrome de lyse tumorale Un syndrome de lyse tumorale, incluant des événements d'issue fatale et des insuffisances rénales nécessitant la mise sous dialyse, a été observé chez des patients traités par vénétoclax (Cf. rubrique "Effets indésirables"). Le vénétoclax peut provoquer une réduction tumorale rapide et entraîner ainsi un risque de SLT lors de l'instauration et pendant la phase de titration de dose. Des modifications des électrolytes évocatrices d'un SLT nécessitant une prise en charge urgente peuvent survenir dčs les 6 ŕ 8 heures suivant la premičre dose de vénétoclax et lors de chaque augmentation de dose. Dans le cadre de la surveillance aprčs commercialisation, des cas de SLT, incluant des événements d'issue fatale, ont été rapportés aprčs une dose unique de 20 mg de vénétoclax. Afin de prévenir et réduire le risque de SLT, il convient de suivre les informations présentées dans la rubrique "Posologie", notamment en ce qui concerne l'évaluation du risque, les mesures de prophylaxie, le schéma de titration de dose et de modifications posologiques, la surveillance des valeurs biologiques et les interactions médicamenteuses. Le risque de SLT est un continuum basé sur de nombreux facteurs, dont les comorbidités (en particulier la diminution de la fonction rénale), le volume tumoral et la splénomégalie chez les patients atteints de LLC. Tous les patients doivent ętre évalués pour déterminer le risque, et recevoir une prophylaxie appropriée pour un SLT, incluant hydratation et agents hypo-uricémiants. Les paramčtres biochimiques sanguins doivent ętre surveillés et les anomalies traitées sans attendre. Des mesures plus intensives (hydratation par voie intraveineuse, contrôles fréquents, hospitalisation) doivent ętre prises lorsque le risque global augmente. L'administration doit ętre interrompue si nécessaire ; ŕ la reprise du traitement par vénétoclax, les recommandations relativesaux modifications posologiques doivent ętre suivies. Les instructions pour la "Prophylaxie du syndrome de lyse tumorale" (SLT) doivent ętre suivies (Cf. rubrique "Posologie"). L'association de ce médicament avec des inhibiteurs modérés ou puissants du CYP3A augmente l'exposition au vénétoclax et peut majorer le risque de SLT en début de traitement et pendant la phase de titration de dose (Cf. rubriques "Posologie" et "Contre-indications"). Les inhibiteurs de la P-gp ou de la protéine de résistance du cancer du sein (BCRP) peuvent également augmenter l'exposition au vénétoclax (Cf. rubrique "Interactions"). * Neutropénie et infections Chez les patients atteints de LLC, une neutropénie de grade 3 ou 4 a été rapportée chez des patients traités par vénétoclax dans les études en association avec le rituximab ou l'obinutuzumab et dans les études en monothérapie (Cf. rubrique "Effets indésirables"). Chez les patients atteints de LAM, la survenue d'une neutropénie de grade 3 ou 4 est fréquente avant le début du traitement. Une détérioration du taux de neutrophiles peut ętre observée avec un traitement par vénétoclax en association avec un agent hypométhylant. La neutropénie peut réapparaître lors des cycles de traitement ultérieurs. L'hémogramme doit ętre surveillé pendant toute la durée du traitement. Des interruptions du traitement ou des réductions de la dose sont recommandées chez les patients présentant une neutropénie sévčre (Cf. rubrique "Posologie"). Des infections graves, incluant des cas de septicémie d'issue fatale, ont été rapportées (Cf. rubrique "Effets indésirables"). La surveillance de tout signe et symptôme d'infection est nécessaire. Toute suspicion d'infection doit ętre traitée rapidement, notamment par des antimicrobiens, par une interruption ou une réduction de la dose, et par l'administration de facteurs de croissance (par exemple G-CSF) selon le cas (Cf. rubrique "Posologie"). * Vaccination La sécurité et l'efficacité de la vaccination avec des vaccins vivants atténués pendant ou aprčs le traitement par vénétoclax n'ont pas été étudiées. Les vaccins vivants ne doivent pas ętre administrés pendant le traitement et ce jusqu'ŕ la reconstitution de la population lymphocytaire B. * Inducteurs du CYP3A L'administration concomitante d'inducteurs du CYP3A4 peut entraîner une diminution de l'exposition au vénétoclax et par conséquent un risque de diminution de l'efficacité. L'utilisation concomitante du vénétoclax avec des inducteurs puissants ou modérés du CYP3A4 doit ętre évitée (Cf. rubriques "Contre-indications" et "Interactions"). * Femmes en âge de procréer Les femmes en âge de procréer doivent utiliser une méthode de contraception hautement efficace au cours du traitement par le vénétoclax (Cf. rubrique "Grossesse et allaitement"). * Excipients ŕ effet notoire Ce médicament contient moins de 1 mmol de sodium (23 mg) par comprimé, c'est-ŕ-dire qu'il est essentiellement "sans sodium". |
|
| Référence(s) officielle(s) | Rectificatif AMM européenne 11/08/2023 |
| Le vénétoclax est métabolisé essentiellement par le CYP3A. * Agents pouvant modifier les concentrations plasmatiques du vénétoclax - Inhibiteurs du CYP3A L'administration concomitante de 400 mg une fois par jour de kétoconazole, un inhibiteur puissant du CYP3A, de la P-gp et de la BCRP, pendant 7 jours chez 11 patients a augmenté la Cmax de 2,3 fois et l'ASC de 6,4 fois du vénétoclax. L'administration concomitante de 50 mg une fois par jour de ritonavir, un inhibiteur puissant du CYP3A et de la P-gp, pendant 14 jours chez 6 volontaires sains a augmenté la Cmax de 2,4 fois et l'ASC de 7,9 fois du vénétoclax. Par rapport au vénétoclax 400 mg seul, l'administration concomitante de 300 mg de posaconazole, un inhibiteur puissant du CYP3A et de la P-gp, avec du vénétoclax 50 mg et 100 mg pendant 7 jours chez 12 patients a augmenté la Cmax du vénétoclax de 1,6 fois et 1,9 fois, ainsi que l'ASC de 1,9 fois et 2,4 fois, respectivement. L'administration concomitante du vénétoclax avec d'autres inhibiteurs puissants du CYP3A4 devrait augmenter l'ASC du vénétoclax de 5,8 ŕ 7,8 fois en moyenne. Pour les patients nécessitant l'administration concomitante de vénétoclax avec des inhibiteurs puissants du CYP3A (par exemple itraconazole, kétoconazole, posaconazole, voriconazole, clarithromycine, ritonavir) ou des inhibiteurs modérés du CYP3A (par exemple ciprofloxacine, diltiazem, érythromycine, fluconazole, vérapamil), la posologie de vénétoclax doit ętre administrée conformément aux données ci-dessus. Les patients doivent ętre surveillés plus étroitement pour détecter des signes de toxicité et un nouvel ajustement posologique peut s'avérer nécessaire. La dose de vénétoclax qui était administrée avant l'instauration du traitement par l'inhibiteur du CYP3A doit ętre reprise 2 ŕ 3 jours aprčs l'arręt de l'inhibiteur (Cf. rubrique "Posologie"). La consommation de produits ŕ base de pamplemousse, d'oranges amčres et de carambole doit ętre évitée pendant le traitement par le vénétoclax car ils contiennent des inhibiteurs du CYP3A. - Inhibiteurs de la P-gp et de la BCRP Le vénétoclax est un substrat de la -gp et de la BCRP. L'administration concomitante d'une dose unique de 600 mg de rifampicine, un inhibiteur de la P-gp, chez 11 volontaires sains a augmenté de 106 % la Cmax et de 78 % l'ASC infini du vénétoclax. L'utilisation concomitante du vénétoclax avec des inhibiteurs de la P-gp et de la BCRP en début de traitement et pendant la phase de titration de dose doit ętre évitée ; si l'administration d'un inhibiteur de la P-gp et de la BCRP est nécessaire, les patients doivent ętre surveillés étroitement pour détecter des signes de toxicité (Cf. rubrique "Mises en garde et précautions d'emploi"). - Inducteurs du CYP3A L'administration concomitante d'une dose quotidienne de 600 mg de rifampicine, un inducteur puissant du CYP3A, pendant 13 jours chez 10 volontaires sains a diminué la Cmax de 42 % et l'ASC infini de 71 % du vénétoclax. L'administration concomitante de vénétoclax avec des inducteurs puissants du CYP3A (par exemple carbamazépine, phénytoďne, rifampicine) ou modérés (par exemple bosentan, éfavirenz, étravirine, modafinil, nafcilline) doit ętre évitée. Des traitements alternatifs ayant un effet inducteur moindre sur le CYP3A doivent ętre envisagés. L'utilisation de préparations ŕ base de millepertuis est contre-indiquée au cours du traitement par vénétoclax, en raison d'une réduction potentielle de l'efficacité (Cf. rubrique "Contre-indications"). - Azithromycine Dans une étude clinique sur les interactions médicamenteuses chez 12 volontaires sains, l'administration concomitante de 500 mg d'azithromycine le premier jour, suivis de 250 mg d'azithromycine une fois par jour pendant 4 jours a diminué de 25 % la Cmax et de 35 % l'ASC8 du vénétoclax. Aucun ajustement posologique n'est nécessaire en cas d'utilisation de courte durée d'azithromycine dans le cadre d'une administration concomitante avec du vénétoclax. - Agents diminuant l'acidité gastrique Selon une analyse pharmacocinétique de population, les agents diminuant l'acidité gastrique (par exemple inhibiteurs de la pompe ŕ protons, antihistaminiques H2, antiacides) n'ont pas d'effet sur la biodisponibilité du vénétoclax. - Chélateurs des acides biliaires L'administration concomitante de chélateurs des acides biliaires avec vénétoclax n'est pas recommandée car elle pourrait réduire l'absorption du vénétoclax. Si un chélateur des acides biliaires est administré en męme temps que le vénétoclax, le RCP du chélateur des acides biliaires doit ętre respecté afin de réduire le risque d'interaction et le vénétoclax doit ętre administré au moins 4 ŕ 6 heures aprčs le chélateur. * Agents dont les concentrations plasmatiques peuvent ętre modifiés par le vénétoclax - Warfarine Dans une étude clinique sur les interactions médicamenteuses chez trois volontaires sains, l'administration d'une dose unique de 400 mg de vénétoclax avec 5 mg de warfarine a entraîné une augmentation de 18 % ŕ 28 % de la Cmax et de l'ASC infini de la R-warfarine et de la S-warfarine. Le vénétoclax n'ayant pas été administré ŕ l'état d'équilibre, il est recommandé de surveiller étroitement le rapport international normalisé (INR) chez les patients traités par la warfarine. - Substrats de la P-gp, de la BCRP et de l'OATP1B1 Le vénétoclax est un inhibiteur de la P-gp, de la BCRP et de l'OATP1B1 (protéine de transport de l'anion organique) in vitro. Dans une étude clinique sur les interactions médicamenteuses, l'administration d'une dose unique de 100 mg de vénétoclax avec 0,5 mg de digoxine, un substrat de la P-gp, a entraîné une augmentation de 35 % de la Cmax de la digoxine et une augmentation de 9% de l'ASC infini de la digoxine. L'administration concomitante de substrats de la P-gp ou de la BCRP ŕ marge thérapeutique étroite (par exemple, digoxine, dabigatran, évérolimus, sirolimus) avec le vénétoclax est déconseillée. Si l'utilisation d'un substrat de la P-gp ou de la BCRP ŕ marge thérapeutique étroite est nécessaire, celui-ci doit ętre utilisé avec prudence. S'il s'agit d'un substrat de la P-gp ou de la BCRP sensible ŕ l'inhibition dans le tractus gastro-intestinal (par exemple, dabigatran etexilate), son administration doit ętre séparée le plus possible de l'administration du vénétoclax afin de minimiser une interaction potentielle. En cas d'utilisation concomitante d'une statine (substrat de l'OATP) avec le vénétoclax, une surveillance étroite de la toxicité liée aux statines est recommandée. |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
Effet spécialité |
|
| Niveau(x) de risque |
|
Sur la base des études de toxicité embryonnaire et foetale chez l'animal (Cf. rubrique "Sécurité préclinique"), le vénétoclax peut provoquer une toxicité foetale en cas d'administration ŕ des femmes enceintes. Il n'existe pas de données adéquates et bien contrôlées concernant l'utilisation du vénétoclax chez la femme enceinte. Les études effectuées chez l'animal ont mis en évidence une toxicité sur la reproduction (Cf. rubrique "Sécurité préclinique"). L'utilisation du vénétoclax est déconseillée au cours de la grossesse et chez les femmes en âge de procréer n'utilisant pas de méthode de contraception hautement efficace. |
|
| Référence(s) officielle(s) : | Rectificatif AMM européenne 11/08/2023 |
| Recommandations |
|
- Femmes en âge de procréer / contraception chez les femmes Les femmes doivent éviter le démarrage d'une grossesse pendant le traitement par le vénétoclax et pendant au moins 30 jours aprčs la fin du traitement. Par conséquent, les femmes en âge de procréer doivent utiliser des méthodes de contraception hautement efficaces pendant le traitement par vénétoclax et pendant 30 jours aprčs la fin du traitement. On ne sait pas actuellement si le vénétoclax peut ou non diminuer l'efficacité des contraceptifs hormonaux ; par conséquent, les femmes utilisant une contraception hormonale doivent recourir en complément ŕ une méthode de contraception mécanique. - Fertilité Il n'existe pas de données sur les effets du vénétoclax sur la fertilité humaine. En raison de la toxicité testiculaire observée chez le chien ŕ des expositions cliniquement pertinentes, le traitement par ce médicament pourrait altérer la fertilité masculine (Cf. rubrique "Sécurité préclinique"). Un avis spécialisé sur la possibilité de conservation du sperme doit ętre proposé ŕ certains patients avant le début du traitement. |
|
| Référence(s) officielle(s) : | Rectificatif AMM européenne 11/08/2023 |
| Passage dans le lait | Pas d'information |
| Fixation protéique | Pas d'information |
| Rapport concentration lait/plasma maternels | Pas d'information |
| Concentration dans 100 ml de lait maternel | Pas d'information |
| Recommandations |
|
On ne sait pas si le vénétoclax ou ses métabolites sont excrétés dans le lait maternel. Un risque pour l'enfant allaité ne peut ętre exclu. L'allaitement doit ętre interrompu au cours du traitement avec ce médicament. |
|
| Référence(s) officielle(s): | Rectificatif AMM européenne 11/08/2023 |
| Recommandations |
|
Ce médicament n'a aucun effet ou un effet négligeable sur l'aptitude ŕ conduire des véhicules et ŕ utiliser des machines. Une fatigue et des sensations vertigineuses ont été rapportés chez certains patients traités par vénétoclax ; ces effets doivent ętre pris en compte lors de l'évaluation de l'aptitude du patient ŕ conduire des véhicules et ŕ utiliser des machines. |
|
| Référence(s) officielle(s): Rectificatif AMM européenne 11/08/2023 | |
La déclaration des effets indésirables suspectés aprčs autorisation du médicament est importante. Elle permet une surveillance continue du rapport bénéfice/risque du médicament. Les professionnels de santé déclarent tout effet indésirable suspecté via le systčme national de déclaration: Agence nationale de sécurité du médicament et des produits de santé (Ansm) et réseau des Centres Régionaux de Pharmacovigilance.
Site internet: www.ansm.sante.fr.
- Effets indésirables paracliniques
| TROUBLES DU SYSTEME IMMUNITAIRE |
| TROUBLES SYSTEMES SANGUIN ET LYMPHATIQUE |
| TROUBLES HEPATO-BILIAIRES |
| TROUBLES METABOLISME ET NUTRITION |
| TROUBLES RENAUX ET GENITO-URINAIRES |
Page générée en 0.2405 seconde(s)
