 |
|
| Voie(s) d'administration : |
|
| Forme(s) pharmaceutique(s) : |
|
Solution injectable. |
| Rťfťrence(s) bibliographique(s) : |
|
Excipient(s) |
| Prťcision(s) composition : |
| Un flacon de 5 ml contient 600 mg de trastuzumab, un anticorps monoclonal humanisť recombinant de classe IgG1 produit par une culture de cellules de mammifŤre (ovaire de hamster chinois) et purifiť par chromatographie d'affinitť et d'ťchange d'ions, comportant des procťdťs d'inactivation et d'ťlimination virales spťcifiques. |
Rťfťrence(s) officielle(s) : Rectificatif AMM europťenne 08/07/2022
|
|
| Aucune DDD attribuťe |
|
Classe pharmacothťrapeutique : Agent antinťoplasique, anticorps monoclonal, code ATC : L01XC03 La formulation sous-cutanťe de trastuzumab contient de la hyaluronidase humaine recombinante (rHuPH20), une enzyme utilisťe pour augmenter la dispersion et l'absorption des mťdicaments coadministrťs lors d'une administration par voie sous-cutanťe. Le trastuzumab est un anticorps monoclonal humanisť recombinant de classe IgG1 dirigť contre le rťcepteur 2 du facteur de croissance ťpidermique humain (HER2). Une surexpression de HER2 s'observe dans 20 ŗ 30 % des cancers primitifs du sein. Des ťtudes montrent que la survie sans maladie est plus courte chez les patients atteints d'un cancer du sein dont les tumeurs surexpriment HER2 que chez les patients dont les tumeurs ne prťsentent pas cette surexpression. Le domaine extracellulaire du rťcepteur (ECD, p105) peut passer dans la circulation sanguine et Ítre dosť dans les ťchantillons sťriques. * Mťcanisme d'action Le trastuzumab se lie avec une grande affinitť et spťcificitť au sous-domaine IV, une rťgion juxta-membranaire du domaine extracellulaire de HER2. La liaison du trastuzumab ŗ HER2 inhibe l'activation des voies de signalisation HER2 indťpendamment d'un ligand. Cette liaison empÍche le clivage protťolytique de son domaine extracellulaire, un mťcanisme d'activation de HER2. En consťquence, des ťtudes in vitro et chez l'animal ont montrť que le trastuzumab inhibe la prolifťration des cellules tumorales humaines qui surexpriment HER2. De plus, le trastuzumab est un puissant mťdiateur de la cytotoxicitť cellulaire anticorps-dťpendante (ADCC). In vitro, il a ťtť ťtabli que l'ADCC du trastuzumab s'exerce prťfťrentiellement sur les cellules cancťreuses surexprimant HER2, comparť aux cellules qui ne prťsentent pas cette surexpression. * Dťtection de la surexpression de HER2 ou de l'amplification du gŤne HER2 -> Dťtection de la surexpression de HER2 ou de l'amplification du gŤne HER2 dans le cancer du sein Ce mťdicament ne doit Ítre utilisť que chez les patients dont les tumeurs surexpriment HER2 ou amplifient le gŤne HER2, dťterminť par une analyse prťcise et validťe. La surexpression HER2 doit Ítre dťtectťe par immunohistochimie (IHC) sur des fragments tumoraux fixťs (Cf. rubrique "Mises en garde et prťcautions d'emploi"). L'amplification du gŤne HER2 doit Ítre dťtectťe par FISH (Fluorescence In Situ Hybridisation) ou par CISH (Chromogenic In Situ Hybridisation) sur des fragments tumoraux fixťs. Les patients pourront bťnťficier du traitement par trastuzumab, s'ils prťsentent une forte surexpression de HER2, dťfinie par un score 3+ par immunohistochimie ou par un rťsultat positif par FISH ou par CISH. Afin d'assurer des rťsultats exacts et reproductibles, les analyses doivent Ítre effectuťes dans un laboratoire spťcialisť, pouvant garantir la validation des procťdures d'analyses. La grille recommandťe pour ťvaluer l'intensitť de la coloration par immunohistochimie est la suivante : - Score : 0 . Coloration : Aucune coloration n'est observťe ou la coloration de la membrane est observťe dans moins de 10 % des cellules tumorales. . Evaluation de la surexpression de HER2 : Nťgative - Score : 1+ . Coloration : Une coloration faible ou ŗ peine perceptible de la membrane est observťe dans plus de 10 % des cellules tumorales. Les cellules ne sont colorťes que sur une partie de leur membrane. . Evaluation de la surexpression de HER2 : Nťgative - Score : 2+ . Coloration : Une coloration faible ŗ modťrťe de toute la membrane est observťe dans plus de 10 % des cellules tumorales. . Evaluation de la surexpression de HER2 : Equivoque - Score : 3+ . Coloration : Une coloration modťrťe ŗ forte de toute la membrane est observťe dans plus de 10 % des cellules tumorales. . Evaluation de la surexpression de HER2 : Positive En gťnťral, FISH est considťrť positif si le rapport du nombre de copies du gŤne HER2 par cellule tumorale sur le nombre de copies du chromosome 17 est supťrieur ou ťgal ŗ 2, ou s'il y a plus de 4 copies du gŤne HER2 par cellule tumorale si le contrŰle du chromosome 17 n'est pas utilisť. En gťnťral, CISH est considťrť positif s'il y a plus de 5 copies du gŤne HER2 par noyau dans plus de 50 % des cellules tumorales. Pour les instructions complŤtes sur la rťalisation et l'interprťtation des tests, merci de vous rťfťrer ŗ la notice des tests FISH et CISH homologuťs. Les recommandations nationales sur le test HER2 peuvent ťgalement s'appliquer. Pour toutes les autres mťthodes qui peuvent Ítre utilisťes pour ťvaluer la surexpression de la protťine HER2 ou l'amplification du gŤne HER2, les analyses devront Ítre rťalisťes uniquement par des laboratoires rompus aux techniques de pointe et qui utilisent des mťthodes validťes. De telles mťthodes doivent Ítre suffisamment prťcises et exactes pour dťmontrer la surexpression HER2 et Ítre capables de distinguer une surexpression HER2 modťrťe (ťquivalent ŗ 2+) d'une surexpression HER2 ťlevťe (ťquivalent ŗ 3+). * Efficacitť et sťcuritť clinique - Cancer du sein mťtastatique Formulation intraveineuse Dans les ťtudes cliniques, le trastuzumab a ťtť utilisť en monothťrapie chez des patients atteints de cancer du sein mťtastatique dont les tumeurs surexprimaient HER2, et aprŤs ťchec d'un ou plusieurs protocoles de chimiothťrapie pour leur cancer mťtastatique (trastuzumab seul). Le tratuzumab a ťgalement ťtť utilisť en association avec le paclitaxel ou le docetaxel chez les patients n'ayant jamais reÁu de chimiothťrapie pour leur cancer mťtastatique. Les patients ayant prťcťdemment reÁu une chimiothťrapie adjuvante ŗ base d'anthracycline ont ťtť traitťs avec le paclitaxel (175 mg/m2 par perfusion pendant 3 heures), avec ou sans trastuzumab. Dans l'ťtude pivotale avec le docetaxel (100 mg/m2 en perfusion pendant 1 heure), avec ou sans trastuzumab, 60 % des patients avaient prťcťdemnnent reÁu une chimiothťrapie adjuvante ŗ base d'anthracyclines. Les patients ont ťtť traitťs par trastutzumab jusqu'ŗ progression de la maladie. L'efficacitť du trastuzumab en association avec le paclitaxel, chez les patients n'ayant pas reÁu des anthracyclines en adjuvant n'a pas ťtť ťtudiťe. Toutefois, l'association trastuzumab plus docetaxel a ťtť efficace chez les patients, qu'ils aient prťalablement reÁu ou non un traitement adjuvant par anthracyclines. La mťthode d'ťvaluation de la surexpression de HER2 pour dťterminer l'ťligibilitť des patients dans les essais cliniques pivotaux du trastuzumab en monothťrapie et du trastuzumab plus paclitaxel ťtait l'immunohistochimie sur du matťriel fixť provenant de biopsies tissulaires utilisant des anticorps monoclonaux murins CB11 et 4D5. Le formol ou le Bouin ont ťtť utilisťs comme fixateur des tissus. Pour les essais cliniques, cette technique a ťtť conduite dans un laboratoire central utilisant une ťchelle de 0 ŗ 3+. Les patients cotťs 2+ ou 3+ ont ťtť inclus tandis que les 0 ou 1+ ont ťtť exclus. Plus de 70 % des patients inclus prťsentaient une surexpression cŰtťe 3+. Les donnťes suggŤrent que les bťnťfices ont ťtť supťrieurs parmi les patients prťsentant une surexpression de HER2 (3+). La principale mťthode utilisťe pour dťterminer la positivitť du test HER2 dans l'essai clinique du docetaxel avec ou sans trastuzumab, ťtait l'immunohistochimie. Un test FISH (fluorescence in-situ hybridation) a ťtť utilisť chez une minoritť de patient. Dans cette ťtude, 87 % des patients inclus avaient un statut HER2 qui ťtait ICH3+, et 95 % des patients inclus avaient un statut HER2 qui ťtait IHC3+ et/ou FISH positif. - Administration hebdomadaire dans le cancer du sein mťtastique Les donnťes d'efficacitť recueillies ŗ partir des ťtudes en monothťrapie et en association sont rťsumťes ci-dessous : - Taux de rťponse (95% IC) . monothťrapie trastuzumab (1) (N=172) : 18% (13 - 25) . association trastuzumab + paclitaxel (2) (N=68) : 49% (36 - 61) . monothťrapie paclitaxel (2) (N=77) : 17% (9 - 27) . association trastuzumab + docťtaxel (3) (N=92) : 61% (50 - 71) . monothťrapie docťtaxel (3) (N=94) : 34% (25 - 45) - Durťe mťdiane de la rťponse (mois) (95% IC) . monothťrapie trastuzumab (1) (N=172) : 9,1 mois (5,6 - 10,3) . association trastuzumab + paclitaxel (2) (N=68) : 8,3 mois (7,3 - 8,8) . monothťrapie paclitaxel (2) (N=77) : 4,6 mois (3,7 - 7,4) . association trastuzumab + docťtaxel (3) (N=92) : 11,7 mois (9,3 - 15,0) . monothťrapie docťtaxel (3) (N=94) : 5,7 mois (4,6 - 7,6) - TTP mťdian (mois) (95% IC) . monothťrapie trastuzumab (1) (N=172) : 3,2 mois (2,6 - 3,5) . association trastuzumab + paclitaxel (2) (N=68) : 7,1 mois (6,2 - 12,0) . monothťrapie paclitaxel (2) (N=77) : 3,0 mois (2,0 - 4,4) . association trastuzumab + docťtaxel (3) (N=92) : 11,7 mois (9,2 - 13,5) . monothťrapie docťtaxel (3) (N=94) : 6,1 mois (5,4 - 7,2) - Durťe mťdiane de survie (mois) (95% IC) . monothťrapie trastuzumab (1) (N=172) : 16,4 mois (12,3 - ne) . association trastuzumab + paclitaxel (2) (N=68) : 24,8 mois (18,6 - 33,7) . monothťrapie paclitaxel (2) (N=77) : 17,9 mois (11,2 - 23,8) . association trastuzumab + docťtaxel (3) (N=92) : 31,2 mois (27,3 - 40,8) . monothťrapie docťtaxel (3) (N=94) : 22,74 mois (19,1 - 30,8) (TTP = Time To Progression = dťlai avant progression) ; "ne" indique qu'il n'a pas pu Ítre estimť ou n'a pas encore ťtť atteint (1) ťtude H06649g : sous-population de patients IHC3+ (2) ťtude H06648g : sous-population de patients IHC3+ (3) ťtude M77001 : analyse de toute la population (en intention de traiter), rťsultats ŗ 24 mois - Traitement associant le trastuzumab et l'anastrozole Ce mťdicament a ťtť ťtudiť en association ŗ l'anastrozole en premiŤre ligne de traitement du cancer du sein mťtastatique, chez des patientes mťnopausťes surexprimant HER2 et ayant des rťcepteurs hormonaux positifs (ex. rťcepteurs ŗ l'oestrogŤne et/ou rťcepteurs ŗ la progestťrone). La survie sans progression a ťtť doublťe dans le bras trastuzumab + anastrozole comparť ŗ l'anastrozole seul (4,8 mois vs. 2,4 mois). Pour les autres paramŤtres, l'association trastuzumab + anastrozole a amťliorť : la rťponse globale (16,5% vs. 6,7%), le bťnťfice clinique (42,7% vs. 27,9%), le temps jusqu'ŗ progression (4,8 mois vs. 2,4 mois). Pour le dťlai de rťponse et la durťe de la rťponse, aucune diffťrence n'a pu Ítre mise en ťvidence entre les deux bras. La mťdiane de survie globale a ťtť prolongťe jusqu'ŗ 4,6 mois pour les patients du bras trastuzumab plus anastrozole. Cette diffťrence n'ťtait pas statistiquement significative. Toutefois plus de la moitiť des patientes du groupe anastrozole seul ont reÁu un traitement ŗ base de trastuzumab aprŤs progression de la maladie. - Administration toutes les trois semaines dans le cancer du sein mťtastasique Les donnťes d'efficacitť recueillies ŗ partir des ťtudes en monothťrapie non-comparative et en association sont rťsumťes ci-dessous : - Taux de rťponse (95 %IC) . monothťrapie trastuzumab (1) (N=105) : 24 % (15 - 35) . monothťrapie trastuzumab (2) (N=72) : 27 %(14 - 43) . trastuzumab + paclitaxel (3) (N=32) : 59 % (41-76) . trastuzumab + docťtaxel (4) (N=110) : 73 % (63-81) - Durťe mťdiane de la rťponse (mois) (95 %IC) . monothťrapie trastuzumab (1) (N=105) : 10,1 (2,8-35,6) . monothťrapie trastuzumab (2) (N=72) : 7,9 (2,1-18,8) . trastuzumab + paclitaxel (3) (N=32) : 10,5 (1,8-21) . trastuzumab + docťtaxel (4) (N=110) : 13,4 (2,1-55,1) - TTP mťdian (mois) (95 %IC) . monothťrapie trastuzumab (1) (N=105) : 3,4 (2,8-4,1) . monothťrapie trastuzumab (2) (N=72) : 7,7 (4,2-8,3) . trastuzumab + paclitaxel (3) (N=32) : 12,2 (6,2-ne) . trastuzumab + docťtaxel (4) (N=110) : 13,6 (11-16) - Durťe mťdiane de survie (mois) (95 %IC) . monothťrapie trastuzumab (1) (N=105) : ne . monothťrapie trastuzumab (2) (N=72) : ne . trastuzumab + paclitaxel (3) (N=32) : ne . trastuzumab + docťtaxel (4) (N=110) : 47,3 (32-ne) TTP = Time To Progression (dťlai avant progression) ; "ne" indique qu'il n'a pas pu Ítre estimť ou n'a pas encore ťtť atteint. (1) Etude WO16229 : dose de charge de 8 mg/kg, suivie de 6 mg/kg toutes les 3 semaines (2) Etude MO16982 : dose de charge de 6 mg/kg une fois par semaine pendant 3 semaines, suivie de 6 mg/kg toutes les 3 semaines (3) Etude BO15935 (4) Etude MO16419 - Sites de progression La frťquence de progression au niveau hťpatique a ťtť significativement rťduite chez les patients recevant l'association trastuzumab/paclitaxel, comparť au paclitaxel seul (21,8 % vs. 45,7 % ; p=0,004). Chez les patients recevant trastuzumab et paclitaxel, la progression au niveau du systŤme nerveux central a ťtť plus importante que chez les patients sous paclitaxel seul (12,6 % vs. 6,5 % ; p=0,377). - Cancer du sein prťcoce (situation adjuvante) Formulation intraveineuse Un cancer du sein prťcoce est dťfini comme un carcinome primitif du sein, infiltrant, non mťtastatique. En situation adjuvante, trastuzumab a ťtť ťvaluť dans quatre grandes ťtudes cliniques multicentriques, randomisťes : . L'ťtude BO16348 comparant trastuzumab une fois toutes les trois semaines pendant 1 an et 2 ans de traitement versus observation chez des patients atteints d'un cancer du sein prťcoce HER2 positif, aprŤs chirurgie, chimiothťrapie et radiothťrapie (si indiquťe). De plus, une comparaison du traitement par trastuzumab pendant 1 an versus 2 ans a ťtť rťalisťe. Les patients traitťs par trastuzumab ont reÁu une dose de charge initiale de 8 mg/kg, suivie de 6 mg/kg toutes les trois semaines pendant 1 an ou 2 ans. . Les ťtudes NSABP B31 et NCCTG N9831, qui ont fait l'objet d'une analyse groupťe, ont ťvaluť l'intťrÍt clinique de l'association d'un traitement par trastuzumab avec le paclitaxel aprŤs une chimiothťrapie associant doxorubicine et cyclophosphamide (AC). En outre, l'ťtude NCCTG N9831 a ťgalement ťvaluť l'ajout de faÁon sťquentielle de trastuzumab ŗ une chimiothťrapie AC -> P (paclitaxel) chez des patients atteints d'un cancer du sein prťcoce HER2 positif, aprŤs chirurgie. . L'ťtude BCIRG 006 a ťvaluť l'ajout d'un traitement par trastuzumab au docťtaxel, soit aprŤs une chimiothťrapie AC, soit en association avec le docťtaxel et le carboplatine chez des patients atteints d'un cancer du sein prťcoce HER2 positif, aprŤs chirurgie. Dans l'ťtude BO16348, les cancers du sein prťcoces ťtaient limitťs aux adťnocarcinomes primitifs du sein, infiltrants, opťrables, avec atteinte ganglionnaire ou sans atteinte ganglionnaire si la tumeur mesurait au moins 1 cm de diamŤtre. Dans l'analyse groupťe des ťtudes NSABP B31 et NCCTG N9831, les cancers du sein prťcoces ťtaient limitťs aux femmes avec un cancer du sein opťrable ŗ risque ťlevť, dťfini comme un cancer du sein HER2 positif avec atteinte ganglionnaire ou comme un cancer du sein HER2 positif sans atteinte ganglionnaire mais avec des facteurs de risque ťlevť (taille de la tumeur > 1 cm et RE nťgatif ou taille de la tumeur > 2 cm, quel que soit le statut hormonal). Dans l'ťtude BCIRG 006, les cancers du sein prťcoces HER2 positifs ťtaient dťfinis comme, soit avec atteinte ganglionnaire, soit sans atteinte ganglionnaire avec un risque ťlevť (atteinte ganglionnaire nťgative (pN0) et au moins un des facteurs suivants : taille de la tumeur > 2 cm, rťcepteurs aux oestrogŤnes et rťcepteurs ŗ la progestťrone nťgatifs, grade histologique et/ou nuclťaire 2-3 ou ‚ge < 35 ans). Les rťsultats d'efficacitť de l'ťtude BO16348 aprŤs un suivi mťdian de 12 mois (*) et de 8 ans (**) sont rťsumťs ci-desous : Rťsultats d'efficacitť de l'ťtude BO16348 * Suivi mťdian de 12 mois (*) -> Survie sans maladie (disease free survival - DFS) - Nombre de patients avec ťvťnement : . observation (N=1693) : 219 (12,9 %) . trastuzumab 1 an (N = 1693) : 127 (7,5 %) - Nombre de patients sans ťvťnement : . observation (N=1693) : 1474 (87,1 %) . trastuzumab 1 an (N = 1693) : 1566 (92,5 %) - valeur du p vs observation < 0,0001 - hazard ratio vs observation : 0,54 -> Survie sans rťcidive (recurrence free survival - RFS) - Nombre de patients avec ťvťnement : . observation (N=1693) : 208 (12,3 %) . trastuzumab 1 an (N = 1693) : 113 (6,7 %) - Nombre de patients sans ťvťnement : . observation (N=1693) : 1485 (87,7 %) . trastuzumab 1 an (N = 1693) : 1580 (93,3 %) - valeur du p vs observation < 0,0001 - hazard ratio vs observation : 0,51 -> Survie sans maladie ŗ distance (distant disease free survival - DDFS) - Nombre de patients avec ťvťnement : . observation (N=1693) : 184 (10,9 %) . trastuzumab 1 an (N = 1693) : 99 (5,8 %) - Nombre de patients sans ťvťnement : . trastuzumab 1 an (N = 1693) : 1594 (94,6 %) - valeur du p vs observation < 0,0001 - hazard ratio vs observation : 0,50 -> Survie globale (dťcŤs) - Nombre de patients avec ťvťnement : . observation (N=1693) : 40 (2,4 %) . trastuzumab 1 an (N = 1693) : 31 (1,8 %) - Nombre de patients sans ťvťnement : . observation (N=1693) : 1653 (97,6 %) . trastuzumab 1 an (N = 1693) : 1662 (98,2 %) - valeur du p vs observation : 0,24 - hazard ratio vs observation : 0,75 * Suivi mťdian de 8 ans (**) -> Survie sans maladie (disease free survival - DFS) - Nombre de patients avec ťvťnement : . observation (N=1697 (***)) : 570 (33,6 %) . trastuzumab 1 an (N = 1702 (***)) : 471 (27,7 %) - Nombre de patients sans ťvťnement : . observation (N=1697 (***)) : 1127 (66,4 %) . trastuzumab 1 an (N = 1702 (***)) : 1231 (72,3 %) - valeur du p vs observation < 0,0001 - hazard ratio vs observation : 0,76 -> Survie sans rťcidive (recurrence free survival - RFS) - Nombre de patients avec ťvťnement : . observation (N=1697 (***)) : 506 (29,8 %) . trastuzumab 1 an (N = 1702 (***)) : 399 (23,4 %) - Nombre de patients sans ťvťnement : . observation (N=1697 (***)) : 1191 (70,2 %) . trastuzumab 1 an (N = 1702 (***)) : 1303 (76,6 %) - valeur du p vs observation < 0,0001 - hazard ratio vs observation : 0,73 -> Survie sans maladie ŗ distance (distant disease free survival - DDFS) - Nombre de patients avec ťvťnement : . observation (N=1697 (***)) : 488 (28,8 %) . trastuzumab 1 an (N = 1702 (***)) : 399 (23,4 %) - Nombre de patients sans ťvťnement : . observation (N=1697 (***)) : 1209 (71,2 %) . trastuzumab 1 an (N = 1702 (***)) : 1303 (76,6 %) - valeur du p vs observation < 0,0001 - hazard ratio vs observation : 0,76 -> Survie globale (dťcŤs) - Nombre de patients avec ťvťnement : . observation (N=1697 (***)) : 350 (20,6 %) . trastuzumab 1 an (N = 1702 (***)) : 278 (16,3 %) - Nombre de patients sans ťvťnement : . observation (N=1697 (***)) : 1347 (79,4 %) . trastuzumab 1 an (N = 1702 (***)) : 1424 (83,7 %) - valeur du p vs observation : 0,0005 - hazard ratio vs observation : 0,76 (*)Le critŤre co-primaire d'ťvaluation de DFS ŗ 1 an versus observation a atteint le seuil statistique prťdťfini (**)Analyse finale (incluant un cross-over de 52 % des patients du bras observation dans le bras trastuzumab) (***) Il y a une discordance dans la taille globale de l'ťchantillon en raison d'un petit nombre de patients ayant ťtť randomisťs aprŤs la date de clŰture pour l'analyse du suivi mťdian de 12 mois Les rťsultats d'efficacitť issus de l'analyse d'efficacitť intermťdiaire ont atteint le seuil statistique prťdťfini dans le protocole pour la comparaison de 1 an de traitement par trastuzumab versus observation. AprŤs un suivi mťdian de 12 mois, le hazard ratio (HR) pour la survie sans maladie (DFS) ťtait de 0,54 (IC ŗ 95 % [0,44 - 0,67]), ce qui se traduit par une diffťrence en bťnťfice absolu, en terme de survie sans maladie ŗ 2 ans, de 7,6 points (85.8 % versus 78.2 %) en faveur du bras trastuzumab. Une analyse finale rťalisťe aprŤs un suivi mťdian de 8 ans a montrť qu'un traitement par trastuzumab de 1 an est associť ŗ une rťduction du risque de 24 % comparť ŗ l'observation uniquement (HR = 0,76, IC ŗ 95 % [0,67 - 0,86]). Ceci se traduit par une diffťrence en bťnťfice absolu, en terme de survie sans maladie ŗ 8 ans, de 6,4 points en faveur du traitement de 1 an par trastuzumab. Dans l'analyse finale, l'extension de la durťe de traitement par trastuzumab ŗ 2 ans n'a pas montrť de bťnťfice supplťmentaire par rapport au traitement de 1 an [HR de la DFS dans la population en intention de traiter (ITT) de 2 ans versus 1 an = 0,99 (IC ŗ 95 % [0,87 - 1,13]), valeur de p = 0,90 et HR de l'OS = 0,98 [0,83 - 1,15] ; valeur de p = 0,78]. Le taux de dysfonctionnement cardiaque asymptomatique a augmentť dans le bras de 2 ans de traitement (8,1 % versus 4,6 % dans le bras de 1 an de traitement). Davantage de patients ont prťsentť au moins un ťvťnement indťsirable de grade 3 ou 4 dans le bras de 2 ans de traitement (20,4 %) comparť au bras de 1 an de traitement (16,3 %). Dans les ťtudes NSABP B31 et NCCTG N9831, trastuzumab a ťtť administrť en association avec le paclitaxel, aprŤs une chimiothťrapie AC. La doxorubicine et le cyclophosphamide ont ťtť administrťs en association de la faÁon suivante : - doxorubicine en bolus intraveineux, ŗ 60 mg/m2, administrť toutes les 3 semaines pendant 4 cycles, - cyclophosphamide intraveineux, ŗ 600 mg/m2 sur 30 minutes, administrť toutes les 3 semaines pendant 4 cycles. Le paclitaxel, en association avec trastuzumab, a ťtť administrť de la faÁon suivante : - paclitaxel intraveineux - 80 mg/m2 par perfusion intraveineuse continue, administrť chaque semaine pendant 12 semaines, ou - paclitaxel intraveineux - 175 mg/m2 par perfusion intraveineuse continue, administrť toutes les 3 semaines pendant 4 cycles (jour 1 de chaque cycle). Les rťsultats d'efficacitť de l'analyse groupťe des ťtudes NSABP B-31 et NCCTG 9831 au moment de l'analyse finale de DFS (*) sont rťsumťs ci-dessous. La durťe mťdiane de suivi a ťtť de 1,8 ans pour les patients du bras AC -> P et de 2,0 ans pour les patients du bras AC -> PH. Rťsultats d'efficacitť de l'analyse groupťe des ťtudes NSABP B-31 et NCCTG 9831 au moment de l'analyse finale de DFS (*) -> Survie sans maladie (Disease-free survival - DFS) - N patients avec ťvťnement (%) . AC -> P (N=1679) : 261 (15,5) . AC -> PH (N=1672) : 133 (8,0) - Risque Relatif (Hazard Ratio - HR) vs. AC -> P (IC 95 %) : 0,48 (0,39 - 0,59) - Valeur de p : p < 0,0001 -> Rťcidive ŗ distance - N patients avec ťvťnement . AC -> P (N=1679) : 193 (11,5) . AC -> PH (N=1672) : 96 (5,7) - Risque Relatif (Hazard Ratio - HR) vs. AC -> P (IC 95 %) : 0,47 (0,37 - 0,60) - Valeur de p : p < 0,0001 -> Survie globale (DťcŤs) - N patients avec ťvťnement (%) . AC -> P (N=1679) : 92 (5,5) . AC -> PH (N=1672) : 62 (3,7) - Risque Relatif (Hazard Ratio - HR) vs. AC -> P (IC 95 %) : 0,67 (0,48 - 0,92) - Valeur de p : p = 0,014 (**) A : doxorubicine ; C : cyclophosphamide ; P : paclitaxel ; H : trastuzumab (*) )A une durťe mťdiane de suivi de 1,8 ans pour les patients du bras AC-> P et de 2 ans pour les patients du bras AC -> PH (**) La valeur de p pour la survie globale n'a pas franchi la limite statistique prť-ťtablie pour la comparaison de AC -> PH versus AC -> P Pour le critŤre principal, la survie sans maladie (DFS), l'ajout de trastuzumab ŗ une chimiothťrapie avec le paclitaxel a permis d'obtenir une diminution de 52 % du risque de rťcidive de la maladie. Le hazard ratio se traduit par un bťnťfice absolu, en terme de taux de survie sans maladie ŗ 3 ans, estimť ŗ 11,8 points (87,2 % versus 75,4 %) en faveur du bras AC -> PH (trastuzumab). Lors d'une actualisation de la tolťrance aprŤs un suivi mťdian de 3,5 - 3,8 ans, une analyse de la survie sans maladie (DFS) reconfirme l'ampleur du bťnťfice montrť dans l'analyse finale de la survie sans maladie (DFS). Malgrť le cross-over avec trastuzumab dans le bras contrŰle, l'ajout de trastuzumab ŗ une chimiothťrapie avec le paclitaxel a permis d'obtenir une diminution de 52 % du risque de rťcidive de la maladie. L'ajout de trastuzumab ŗ une chimiothťrapie avec le paclitaxel a ťgalement permis d'obtenir une diminution de 37 % du risque de dťcŤs. L'analyse finale planifiťe de la survie globale dans l'analyse groupťe des ťtudes NSABP B-31 et NCCTG N9831 a ťtť effectuťe quand 707 dťcŤs sont survenus (suivi mťdian de 8,3 ans dans le groupe AC -> PH). Le traitement avec AC -> PH a conduit ŗ une amťlioration statistiquement significative de la survie globale comparť ŗ AC -> P (HR stratifiť = 0,64 ; IC ŗ 95 % [0,55 - 0,74] ; valeur de p < 0,0001). A 8 ans, le taux de survie a ťtť estimť ŗ 86,9 % dans le bras AC -> PH et ŗ 79,4 % dans le bras AC -> P, soit un bťnťfice absolu de 7,4 % (IC ŗ 95 % [4,9 % - 10,0 %]). Les rťsultats finaux de survie globale dans l'analyse groupťe des ťtudes NSABP B-31 et NCCTG N9831 sont rťsumťs ci-dessous : Analyse finale de la survie globale dans l'analyse groupťe des ťtudes NSABP B-31 et NCCTG N9831 - AC -> P (N = 2032) : . DťcŤs (Survie globale) / N patients avec ťvťnement (%) : 418 (20,6 %) - AC -> PH (N = 2031) : . DťcŤs (Survie globale) / N patients avec ťvťnement (%) : 289 (14,2 %) - Valeur de p versus AC -> P : . DťcŤs (Survie globale) / N patients avec ťvťnement (%) : < 0,0001 - Hazard Ratio versus AC -> P (IC ŗ 95 %) : . DťcŤs (Survie globale) / N patients avec ťvťnement (%) : 0,64 (0,55 - 0,74) A : doxorubicine ; C : cyclophosphamide ; P : paclitaxel ; H : trastuzumab L'analyse de la DFS a ťgalement ťtť rťalisťe lors de l'analyse finale de la survie globale dans l'analyse groupťe des ťtudes NSABP B-31 et NCCTG N9831. Les rťsultats actualisťs de l'analyse de la DFS (HR stratifiť = 0,61 ; IC ŗ 95 % [0,54 Ė 0,69]) ont montrť un bťnťfice similaire de la DFS comparť ŗ l'analyse primaire finale de DFS, malgrť 24,8 % des patients du bras AC -> P ayant fait l'objet d'un cross-over pour recevoir Herceptin. A 8 ans, le taux de survie sans maladie a ťtť estimť ŗ 77,2 % (IC ŗ 95 % : 75,4 - 79,1) dans le bras AC -> PH, soit un bťnťfice absolu de 11,8 % comparť au bras AC -> P. Dans l'ťtude BCIRG 006, trastuzumab a ťtť administrť soit en association avec le docťtaxel aprŤs une chimiothťrapie AC (AC -> DH), soit en association avec le docťtaxel et le carboplatine (DCarbH). Le docťtaxel a ťtť administrť de la faÁon suivante : - docťtaxel intraveineux - 100 mg/m2 par perfusion intraveineuse sur 1 heure, administrť toutes les 3 semaines pendant 4 cycles (jour 2 du premier cycle de docťtaxel, puis jour 1 de chaque cycle suivant), ou - docťtaxel intraveineux - 75 mg/m2 par perfusion intraveineuse sur 1 heure, administrť toutes les 3 semaines pendant 6 cycles (jour 2 du cycle 1, puis jour 1 de chaque cycle suivant), suivi par : - carboplatine Ė pour atteindre une ASC = 6 mg/ml/min administrť par perfusion intraveineuse sur 30-60 minutes toutes les 3 semaines pendant 6 cycles au total. Trastuzumab a ťtť administrť une fois par semaine avec la chimiothťrapie, puis ensuite toutes les 3 semaines pendant 52 semaines au total. Les rťsultats d'efficacitť de l'ťtude BCIRG 006 sont rťsumťs ci-dessous. La durťe mťdiane de suivi a ťtť de 2,9 ans dans le bras AC -> D et de 3,0 ans dans chacun des bras AC -> DH et DCarbH. Rťsumť des analyses d'efficacitť BCIRG 006 AC -> D versus AC -> DH -> Survie sans maladie (Disease-free survival - DFS) - N patients avec ťvťnement . AC -> D (N=1073) : 195 . AC -> DH (N=1074) : 134 - Risque Relatif (Hazard Ratio - HR) vs. AC -> D (IC 95 %) : 0,61 (0,49 - 0,77) - Valeur de p : p < 0,0001 -> Rťcidive ŗ distance - N patients avec ťvťnement . AC -> D (N=1073) : 144 . AC -> DH (N=1074) : 95 - Risque Relatif (Hazard Ratio - HR) vs. AC -> D (IC 95 %) : 0,59 (0,46 - 0,77) - Valeur de p : p < 0,0001 - Survie globale (DťcŤs) - N patients avec ťvťnement . AC -> D (N=1073) : 80 . AC -> DH (N=1074) : 49 - Risque Relatif (Hazard Ratio - HR) vs. AC -> D (IC 95 %) : 0,58 (0,40 - 0,83) - Valeur de p : p = 0,0024 AC -> D = doxorubicine et cyclophosphamide, suivi par docetaxel ; AC -> DH = doxorubicine et cyclophosphamide, suivi par docetaxel et trastuzumab ; IC = intervalle de confiance Rťsumť des analyses d'efficacitť BCIRG 006 AC -> D versus DCarbH -> Survie sans maladie (Disease-free survival - DFS) - N patients avec ťvťnement . AC -> D (N=1073) : 195 . DCarbH (N=1074) : 145 - Risque Relatif (Hazard Ratio - HR) vs. AC -> D (IC 95 %) : 0,67 (0,54 - 0,83) - Valeur de p : p = 0,0003 -> Rťcidive ŗ distance - N patients avec ťvťnement . AC -> D (N=1073) : 144 . DCarbH (N=1074) : 103 - Risque Relatif (Hazard Ratio - HR) vs. AC -> D (IC 95 %) : 0,65 (0,50 - 0,84) - Valeur de p : p = 0,0008 -> Survie globale (DťcŤs) - N patients avec ťvťnement . AC -> D (N=1073) : 80 . DCarbH (N=1074) : 56 - Risque Relatif (Hazard Ratio - HR) vs. AC -> D (IC 95 %) : 0,66 (0,47 - 0,93) - Valeur de p : p = 0,0182 AC -> D = doxorubicine et cyclophosphamide, suivi par docetaxel ; DCarbH = docetaxel, carboplatine et trastuzumab ; IC = intervalle de confiance Pour le critŤre principal de l'ťtude BCIRG 006, la survie sans maladie (DFS), le risque relatif se traduit par un bťnťfice absolu, en terme de taux de survie sans maladie ŗ 3 ans, estimť ŗ 5,8 points (86,7 % vs. 80,9 %) en faveur du bras AC -> DH (trastuzumab) et de 4,6 points (85,5 % vs. 80,9 %) en faveur du bras DCarbH (trastuzumab) comparť au bras AC -> D. Dans l'ťtude BCIRG 006, 213/1075 patients dans le bras DCarbH (TCH), 221/1074 patients dans le bras AC -> DH (AC -> TH) et 217/1073 patients dans le bras AC -> D (AC -> T) ont prťsentť un statut de performance de Karnofsky < ou = 90 (soit 80, soit 90). Aucun bťnťfice en terme de survie sans maladie (DFS) a ťtť observť dans ce sous-groupe de patients (hazard ratio = 1,16, IC 95 % [0,73 - 1,83] pour le bras DCarbH (TCH) vs. le bras AC -> D (AC -> T) ; hazard ratio 0,97, IC 95 % [0,60 - 1,55] pour le bras AC -> DH (AC -> TH) vs. AC -> D). De plus, une analyse exploratoire post-hoc a ťtť rťalisťe sur les donnťes issues de l'analyse groupťe des ťtudes cliniques NSABP B-31/NCCTG N9831 et de l'ťtude clinique BCIRG006 en combinant les ťvŤnements de la survie sans maladie (DFS) et les ťvŤnements cardiaques symptomatiques. Les rťsultats sont rťsumťs ci-dessous : Rťsultats de l'analyse exploratoire post-hoc de l'analyse groupťe des ťtudes NSABP B- 31/NCCTG N9831 et de l'ťtude BCIRG006 combinant les ťvŤnements de la survie sans maladie (DFS) et les ťvŤnements cardiaques symptomatiques -> Analyse primaire d'efficacitť - Hazard ratios de la survie sans maladie (DFS) (IC 95 %) . AC -> PH (vs. AC -> P) (NSABP B-31 et NCCTG N9831) (*) : 0,48 (0,39 - 0,59) . AC -> DH (vs. AC -> D) (BCIRG 006) : 0,61 (0,49 - 0,77) . DCarbH (vs. AC -> D) (BCIRG 006) : 0,67 (0,54 - 0,83) - Valeur de p . AC -> PH (vs. AC -> P) (NSABP B-31 et NCCTG N9831) (*) : p < 0,0001 . AC -> DH (vs. AC -> D) (BCIRG 006) : p < 0,0001 . DCarbH (vs. AC -> D) (BCIRG 006) : p = 0,0003 ->Analyse d'efficacitť avec un suivi ŗ long terme (**) - Hazard ratios de la DFS (IC 95 %) AC -> PH (vs. AC -> P) (NSABP B-31 et NCCTG N9831) (*) : 0,61 (0,54 - 0,69) . AC -> DH (vs. AC -> D) (BCIRG 006) : 0,72 (0,61 - 0,85) . DCarbH (vs. AC -> D) (BCIRG 006) :0,77 (0,65 - 0,90) - Valeur de p . AC -> PH (vs. AC -> P) (NSABP B-31 et NCCTG N9831) (*) : p < 0,0001 . AC -> DH (vs. AC -> D) (BCIRG 006) : p < 0,0001 . DCarbH (vs. AC -> D) (BCIRG 006) : p = 0,0011 -> Analyse exploratoire post-hoc avec la survie sans maladie (DFS) et les ťvŤnements cardiaques symptomatiques Suivi ŗ long terme (**) - Hazard ratios (IC 95 %) . AC -> PH (vs. AC -> P) (NSABP B-31 et NCCTG N9831) (*) : 0,67 (0,60 - 0,75) . AC -> DH (vs. AC -> D) (BCIRG 006) : 0,77 (0,66 - 0,90) . DCarbH (vs. AC -> D) (BCIRG 006) : 0,77 (0,66 - 0,90) A : doxorubicine ; C : cyclophosphamide ; P : paclitaxel ; D : docťtaxel ; Carb : carboplatine ; H : trastuzumab IC = intervalle de confiance (*) Au moment de l'analyse finale de DFS. La durťe mťdiane de suivi ťtait de 1,8 ans dans le bras AC -> P et de 2 ans dans le bras AC -> PH (**) La durťe mťdiane de suivi ŗ long terme pour l'analyse groupťe des ťtudes cliniques ťtait de 8.3 annťes (intervalle : 0,1 - 12,1) pour le bras AC -> PH et de 7,9 annťes (intervalle : 0,0 - 12,2) pour le bras AC -> P ; la durťe mťdiane de suivi ŗ long terme pour l'ťtude BCIRG 006 ťtait de 10,3 annťes dans ŗ la fois le bras AC -> D (intervalle : 0,0 - 12,6) et le bras DCarbH (intervalle : 0,0 - 13,1) et ťtait de 10,4 annťes (intervalle : 0,0 - 12,7) dans le bras AC-> DH. * Cancer du sein prťcoce (situation nťoadjuvante-adjuvante) Formulation intraveineuse A ce jour, aucun rťsultat comparant l'efficacitť de ce mťdicament administrť en association ŗ une chimiothťrapie en situation adjuvante avec celle obtenue en situation nťoadjuvante-adjuvante n'est disponible. En situation nťoadjuvante-adjuvante, l'ťtude MO16432 multicentrique randomisťe a ťtudiť l'efficacitť clinique d'une administration simultanťe de trastuzumab avec une chimiothťrapie nťoadjuvante incluant ŗ la fois une anthracycline et un taxane, suivie par un traitement adjuvant avec trastuzumab, jusqu'ŗ une durťe totale de traitement d'un an. L'ťtude a inclus des patients atteints d'un cancer du sein prťcoce nouvellement diagnostiquť localement avancť (stade III) ou inflammatoire. Les patients avec des tumeurs HER2 positives ont ťtť randomisťs pour recevoir soit une chimiothťrapie nťoadjuvante associťe ŗ un traitement nťoadjuvant-adjuvant avec ce mťdicament, soit une chimiothťrapie nťoadjuvante seule. Dans l'ťtude MO16432, ce mťdicament (dose de charge de 8 mg/kg, suivie par la dose d'entretien de 6 mg/kg toutes les 3 semaines) a ťtť administrť en association avec 10 cycles de chimiothťrapie nťoadjuvante de la faÁon suivante : - Doxorubicine 60 mg/m2 et paclitaxel 150 mg/m2, administrť toutes les 3 semaines pendant 3 cycles, suivi par - Paclitaxel 175 mg/m2 administrť toutes les 3 semaines pendant 4 cycles, suivi par - CMF ŗ J1 et ŗ J8 administrť toutes les 4 semaines pendant 3 cycles, suivi aprŤs la chirurgie par - des cycles supplťmentaires de trastuzumab en adjuvant (pour complťter 1 an de traitement). Les rťsultats d'efficacitť de l'ťtude MO16432 sont rťsumťs dans le tableau ci-dessous. La durťe mťdiane de suivi dans le bras de ce mťdicament a ťtť de 3,8 ans. -> ParamŤtre - Chimiothťrapie + Trastuzumab (n = 115) . Survie sans ťvťnement N patients avec ťvťnement : 46 . Total des rťponses pathologiques complŤtes(*) (IC 95 %) : 40 % (31,0 ; 49,6) . Survie globale N patients avec ťvťnement : 22 - Chimiothťrapie seule (n = 116) . Survie sans ťvťnement N patients avec ťvťnement : 59 . Total des rťponses pathologiques complŤtes(*) (IC 95 %) : 20,7 % (13,7 ; 29,2) . Survie globale N patients avec ťvťnement : 33 - Hazard Ratio (IC 95 %) Valeur de p . Survie sans ťvťnement N patients avec ťvťnement : 0,65 (0,44-0,96) p= 0,0275 . Total des rťponses pathologiques complŤtes(*) (IC 95 %) : p = 0,0014 . Survie globale N patients avec ťvťnement : 0,59 (0,35-1,02) p=0,0555 (*) dťfinie comme l'absence de tout cancer invasif ŗ la fois dans les seins et les ganglions Un bťnťfice absolu de 13 points en faveur du bras de ce mťdicament a ťtť estimť en terme de taux de survie sans ťvťnement ŗ 3 ans (65 % vs 52 %). Formulation sous-cutanťe L'ťtude BO22227 a ťtť conÁue afin de dťmontrer la non-infťrioritť du traitement avec la formulation sous-cutanťe de ce mťdicament versus la formulation intraveineuse de ce mťdicament, sur la base de co-critŤres principaux d'ťvaluation de pharmacocinťtique et d'efficacitť (la Cmin du trastuzumab de la prťdose du cycle 8 et la pCR lors de la chirurgie dťfinitive, respectivement). Un total de 595 patients atteints d'un cancer du sein HER2-positif, opťrable ou localement avancť, incluant un cancer du sein inflammatoire, ont reÁu huit cycles de la formulation intraveineuse de ce mťdicament ou de la formulation sous-cutanťe de ce mťdicament, en association ŗ une chimiothťrapie (4 cycles de docťtaxel ŗ 75 mg/m2 en perfusion intraveineuse, suivis de 4 cycles de FEC ([5-fluorouracile ŗ 500 mg/m2 ; ťpirubicine ŗ 75 mg/m2 ; cyclophosphamide ŗ 500 mg/m2, chacun en bolus ou perfusion intraveineux]), suivis d'une chirurgie et d'un traitement poursuivi avec la formulation intraveineuse de ce mťdicament ou la formulation sous-cutanťe de ce mťdicament, comme initialement randomisť, pour 10 cycles supplťmentaires pendant une durťe totale de un an de traitement. L'analyse du co-critŤre principal d'ťvaluation d'efficacitť, la rťponse pathologique complŤte ou pCR, dťfinie comme l'absence de cellules nťoplasiques invasives dans le sein, a montrť des taux de 40,7 % (IC 95 % [34,7 - 46,9]) dans le bras de ce mťdicament intraveineux et de 45,4 % (IC ŗ 95 % [39,2 - 51,7]) dans le bras Herceptin sous-cutanť, soit une diffťrence de 4,7 points de pourcentage en faveur du bras Herceptin sous-cutanť. La limite infťrieure de l'intervalle de confiance unilatťral ŗ 97,5 % pour la diffťrence des taux de pCR ťtait de - 4,0, dťmontrant la non-infťrioritť de ce mťdicament sous-cutanť pour le co-critŤre principal. Rťsumť de la Rťponse pathologique ComplŤte (pCR) - pCR (absence de cellules cancťreuses invasives dans le sein) . Trastuzumab IV (N = 263) : 107 (40,7 %) . Trastuzumab SC (N = 260) : 118 (45,4 %) - Non-rťpondeurs . Trastuzumab IV (N = 263) : 156 (59,3 %) . Trastuzumab SC (N = 260) : 142 (54,6 %) - IC 95 % exact pour le taux (*) de pCR . Trastuzumab IV (N = 263) : (34,7 ; 46,9) . Trastuzumab SC (N = 260) : (39,2 ; 51,7) - Diffťrence de pCR (bras SC moins bras IV) : 4,70 Limite infťrieure unilatťrale de l'IC 97,5 % pour la diffťrence de pCR (**) : - 4,0 (*) Intervalle de confiance pour un ťchantillon binomial en utilisant la mťthode Pearson-Clopper (**) Une correction de continuitť de Anderson et Hauck (1986) a ťtť utilisťe dans ce calcul Des analyses avec un suivi ŗ plus long terme d'une durťe mťdiane supťrieure ŗ 40 mois ont corroborť la non-infťrioritť de l'efficacitť de trastuzumab sous-cutanť comparť ŗ trastuzumab intraveineux avec des rťsultats comparables pour ŗ la fois la survie sans ťvťnement (event-free survival EFS) et la survie globale (overall survival OS) (taux d'EFS ŗ 3 ans de 73 % dans le bras trastuzumab intraveineux et de 76 % dans le bras trastuzumab sous-cutanť et taux d'OS ŗ 3 ans de 90 % dans le bras trastuzumab intraveineux et de 92 % dans le bras trastuzumab sous-cutanť). Pour la non-infťrioritť du co-critŤre principal pharmacocinťtique, la valeur de Cmin du trastuzumab ŗ l'ťtat d'ťquilibre ŗ la fin du cycle 7 de traitement, se rťfťrer ŗ la rubrique "Propriťtťs pharmacocinťtiques". L'analyse finale aprŤs un suivi mťdian dťpassant 70 mois a montrť une survie sans ťvťnement (EFS) et une survie globale (OS) similaires entre les patients ayant reÁu trastuzumab intraveineux et ceux ayant reÁu trastuzumab sous-cutanť. Le taux d'EFS ŗ 6 ans ťtait de 65 % dans les deux bras (population ITT : HR = 0,98 ; IC ŗ 95 % [0,74 Ė 1,29]) et le taux d'OS ŗ 6 ans de 84 % dans les deux bras (population ITT : HR = 0,94 ; IC ŗ 95 % [0,61 Ė 1,45]). Concernant le profil de sťcuritť comparť, se rťfťrer ŗ la rubrique "Effets indťsirables". L'ťtude MO28048 a ťtudiť la sťcuritť de la formulation sous-cutanťe de trastuzumab en traitement adjuvant de patients atteint d'un cancer du sein prťcoce HER2 positif ayant ťtť inclus, soit dans la cohorte trastuzumab sous-cutanť en flacon (N = 1868 patients, dont 20 patients recevant un traitement nťoadjuvant), soit dans la cohorte trastuzumab sous-cutanť en dispositif d'administration (N = 710 patients, dont 21 patients recevant un traitement nťoadjuvant). Cette ťtude n'a pas conduit ŗ de nouveaux signaux de sťcuritť. Les rťsultats ťtaient cohťrents avec le profil de sťcuritť connu des formulations trastuzumab intraveineux et trastuzumab sous-cutanť. De plus, le traitement de patients de masse corporelle plus faible avec une dose fixe de trastuzumab sous-cutanť en adjuvant d'un cancer du sein prťcoce n'a pas ťtť associť ŗ une augmentation du risque de sťcuritť, d'ťvťnements indťsirables et d'ťvťnements indťsirables graves, comparť ŗ des patients de masse corporelle plus ťlevťe. Les rťsultats finaux de l'ťtude BO22227 aprŤs un suivi mťdian dťpassant 70 mois ťtaient ťgalement cohťrents avec le profil de sťcuritť connu des formulations trastuzumab intraveineux et trastuzumab sous-cutanť et aucun nouveau signal de sťcuritť n'a ťtť observť. * Population pťdiatrique L'Agence europťenne des mťdicaments a accordť une dťrogation ŗ l'obligation de soumettre les rťsultats d'ťtudes rťalisťes avec trastuzumab dans tous les sous-groupes de la population pťdiatrique dans les cancers du sein (Cf. rubrique "Posologie" pour les informations concernant l'usage pťdiatrique). |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 08/07/2022 | |
La pharmacocinťtique du trastuzumab ŗ une dose de 600 mg administrťe toutes les trois semaines par voie sous-cutanťe a ťtť comparťe ŗ la voie intraveineuse (dose de charge de 8 mg/kg, dose d'entretien de 6 mg/kg toutes les trois semaines) dans l'ťtude de phase III BO22227. Les rťsultats pharmacocinťtiques pour le critŤre co-primaire d'ťvaluation, la Cmin de la prťdose du cycle 8, ont montrť une non-infťrioritť de trastuzumab sous-cutanť comparť ŗ la dose intraveineuse de Herceptin ajustťe ŗ la masse corporelle. La Cmin moyenne pendant la phase de traitement nťoadjuvant, ŗ la prťdose du cycle 8, ťtait plus ťlevťe dans le bras trastuzumab sous-cutanť (78,7 microg/ml) que dans le bras trastuzumab intraveineux (57,8 microg/ml) de l'ťtude. Pendant la phase de traitement adjuvant, ŗ la prť-dose du cycle 13, les valeurs de Cmin moyennes ťtaient de 90,4 microg/ml et de 62,1 microg/ml respectivement. Sur la base des donnťes observťes dans l'ťtude BO22227, l'ťtat d'ťquilibre avec la formulation intraveineuse a ťtť atteint au cycle 8. Avec la formulation sous-cutanťe de trastuzumab, les concentrations ťtaient quasiment ŗ l'ťquilibre aprŤs l'administration du cycle 7 (prťdose du cycle 8), avec une faible augmentation de la concentration (< 15 %) jusqu'au cycle 13. La Cmin moyenne ŗ la prťdose sous-cutanťe du cycle 18 ťtait de 90,7 microg/ml et ťtait similaire ŗ celle du cycle 13, suggťrant l'absence d'augmentation supplťmentaire aprŤs le cycle 13. Le Tmax mťdian aprŤs l'administration sous-cutanťe ťtait d'environ 3 jours, avec une variabilitť interindividuelle ťlevťe (intervalle de 1 ŗ 14 jours). La Cmax moyenne ťtait, de faÁon attendue, plus basse dans le bras avec la formulation sous-cutanťe de trastuzumab (149 microg/ml) que dans le bras intraveineux (valeur en fin de perfusion : 221 microg/ml). L'AUC0-21 jours moyenne aprŤs la dose du cycle 7 ťtait environ 10 % plus ťlevťe avec la formulation sous-cutanťe de Herceptin comparť ŗ la formulation intraveineuse de trastuzumab, avec des valeurs d'AUC moyennes respectives de 2268 microg/ml/jour et de 2056 microg/ml/jour. L'AUC0-21 jours aprŤs la dose du cycle 12 ťtait environ 20 % plus ťlevťe avec la formulation sous-cutanťe de trastuzumab qu'avec la formulation intraveineuse de trastuzumab, avec des valeurs d'AUC moyennes respectives de 2610 microg/ml/jour et de 2179 microg/ml/jour. En raison de l'impact significatif de la masse corporelle sur la clairance du trastuzumab et de l'utilisation d'une dose fixe pour l'administration sous-cutanťe, la diffťrence d'exposition entre l'administration intraveineuse et sous-cutanťe ťtait dťpendante de la masse corporelle : chez les patients avec une masse corporelle < 51 kg, l'AUC moyenne ŗ l'ťquilibre ťtait environ 80 % plus ťlevťe aprŤs le traitement sous-cutanť qu'aprŤs le traitement intraveineux alors que dans le groupe avec la masse corporelle la plus ťlevťe (> 90 kg), l'AUC ťtait 20 % plus basse aprŤs le traitement sous-cutanť qu'aprŤs le traitement intraveineux. Un modŤle pharmacocinťtique de population avec une ťlimination parallŤle linťaire et non-linťaire ŗ partir du compartiment central a ťtť ťtabli en utilisant des donnťes pharmacocinťtiques poolťes de trastuzumab sous-cutanť et trastuzumab intraveineux issues de l'ťtude de phase III BO22227 afin de dťcrire les concentrations pharmacocinťtiques observťes aprŤs l'administration de trastuzumab intraveineux et de trastuzumab sous-cutanť chez des patients atteints d'un cancer du sein prťcoce. La biodisponibilitť de la formulation sous-cutanťe du trastuzumab a ťtť estimťe ŗ 77,1 % et la constante de vitesse d'absorption du premier ordre a ťtť estimťe ŗ 0,4 jour-1. La clairance linťaire ťtait de 0,111 l/jour et le volume du compartiment central (Vc) ťtait de 2,91 l. Les valeurs des paramŤtres de Michaelis-Menten ťtaient de 11,9 mg/jour et de 33,9 microg/ml pour Vmax et Km, respectivement. La masse corporelle et l'alanine aminotransfťrase sťrique (SGPT/ALAT) ont montrť une influence statistiquement significative sur la pharmacocinťtique. Cependant, les simulations ont dťmontrť qu'aucun ajustement de posologie n'ťtait nťcessaire chez les patients atteints d'un cancer du sein prťcoce. Les valeurs du paramŤtre d'exposition estimťes par pharmacocinťtique de population mťdiane et 5Ťme - 95Ťme percentiles) pour les schťmas posologiques de trastuzumab sous-cutanť chez les patients atteints d'un cancer du sein prťcoce sont prťsentťes ci-dessous. Valeurs d'exposition pharmacocinťtique prťdites par pharmacocinťtique de population (mťdiane et 5Ťme - 95Ťme percentiles) pour le schťma posologique de trastuzumab sous-cutanť 600 mg toutes les 3 semaines chez les patients atteints d'un cancer du sein prťcoce - Type de tumeur primitive et schťma posologique : 600 mg de trastuzumab sous-cutanť toutes les trois semaines dans le cancer du sein prťcoce . Cycle : Cycle 1 . N : 297 . Cmin (microg/ml) : 28,2 (14,8 Ė 40,9) . Cmax (microg/ml) : 79,3 (56,1 Ė 109) . ASC0-21 jours (microg.jour/ml) : 1065 (718 Ė 1504) - Type de tumeur primitive et schťma posologique : 600 mg de trastuzumab sous-cutanť toutes les trois semaines dans le cancer du sein prťcoce . Cycle : Cycle 7 (ťtat d'ťquilibre) . N : 297 . Cmin (microg/ml) : 75,0 (35,1 Ė 123) . Cmax (microg/ml) : 149 (86,1 Ė 214) . ASC0-21 jours (microg.jour/ml) : 2337 (1258 Ė 3478) * Elimination du trastuzumab de la circulation (washout) La pťriode d'ťlimination du trastuzumab de la circulation (washout) a ťtť ťvaluťe aprŤs une administration sous-cutanťe en utilisant le modŤle pharmacocinťtique de population. Les rťsultats de ces simulations indiquent qu'au moins 95 % des patients atteindront des concentrations < 1 microg/ml (environ 3 % de la Cmin,ťqu prťdite par pharmacocinťtique de population ou environ 97 % de washout) dans les 7 mois. |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 08/07/2022 | |
* Formulation intraveineuse Il n'a ťtť relevť aucun signe de toxicitť aiguŽ ou chronique dose dťpendante lors d'ťtudes ayant durť jusqu'ŗ 6 mois, ni aucune toxicitť pour la reproduction dans les ťtudes portant sur la tťratogenŤse, la fertilitť des femelles ou la toxicitť en fin de gestation/passage transplacentaire. Trastuzumab n'est pas gťnotoxique. Une ťtude avec le trťhalose, un important excipient entrant dans la composition du produit, n'a rťvťlť aucune toxicitť. Aucune ťtude ŗ long terme n'a ťtť menťe chez l'animal en vue de dťterminer le potentiel carcinogŤne de Herceptin ou d'ťvaluer ses effets sur la fertilitť des m‚les. * Formulation sous-cutanťe Une ťtude ŗ dose unique chez des lapins et une ťtude de toxicitť ŗ doses rťpťtťes de 13 semaines chez des singes cynomolgus ont ťtť menťes. L'ťtude chez le lapin a ťtť rťalisťe afin d'examiner spťcifiquement les aspects de tolťrance locale. L'ťtude de 13 semaines a ťtť effectuťe pour confirmer le fait que le changement de voie d'administration et l'utilisation du nouvel excipient hyaluronidase humaine recombinante (rHuPH20) n'avait pas d'effet sur les caractťristiques de tolťrance de trastuzumab. La formulation sous-cutanťe de trastuzumab a ťtť localement et systťmiquement bien tolťrťe. La hyaluronidase est prťsente dans la majoritť des tissus du corps humain. Les donnťes non-cliniques de la hyaluronidase humaine recombinante n'ont pas montrť de risque particulier pour l'homme sur la base des ťtudes habituelles de toxicitť ŗ dose rťpťtťe incluant des critŤres pharmacologiques de tolťrance. Les ťtudes de toxicologie de la reproduction avec rHuPH20 ont montrť une embryofoetoxicitť chez la souris ŗ une exposition systťmique ťlevťe mais n'ont pas montrť de potentiel tťratogŤne. |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 08/07/2022 | |
Mťdicament d'origine biologique, non prescriptible en DC.
| Spťcialitť(s) gťnťriques Thťriaque | Type | Prix |
|---|---|---|
| HERCEPTIN 600MG/5ML SOL INJ FL | ||
| Comparer prix |
| Groupe gťnťrique(s) : Nťant |
| Spťcialitť(s) gťnťrique(s) ansm et date(s) d'application : Nťant |
|
|
|
|
|
|
|
| HERCEPTIN (EPAR) 2013 |
| LISTE REFERENCE BIOSIMILAIRE 2024 | |
| BIOSIMILAIRE - FICHE BON USAGE HAS | |
| TRASTUZUMAB SURVEILLANCE CARDIAQUE 2017 | |
| HERCEPTIN SEIN SYNTHESE D'AVIS 2016 (3) | |
| HERCEPTIN SEIN SYNTHESE D'AVIS 2016 (1) | |
| HERCEPTIN SEIN SYNTHESE D'AVIS 2016 (2) | |
| HERCEPTIN 600MG/5ML SYNTHESE D'AVIS 2014 | |
| CANCER DU SEIN - GUIDE PATIENT | |
| CANCER DU SEIN - GUIDE MEDECIN | |
| CONDITIONS UTILISATION ANTICANCEREUX INJ |
|
|
|
|
* Conditions de prescription et de de dťlivrance Liste I. Mťdicament soumis ŗ prescription hospitaliŤre. Prescription rťservťe aux spťcialistes en oncologie ou aux mťdecins compťtents en cancťrologie. Mťdicament nťcessitant une surveillance particuliŤre pendant le traitement. La premiŤre administration doit Ítre effectuťe en milieu hospitalier. * ArrÍtť du 14 mai 2018 portant classement sur les listes des substances vťnťneuses (JO du 18/05/2018) : Est classť sur la liste I des substances vťnťneuses le produit suivant sous toutes ses formes : trastuzumab. * Rťtrocession - ArrÍtť du 22 septembre 2021 modifiant l'arrÍtť du 17 dťcembre 2004 modifiť fixant la liste prťvue ŗ l'article L. 5126-4 du code de la santť publique (JO du 28/09/2021) : radiation - ArrÍtť du 25 novembre 2014 relatif aux conditions de prise en charge de spťcialitťs pharmaceutiques disposant d'une autorisation de mise sur le marchť inscrites sur la liste visťe ŗ l'article L. 5126-4 du code de la santť publique (JO du 28/11/2014). - ArrÍtť du 18 septembre 2014 modifiant l'arrÍtť du 17 dťcembre 2004 modifiť fixant la liste prťvue ŗ l'article L. 5126-4 du code de la santť publique (JO du 23/09/2014). - ArrÍtť du 20 dťcembre 2004 fixant les conditions d'utilisation des anticancťreux injectables inscrits sur la liste des mťdicaments autorisťs ŗ Ítre vendus au public par les pharmacies ŗ usage intťrieur des ťtablissements de santť (JO du 23/12/2004). - ArrÍtť du 17 dťcembre 2004 fixant la liste des spťcialitťs prťvue ŗ l'article L. 5126-4 du code de la santť publique (JO du 26/12/2004). |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 08/07/2022 | |
| Code UCD13 : | 3400894000372 |
| Code UCD7 : | 9400037 |
| Code identifiant spťcialitť : | 6 271 207 9 |
| Laboratoire(s) titulaire(s) AMM: |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 08/07/2022 | |
| Laboratoire(s) exploitant(s) : |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 08/07/2022 | |
| Code CIP13 | 3400958557699 |
| Code CIP7 | 5855769 |
| Commercialisation | Disponible : OUI depuis le 10/09/2014 |
| Agrťment collectivitťs/date JO | Oui le 01/07/2014 |
| Radiation collectivitťs/date JO | Non |
| Prťsentation rťservťe ŗ l'hŰpital | Oui |
| Dose totale contenue dans l'unitť commune de dispensation (UCD) |
|
| Conditionnement primaire | 1 FLACON(S) de 6 ML contenant 5 ML (1) |
| Matťriau(x) |
|
| Caractťristique(s) du conditionnement primaire |
|
* Nature et contenu de l'emballage extťrieur |
|
| Prťsentation unitaire | OUI |
| Rťfťrence(s) bibliographique(s) | |
|
|
| Conditions de dťlivrance |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 08/07/2022 | |
| Statut de la prťsentation |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 08/07/2022 | |
| 1. Prix en officine ville | |
| Prix de cette prťsentation (CIP)/date JO | non concernť |
| Tarif forfaitaire de responsabilitť/date JO (gťnťriques) | Non concernť |
| 2. Prix ŗ l'hŰpital (Pharmacie ŗ usage intťrieur) | |
| Prix de vente aux ťtablissements de santť par UCD/date JO (rťtrocession - vente au public) | Prix libre |
| Tarif de responsabilitť par UCD (tarification ŗ l'activitť) | 1160,905 euros HT le 01/04/2022 |
| 1. Ville | |
| Taux de remboursement |
|
| 2. HŰpital (Rťtrocession - vente au public) | |
Taux de remboursement/date JO  |
|
| Statut(s) du remboursement |
|
| * Agrement collectivitťs - ArrÍtť du 7 avril 2023 modifiant la liste des mťdicaments agrťťs ŗ l'usage des collectivitťs et divers services publics mentionnťe ŗ l'article L. 5123-2 du code de la santť publique (JO du 26/04/2023) Les seules indications thťrapeutiques ouvrant droit ŗ la prise en charge par l'assurance maladie sont celles qui figurent ŗ l'autorisation de mise sur le marchť ŗ la date de publication du prťsent arrÍtť, ŗ l'exception de l'indication thťrapeutique suivante : . traitement de patients adultes atteints d'un cancer du sein mťtastatique HER2 positif en monothťrapie, chez les patients dťjŗ prť-traitťs par au moins deux protocoles de chimiothťrapie pour leur maladie mťtastatique. Les chimiothťrapies prťcťdentes doivent au moins inclure une anthracycline et un taxane, ŗ moins que ces traitements ne conviennent pas aux patients. Les patients rťpondeurs ŗ l'hormonothťrapie doivent ťgalement Ítre en ťchec ŗ l'hormonothťrapie, ŗ moins que ces traitements ne leur conviennent pas. - ArrÍtť du 25 juin 2014 modifiant la liste des spťcialitťs pharmaceutiques agrťťes ŗ l'usage des collectivitťs et divers services publics Le mťdecin est inscrit sur la liste des mťdicaments agrťťs ŗ l'usage des collectivitťs et divers services publics. Les seules indications thťrapeutiques ouvrant droit ŗ la prise en charge par l'assurance maladie sont, pour ce mťdicament, celles qui figurent ŗ l'autorisation de mise sur le marchť ŗ la date de publication du prťsent arrÍtť. (JO du 01/07/2014) * Prise en charge hors T2A - ArrÍtť du 29 juillet 2016 portant radiation de la liste des spťcialitťs pharmaceutiques prises en charge en sus des prestations d'hospitalisation mentionnťe ŗ l'article L. 162-22-7 du code de la sťcuritť sociale A compter du 1er septembre 2016, les indications considťrťes sont radiťes de la liste des spťcialitťs pharmaceutiques facturables en sus des prestations d'hospitalisation visťe ŗ l' article L. 162-22-7 du code de la sťcuritť sociale : "Ce mťdicament est indiquť dans le traitement de patients adultes atteints d'un cancer du sein mťtastatique HER2 positif : en monothťrapie, chez les patients dťjŗ prť-traitťs par au moins deux protocoles de chimiothťrapie pour leur maladie mťtastatique. Les chimiothťrapies prťcťdentes doivent au moins inclure une anthracycline et un taxane, ŗ moins que ces traitements ne conviennent pas aux patients. Les patients rťpondeurs ŗ l'hormonothťrapie doivent ťgalement Ítre en ťchec ŗ l'hormonothťrapie, ŗ moins que ces traitements ne leur conviennent pas." (JO du 03/08/2016) - ArrÍtť du 4 avril 2005 pris en application de l'article L.162-22-7 du code de la sťcuritť sociale et fixant la liste des spťcialitťs pharmaceutiques prises en charge par l'assurance maladie en sus des prestations d'hospitalisation. - Circulaire DHOS-F-O/DSS-1A/2005/nį119 du 1er mars 2005. - Circulaire DHOS-F2-O/DSS-1A/2004/nį36 du 2 fťvrier 2004. |
|
| SMR spťcifique de cette prťsentation | NON |
| Modalitť(s) de dispensation |
|
* Rťtrocession |
|
| Durťe(s) et condition(s) de conservation |
|
* Durťe de conservation |
|
| Conditions de conservation aprŤs reconstitution, dilution ou ouverture
* Durťe de conservation |
|
| Rťfťrence(s) officielles(s) : Rectificatif AMM europťenne 08/07/2022 | |
CANCER DU SEIN
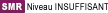
|
|
- Cancer du sein mťtastatique Ce mťdicament est indiquť dans le traitement de patients adultes atteints du cancer du sein mťtastatique HER2 positif :en monothťrapie, chez les patients dťjŗ prť-traitťs par au moins deux protocoles de chimiothťrapie pour leur maladie mťtastatique. Les chimiothťrapies prťcťdentes doivent au moins inclure une anthracycline et un taxane, ŗ moins que ces traitements ne conviennent pas aux patients. Les patients rťpondeurs ŗ l'hormonothťrapie doivent ťgalement Ítre en ťchec ŗ l'hormonothťrapie, ŗ moins que ces traitements ne leur conviennent pas. Ce mťdicament ne doit Ítre utilisť que chez les patients dont les tumeurs prťsentent soit une surexpression de HER2, soit une amplification du gŤne HER2 dťterminťe par une mťthode prťcise et validťe (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU INSUFFISANT 02/03/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 08/07/2022 Guide affection longue durťe (ALD) Patient CANCER DU SEIN - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DU SEIN - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER DU SEIN

|
|
- Cancer du sein mťtastatique Ce mťdicament est indiquť dans le traitement de patients adultes atteints d'un cancer du sein mťtastatique HER2 positif : en association avec le paclitaxel, chez les patients non prť-traitťs par chimiothťrapie pour leur maladie mťtastatique et chez lesquels le traitement par anthracyclines ne peut pas Ítre envisagť. Ce mťdicament ne doit Ítre utilisť que chez les patients dont les tumeurs prťsentent soit une surexpression de HER2, soit une amplification du gŤne HER2 dťterminťe par une mťthode prťcise et validťe (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 02/03/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 08/07/2022 Guide affection longue durťe (ALD) Patient CANCER DU SEIN - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DU SEIN - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER DU SEIN

|
|
- Cancer du sein mťtastatique Ce mťdicament est indiquť dans le traitement de patients adultes atteints d'un cancer du sein mťtastatique HER2 positif :en association avec le docetaxel, chez les patients non prť-traitťs par chimiothťrapie pour leur maladie mťtastatique. Ce mťdicament ne doit Ítre utilisť que chez les patients dont les tumeurs prťsentent soit une surexpression de HER2, soit une amplification du gŤne HER2 dťterminťe par une mťthode prťcise et validťe (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 02/03/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 08/07/2022 Guide affection longue durťe (ALD) Patient CANCER DU SEIN - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DU SEIN - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER DU SEIN

|
|
- Cancer du sein prťcoce Ce mťdicament est indiquť dans le traitement de patients adultes atteints d'un cancer du sein prťcoce HER2 positif : aprŤs chirurgie, chimiothťrapie (nťoadjuvante ou adjuvante) et radiothťrapie (si indiquťe). (Cf. rubrique "Propriťtťs pharmacodynamiques"). Ce mťdicament ne doit Ítre utilisť que chez les patients dont les tumeurs prťsentent une surexpression de HER2, soit une amplification du gŤne HER2 dťterminťe par une mťthode prťcise et validťe (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 25/05/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 08/07/2022 Guide affection longue durťe (ALD) Patient CANCER DU SEIN - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DU SEIN - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER DU SEIN

|
|
- Cancer du sein mťtastatique Ce mťdicament est indiquť dans le traitement de patients adultes atteints d'un cancer du sein mťtastatique HER2 positif : en association ŗ un inhibiteur de l'aromatase, chez les patientes mťnopausťes ayant des rťcepteurs hormonaux positifs, non traitťes prťcťdemment par trastuzumab. Ce mťdicament ne doit Ítre utilisť que chez les patients dont les tumeurs prťsentent soit une surexpression de HER2, soit une amplification du gŤne HER2 dťterminťe par une mťthode prťcise et validťe (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 02/03/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 08/07/2022 Guide affection longue durťe (ALD) Patient CANCER DU SEIN - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DU SEIN - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER DU SEIN

|
|
- Cancer du sein prťcoce Ce mťdicament est indiquť dans le traitement de patients adultes atteints d'un cancer du sein prťcoce HER2 positif : aprŤs une chimiothťrapie adjuvante avec la doxorubicine et le cyclophosphamide, en association avec le paclitaxel ou le docetaxel. Ce mťdicament ne doit Ítre utilisť que chez les patients dont les tumeurs prťsentent une surexpression de HER2, soit une amplification du gŤne HER2 dťterminťe par une mťthode prťcise et validťe (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 25/05/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 08/07/2022 Guide affection longue durťe (ALD) Patient CANCER DU SEIN - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DU SEIN - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER DU SEIN

|
|
- Cancer du sein prťcoce Ce mťdicament est indiquť dans le traitement de patients adultes atteints d'un cancer du sein prťcoce HER2 positif : en association ŗ une chimiothťrapie adjuvante associant le docetaxel et le carboplatine. Ce mťdicament ne doit Ítre utilisť que chez les patients dont les tumeurs prťsentent une surexpression de HER2, soit une amplification du gŤne HER2 dťterminťe par une mťthode prťcise et validťe (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 25/05/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 08/07/2022 Guide affection longue durťe (ALD) Patient CANCER DU SEIN - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DU SEIN - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
CANCER DU SEIN

|
|
- Cancer du sein prťcoce Ce mťdicament est indiquť dans le traitement de patients adultes atteints d'un cancer du sein prťcoce HER2 positif en association ŗ une chimiothťrapie nťoadjuvante, suivie d'un traitement adjuvant avec trastuzumab, chez les patients ayant une maladie localement avancťe (y compris inflammatoire) ou des tumeurs mesurant plus de 2 cm de diamŤtre (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Propriťtťs pharcodynamiques"). Ce mťdicament ne doit Ítre utilisť que chez les patients dont les tumeurs prťsentent une surexpression de HER2, soit une amplification du gŤne HER2 dťterminťe par une mťthode prťcise et validťe (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Propriťtťs pharmacodynamiques"). |
|
| SMR de l'indication | NIVEAU IMPORTANT 25/05/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 08/07/2022 Guide affection longue durťe (ALD) Patient CANCER DU SEIN - GUIDE PATIENT Guide affection longue durťe (ALD) Mťdecin CANCER DU SEIN - GUIDE MEDECIN |
| CIM10 |
|
| Maladie rare | Non |
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
| Dose | 600 MG/ADMINISTRATION |
| Frťquence maximale | 1 /3 SEMAINES |
| Durťe de traitement |
|
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| Un test HER2 doit Ítre obligatoirement effectuť avant le dťbut du traitement (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Propriťtťs pharmacodynamiques"). Le traitement par trastuzumab doit Ítre initiť uniquement par un mťdecin expťrimentť dans l'administration de chimiothťrapie cytotoxique (Cf. rubrique "Mises en garde et prťcautions d'emploi") et doit Ítre administrť uniquement par un professionnel de santť. Il est important de vťrifier les ťtiquettes du produit afin de s'assurer que la formulation correcte (intraveineuse ou sous-cutanťe ŗ dose fixe) est administrťe au patient, conformťment ŗ la prescription. La formulation sous-cutanťe de trastuzumab n'est pas destinťe ŗ l'administration intraveineuse et doit Ítre administrťe uniquement par injection sous-cutanťe. Le passage de la formulation intraveineuse de trastuzumab ŗ la formulation sous cutanťe de trastuzumab et vice versa, avec une administration toutes les trois semaines, a ťtť ťtudiť dans l'ťtude MO22982 (Cf. rubrique "Effets indťsirables"). Afin d'ťviter les erreurs mťdicamenteuses, il est important de vťrifier les ťtiquettes du flacon pour s'assurer que le mťdicament prťparť et administrť est trastuzumab et non un autre produit contenant du trastuzumab (par exemple trastuzumab emtansine ou trastuzumab deruxtecan). * Posologie La dose recommandťe de la formulation sous-cutanťe de trastuzumab est de 600 mg, quel que soit le poids corporel du patient. Aucune dose de charge n'est requise. Cette dose doit Ítre administrťe par voie sous-cutanťe pendant 2 ŗ 5 minutes, toutes les trois semaines. Dans l'ťtude clinique pivot (BO22227), la formulation sous-cutanťe de trastuzumab a ťtť administrťe en situation nťoadjuvante/adjuvante chez des patients atteints d'un cancer du sein prťcoce. La chimiothťrapie prťopťratoire se composait de docťtaxel (75 mg/m2) suivi par FEC (5-fluorouracile, ťpirubicine et cyclophosphamide) ŗ une dose standard. Cf. rubrique "Propriťtťs pharmacodynamiques" pour les posologies de la chimiothťrapie associťe. * Durťe du traitement Les patients atteints d'un cancer du sein mťtastatique doivent Ítre traitťs par trastuzumab jusqu'ŗ progression de la maladie. * Rťduction de dose Aucune rťduction de la dose de trastuzumab n'a ťtť effectuťe lors des ťtudes cliniques. Les patients peuvent poursuivre le traitement au cours des pťriodes de myťlosuppression rťversibles induites par la chimiothťrapie, mais doivent Ítre ťtroitement surveillťs pendant ces pťriodes, en raison des complications neutropťniques. Se rťfťrer au Rťsumť des Caractťristiques du Produit (RCP) du paclitaxel, du docťtaxel ou de l'inhibiteur de l'aromatase pour des informations sur la rťduction ou le report de la dose. Si le pourcentage de fraction d'ťjection ventriculaire gauche (FEVG) diminue de > ou = 10 points par rapport ŗ sa valeur initiale ET qu'il est infťrieur ŗ 50 %, le traitement doit Ítre suspendu et une nouvelle ťvaluation de la FEVG doit Ítre rťalisťe dans un dťlai d'environ 3 semaines. Si la FEVG ne s'est pas amťliorťe ou qu'elle s'est dťtťriorťe ou si une insuffisance cardiaque congestive (ICC) symptomatique s'est dťveloppťe, l'arrÍt du traitement par ce mťdicament doit Ítre sťrieusement envisagť, ŗ moins que le bťnťfice individuel attendu pour le patient ne soit supťrieur aux risques encourus. Ce type de patient doit Ítre adressť ŗ un cardiologue pour ťvaluation et suivi. * Oubli de dose Si le patient ne reÁoit pas une dose programmťe de la formulation sous-cutanťe de trastuzumab, il est recommandť d'administrer la dose de 600 mg suivante (c.-ŗ.-d. la dose oubliťe) dŤs que possible. L'intervalle entre deux administrations consťcutives de la formulation sous-cutanťe de trastuzumab ne doit pas Ítre infťrieur ŗ trois semaines. * Populations particuliŤres Aucune ťtude pharmacocinťtique spťcifique n'a ťtť conduite chez les sujets ‚gťs ou ceux prťsentant une insuffisance hťpatique ou rťnale. L'analyse d'une pharmacocinťtique de population n'a pas montrť que l'‚ge et l'insuffisance rťnale affectaient l'ťlimination du trastuzumab. * Population pťdiatrique Il n'existe pas d'utilisation justifiťe de ce mťdicament dans la population pťdiatrique. |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
| Dose | 600 MG/ADMINISTRATION |
| Frťquence maximale | 1 /3 SEMAINES |
| Durťe de traitement max | 1 AN(S) ADAPTER SELON RAPPORT BENEFICE/RISQUE |
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| Un test HER2 doit Ítre obligatoirement effectuť avant le dťbut du traitement (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Propriťtťs pharmacodynamiques"). Le traitement par trastuzumab doit Ítre initiť uniquement par un mťdecin expťrimentť dans l'administration de chimiothťrapie cytotoxique (Cf. rubrique "Mises en garde et prťcautions d'emploi") et doit Ítre administrť uniquement par un professionnel de santť. Il est important de vťrifier les ťtiquettes du produit afin de s'assurer que la formulation correcte (intraveineuse ou sous-cutanťe ŗ dose fixe) est administrťe au patient, conformťment ŗ la prescription. La formulation sous-cutanťe de trastuzumab n'est pas destinťe ŗ l'administration intraveineuse et doit Ítre administrťe uniquement par injection sous-cutanťe. Le passage de la formulation intraveineuse de trastuzumab ŗ la formulation sous cutanťe de trastuzumab et vice versa, avec une administration toutes les trois semaines, a ťtť ťtudiť dans l'ťtude MO22982 (Cf. rubrique "Effets indťsirables"). Afin d'ťviter les erreurs mťdicamenteuses, il est important de vťrifier les ťtiquettes du flacon pour s'assurer que le mťdicament prťparť et administrť est trastuzumab et non un autre produit contenant du trastuzumab (par exemple trastuzumab emtansine ou trastuzumab deruxtecan). * Posologie La dose recommandťe de la formulation sous-cutanťe de trastuzumab est de 600 mg, quel que soit le poids corporel du patient. Aucune dose de charge n'est requise. Cette dose doit Ítre administrťe par voie sous-cutanťe pendant 2 ŗ 5 minutes, toutes les trois semaines. Dans l'ťtude clinique pivot (BO22227), la formulation sous-cutanťe de trastuzumab a ťtť administrťe en situation nťoadjuvante/adjuvante chez des patients atteints d'un cancer du sein prťcoce. La chimiothťrapie prťopťratoire se composait de docťtaxel (75 mg/m2) suivi par FEC (5-fluorouracile, ťpirubicine et cyclophosphamide) ŗ une dose standard. Cf. rubrique "Propriťtťs pharmacodynamiques" pour les posologies de la chimiothťrapie associťe. * Durťe du traitement Les patients atteints d'un cancer du sein prťcoce doivent Ítre traitťs par trastuzumab pendant une durťe de 1 an ou jusqu'ŗ rechute de la maladie, si elle survient avant la fin de la durťe de 1 an de traitement. L'extension de la durťe du traitement dans le cancer du sein prťcoce audelŗ d'un an n'est pas recommandťe (Cf. rubrique "Propriťtťs pharmacodynamiques"). * Rťduction de dose Aucune rťduction de la dose de trastuzumab n'a ťtť effectuťe lors des ťtudes cliniques. Les patients peuvent poursuivre le traitement au cours des pťriodes de myťlosuppression rťversibles induites par la chimiothťrapie, mais doivent Ítre ťtroitement surveillťs pendant ces pťriodes, en raison des complications neutropťniques. Se rťfťrer au Rťsumť des Caractťristiques du Produit (RCP) du paclitaxel, du docťtaxel ou de l'inhibiteur de l'aromatase pour des informations sur la rťduction ou le report de la dose. Si le pourcentage de fraction d'ťjection ventriculaire gauche (FEVG) diminue de > ou = 10 points par rapport ŗ sa valeur initiale ET qu'il est infťrieur ŗ 50 %, le traitement doit Ítre suspendu et une nouvelle ťvaluation de la FEVG doit Ítre rťalisťe dans un dťlai d'environ 3 semaines. Si la FEVG ne s'est pas amťliorťe ou qu'elle s'est dťtťriorťe ou si une insuffisance cardiaque congestive (ICC) symptomatique s'est dťveloppťe, l'arrÍt du traitement par ce mťdicament doit Ítre sťrieusement envisagť, ŗ moins que le bťnťfice individuel attendu pour le patient ne soit supťrieur aux risques encourus. Ce type de patient doit Ítre adressť ŗ un cardiologue pour ťvaluation et suivi. * Oubli de dose Si le patient ne reÁoit pas une dose programmťe de la formulation sous-cutanťe de trastuzumab, il est recommandť d'administrer la dose de 600 mg suivante (c.-ŗ.-d. la dose oubliťe) dŤs que possible. L'intervalle entre deux administrations consťcutives de la formulation sous-cutanťe de trastuzumab ne doit pas Ítre infťrieur ŗ trois semaines. * Populations particuliŤres Aucune ťtude pharmacocinťtique spťcifique n'a ťtť conduite chez les sujets ‚gťs ou ceux prťsentant une insuffisance hťpatique ou rťnale. L'analyse d'une pharmacocinťtique de population n'a pas montrť que l'‚ge et l'insuffisance rťnale affectaient l'ťlimination du trastuzumab. * Population pťdiatrique Il n'existe pas d'utilisation justifiťe de ce mťdicament dans la population pťdiatrique. |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Modalitť(s) |
|
* Mode d'administration La dose de 600 mg doit Ítre administrťe uniquement par injection sous-cutanťe pendant 2 ŗ 5 minutes toutes les trois semaines. Le site d'injection doit Ítre alternť entre la cuisse gauche et la cuisse droite. Les nouvelles injections doivent Ítre rťalisťes ŗ au moins 2,5 cm de l'ancien site et jamais ŗ des endroits oý la peau est rouge, avec un bleu, sensible ou dure. Pendant le traitement avec la formulation sous-cutanťe de trastuzumab, les autres mťdicaments ŗ administration sous-cutanťe doivent de prťfťrence Ítre injectťs au niveau de sites diffťrents. Les patients doivent Ítre surveillťs pendant 30 minutes aprŤs la premiŤre injection et pendant 15 minutes aprŤs les injections suivantes pour les signes ou symptŰmes de rťactions liťes ŗ l'administration (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Effets indťsirables"). * Oubli de dose Si le patient ne reÁoit pas une dose programmťe de la formulation sous-cutanťe de trastuzumab, il est recommandť d'administrer la dose de 600 mg suivante (c.-ŗ.-d. la dose oubliťe) dŤs que possible. L'intervalle entre deux administrations consťcutives de la formulation sous-cutanťe de trastuzumab ne doit pas Ítre infťrieur ŗ trois semaines. * Si vous arrÍtez d'utiliser ce mťdicament (Cf. Notice) N'arrÍtez pas dĎutiliserce mťdicament avant d'en avoir d'abord parlť avec votre mťdecin. Toutes les doses doivent Ítre prises au bon moment toutes les trois semaines. Cela permettra ŗ votre traitement d'Ítre le plus efficace. Cela peut prendre jusqu'ŗ 7 mois pour que ce mťdicament soit ťliminť de votre corps. Il se peut donc que votre mťdecin continue de vťrifier votre fonction cardiaque, mÍme aprŤs la fin de votre traitement. |
|
| Rťfťrence(s) officielle(s) |
|
| Terrain Nį 1 | HYPERSENSIBILITE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 2 | DYSPNEE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 3 | INSUFFISANCE RESPIRATOIRE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 4 | ADULTE JEUNE (15-17 ANS)
|
| Niveau(x) |
|
Il n'existe pas d'utilisation justifiťe de ce mťdicament dans la population pťdiatrique. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 5 | ENFANT |
| Niveau(x) |
|
Il n'existe pas d'utilisation justifiťe de ce mťdicament dans la population pťdiatrique. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 6 | NOURRISSON |
| Niveau(x) |
|
Il n'existe pas d'utilisation justifiťe de ce mťdicament dans la population pťdiatrique. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 7 | NOUVEAU-NE |
| Niveau(x) |
|
Il n'existe pas d'utilisation justifiťe de ce mťdicament dans la population pťdiatrique. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 8 | INFARCTUS DU MYOCARDE
|
| Niveau(x) |
|
Les patients ayant un antťcťdent d'infarctus du myocarde ont ťtť exclus des ťtudes cliniques pivots avec ce mťdicament dans le cancer du sein prťcoce en situation adjuvante et nťoadjuvante. Par consťquent, le traitement ne peut pas Ítre recommandť chez ces patients. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 9 | ANGOR
|
| Niveau(x) |
|
Les patients ayant un antťcťdent d'angine de poitrine nťcessitant un traitement mťdicamenteux ont ťtť exclus des ťtudes cliniques pivots avec ce mťdicament dans le cancer du sein prťcoce en situation adjuvante et nťoadjuvante. Par consťquent, le traitement ne peut pas Ítre recommandť chez ces patients. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 10 | INSUFFISANCE CARDIAQUE
|
| Niveau(x) |
|
Les patients ayant un antťcťdent ou une ICC existante (II - IV NYHA) ont ťtť exclus des ťtudes cliniques pivots avec ce mťdicament dans le cancer du sein prťcoce en situation adjuvante et nťoadjuvante. Par consťquent, le traitement ne peut pas Ítre recommandť chez ces patients. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 11 | DYSFONCTIONNEMENT VENTRICULAIRE
|
| Niveau(x) |
|
Les patients ayant une FEVG < 55 % ont ťtť exclus des ťtudes cliniques pivots avec ce mťdicament dans le cancer du sein prťcoce en situation adjuvante et nťoadjuvante. Par consťquent, le traitement ne peut pas Ítre recommandť chez ces patients. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 12 | CARDIOMYOPATHIE |
| Niveau(x) |
|
Les patients ayant une autre cardiomyopathie nťcessitant un traitement mťdicamenteux ont ťtť exclus des ťtudes cliniques pivots avec ce mťdicament dans le cancer du sein prťcoce en situation adjuvante et nťoadjuvante. Par consťquent, le traitement ne peut pas Ítre recommandť chez ces patients. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 13 | ARYTHMIE CARDIAQUE
|
| Niveau(x) |
|
Les patients ayant une arythmie cardiaque nťcessitant un traitement mťdicamenteux ont ťtť exclus des ťtudes cliniques pivots avec ce mťdicament dans le cancer du sein prťcoce en situation adjuvante et nťoadjuvante. Par consťquent, le traitement ne peut pas Ítre recommandť chez ces patients. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 14 | VALVULOPATHIE |
| Niveau(x) |
|
Les patients ayant une valvulopathie cardiaque cliniquement significative ont ťtť exclus des ťtudes cliniques pivots avec ce mťdicament dans le cancer du sein prťcoce en situation adjuvante et nťoadjuvante. Par consťquent, le traitement ne peut pas Ítre recommandť chez ces patients. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 15 | HYPERTENSION ARTERIELLE
|
| Niveau(x) |
|
Les patients ayant une hypertension artťrielle mal contrŰlťe (une hypertension contrŰlťe par un traitement mťdicamenteux standard ťtait ťligible) ont ťtť exclus des ťtudes cliniques pivots avec ce mťdicament dans le cancer du sein prťcoce en situation adjuvante et nťoadjuvante. Par consťquent, le traitement ne peut pas Ítre recommandť chez ces patients. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 16 | EPANCHEMENT PERICARDIQUE |
| Niveau(x) |
|
Les patients ayant un ťpanchement pťricardique avec retentissement hťmodynamique ont ťtť exclus des ťtudes cliniques pivots avec ce mťdicament dans le cancer du sein prťcoce en situation adjuvante et nťoadjuvante. Par consťquent, le traitement ne peut pas Ítre recommandť chez ces patients. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 17 | ALLAITEMENT |
| Niveau(x) |
|
La femme ne doit pas allaiter pendant le traitement par ce mťdicament et les 6 mois qui suivent la derniŤre administration. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 18 | GROSSESSE |
| Niveau(x) |
|
L'administration de ce mťdicament doit Ítre ťvitťe pendant la grossesse, hormis dans les cas oý le bťnťfice potentiel pour la mŤre est supťrieur au risque encouru par le foetus. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 19 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
Ce mťdicament ne doit pas Ítre administrť en association aux anthracyclines chez les patients atteints d'un cancer du sein en situation mťtastatique. Ce mťdicament ne doit pas Ítre administrť en association aux anthracyclines en situation adjuvante. Parce que la demi-vie d'ťlimination du trastuzumab est d'environ 28 ŗ 38 jours, le trastuzumab peut persister dans la circulation jusqu'ŗ 27 semaines aprŤs l'arrÍt du traitement avec trastuzumab. Les patients qui reÁoivent des anthracyclines aprŤs l'arrÍt de trastuzumab peuvent prťsenter un risque accru de dysfonctionnement cardiaque. Dans la mesure du possible, les mťdecins doivent ťviter les traitements ŗ base d'anthracyclines jusqu'ŗ 27 semaines aprŤs l'arrÍt de trastuzumab. Si des anthracyclines sont utilisťes, la fonction cardiaque du patient doit Ítre ťtroitement surveillťe. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 20 | HYPERSENSIBILITE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
Commentaires du RCP
- Hypersensibilitť au trastuzumab, aux protťines murines, ŗ la hyaluronidase ou ŗ l'un des autres excipients - Dyspnťe de repos sťvŤre en rapport avec des complications liťes au stade avancť de la maladie ou oxygťnodťpendante. |
|
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 08/07/2022 |
| Terrain Nį 1 | PERSONNEL SOIGNANT |
| Niveau(x) |
|
Comme pour tout cytotoxique, la prťparation et la manipulation de ce produit nťcessitent un ensemble de prťcautions permettant d'assurer la protection du manipulateur et de son environnement, dans les conditions de sťcuritť requises pour le patient. En plus des prťcautions usuelles pour prťserver la stťrilitť des prťparations injectables, il faut : - mettre une blouse ŗ manches longues et poignets serrťs afin d'ťviter toute projection de solution sur la peau, - porter ťgalement un masque chirurgical ŗ usage unique et des lunettes enveloppantes, - mettre des gants ŗ usage unique en PVC, et non en latex, aprŤs lavage aseptique des mains, - prťparer la solution sur un champ de travail, - arrÍter la perfusion, en cas d'injection hors de la veine, - ťliminer tout matťriel ayant servi ŗ la prťparation de la solution (seringues, compresses, champs, flacon) dans un conteneur rťservť ŗ cet effet, - dťtruire les dťchets toxiques, - manipuler les excreta et vomissures avec prťcaution. Ces dispositions peuvent Ítre envisagťes dans le cadre du rťseau cancťrologie (circulaire DGS/DH/98 Nį98/188 du 24 mars 1998) en collaboration avec toute structure adaptťe et remplissant les conditions requises. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 2 | PERSONNEL SOIGNANT FEMININ |
| Niveau(x) |
|
Les femmes enceintes doivent Ítre averties et ťviter la manipulation des cytotoxiques. Ces dispositions peuvent Ítre envisagťes dans le cadre du rťseau cancťrologie (circulaire DGS/DH/98 Nį98/188 du 24 mars 1998) en collaboration avec toute structure adaptťe et remplissant les conditions requises. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 3 | TRAITEMENT ANTERIEUR
|
| Niveau(x) |
|
A ce jour, aucune donnťe d'ťtudes cliniques n'est disponible concernant le re-traitement des patients dťjŗ traitťs par ce mťdicament en situation adjuvante. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 4 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 5 | TRAITEMENT ANTERIEUR
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 6 | INSUFFISANCE CARDIAQUE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 7 | HYPERTENSION ARTERIELLE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 8 | DYSFONCTIONNEMENT VENTRICULAIRE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 9 | PATHOLOGIE CORONARIENNE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 10 | ANGOR |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 11 | INSUFFISANCE CORONARIENNE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 12 | SUJET AGE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 13 | OBESITE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 14 | DYSPNEE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 15 | HYPOTENSION ARTERIELLE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 16 | BRONCHOSPASME |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 17 | TACHYCARDIE VENTRICULAIRE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 18 | TROUBLE OXYGENATION |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 19 | ATTEINTE RESPIRATOIRE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 20 | INSUFFISANCE RESPIRATOIRE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 21 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 22 | RADIOTHERAPIE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 23 | PNEUMOPATHIE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 24 | INSUFFISANCE HEPATIQUE |
| Niveau(x) |
|
Aucune ťtude pharmacocinťtique spťcifique n'a ťtť conduite chez les sujets prťsentant une insuffisance hťpatique. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 25 | INSUFFISANCE RENALE CHRONIQUE |
| Niveau(x) |
|
Aucune ťtude pharmacocinťtique spťcifique n'a ťtť conduite chez les sujets prťsentant une insuffisance rťnale. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 26 | FEMME EN AGE DE PROCREER |
| Niveau(x) |
|
Les femmes en ‚ge de procrťer doivent Ítre informťes de la nťcessitť d'utiliser une contraception efficace pendant le traitement par ce mťdicament et jusqu'ŗ au moins 7 mois aprŤs l'arrÍt du traitement. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 27 | QUEL QUE SOIT LE TERRAIN |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
- Commentaires du RCP :
* TraÁabilitť Afin d'amťliorer la traÁabilitť des mťdicaments biologiques, le nom et le numťro du lot du produit administrť doivent Ítre clairement enregistrťs. Le test HER2 doit Ítre effectuť dans un laboratoire spťcialisť pouvant garantir la validation adťquate des procťdures d'analyses (Cf. rubrique "Propriťtťs pharmacodynamiques"). A ce jour, aucune donnťe d'ťtudes cliniques n'est disponible concernant le retraitement des patients dťjŗ traitťs par trastuzumab en situation adjuvante. * Dysfonctionnement cardiaque - Considťrations gťnťrales Les patients traitťs par trastuzumab prťsentent un risque accru de dťvelopper une ICC (classe II-IV de la New York Heart Association [NYHA]) ou un dysfonctionnement cardiaque asymptomatique. Ces ťvŤnements ont ťtť observťs chez les patients recevanttrastuzumab seul ou en association avec le paclitaxel ou le docťtaxel, en particulier aprŤs l'administration d'une chimiothťrapie contenant une anthracycline (doxorubicine ou ťpirubicine). Ils peuvent Ítre modťrťs ŗ sťvŤres et voire mÍme d'issue fatale (Cf. rubrique "Effets indťsirables"). De plus, une attention particuliŤre doit Ítre portťe aux patients traitťs prťsentant un risque cardiaque augmentť, par exemple une hypertension artťrielle, une maladie coronarienne documentťe, une ICC, une FEVG < 55 %, un ‚ge avancť. Tous les patients susceptibles d'Ítre traitťs par trastuzumab, en particulier ceux dťjŗ exposťs aux anthracyclines et au cyclophosphamide, doivent bťnťficier d'une ťvaluation cardiaque initiale comportant une anamnŤse et un examen clinique, un ťlectrocardiogramme (ECG), un ťchocardiogramme et/ou une scintigraphie cardiaque (MUGA) ou une imagerie par rťsonance magnťtique. La surveillance peut permettre d'identifier les patients dťveloppant un dysfonctionnement cardiaque. Les ťvaluations de la fonction cardiaque rťalisťes ŗ l'initiation du traitement doivent Ítre rťpťtťes tous les 3 mois pendant le traitement et tous les 6 mois aprŤs l'arrÍt du traitement et ce, jusqu'ŗ 24 mois aprŤs la derniŤre administration de trastuzumab. Une ťvaluation attentive du rapport bťnťfice/risque doit Ítre effectuťe avant de dťcider d'un traitement par trastuzumab. Le trastuzumab peut persister dans la circulation jusqu'ŗ 7 mois aprŤs l'arrÍt du traitement avec trastuzumab sur la base d'une analyse pharmacocinťtique de population de l'ensemble des donnťes disponibles (Cf. rubrique "Propriťtťs pharmacodynamiques"). Les patients qui reÁoivent des anthracyclines aprŤs l'arrÍt de trastuzumab peuvent prťsenter un risque accru de dysfonctionnement cardiaque. Dans la mesure du possible, les mťdecins doivent ťviter les traitements ŗ base d'anthracyclines jusqu'ŗ 7 mois aprŤs l'arrÍt de trastuzumab. Si des anthracyclines sont utilisťes, la fonction cardiaque du patient doit Ítre ťtroitement surveillťe. Une ťvaluation cardiologique formelle doit Ítre envisagťe chez les patients prťsentant des troubles cardiovasculaires aprŤs l'ťvaluation cardiaque initiale. Chez tous les patients, la fonction cardiaque doit Ítre surveillťe pendant le traitement (par exemple toutes les 12 semaines). La surveillance peut permettre d'identifier les patients dťveloppant un dysfonctionnement cardiaque. Les patients ayant dťveloppť un dysfonctionnement cardiaque asymptomatique peuvent faire l'objet de contrŰles plus frťquents (par exemple toutes les 6 ŗ 8 semaines). Si les patients montrent une diminution persistante de leur fonction ventriculaire gauche, mais restent asymptomatiques, le mťdecin devra envisager l'interruption du traitement, si aucun bťnťfice clinique du traitement par trastuzumab n'a ťtť observť. Sur le plan de la sťcuritť, l'intťrÍt de la poursuite ou de la rťintroduction du traitement par ce mťdicament chez les patients prťsentant un dysfonctionnement cardiaque n'a pas ťtť ťtudiť de maniŤre prospective. Si le pourcentage de FEVG diminue de > ou = 10 points par rapport ŗ sa valeur initiale ET qu'il est infťrieur ŗ 50 %, le traitement doit Ítre suspendu et une nouvelle ťvaluation de la FEVG doit Ítre rťalisťe dans un dťlai d'environ 3 semaines. Si la FEVG ne s'est pas amťliorťe ou qu'elle s'est dťtťriorťe ou qu'une ICC symptomatique s'est dťveloppťe, l'arrÍt du traitement par ce mťdicament doit Ítre sťrieusement envisagť, ŗ moins que le bťnťfice individuel attendu pour le patient ne soit supťrieur aux risques encourus. Ce type de patient doit Ítre adressť ŗ un cardiologue pour ťvaluation et suivi. Si une insuffisance cardiaque symptomatique se dťveloppe lors du traitement par trastuzumab, elle doit Ítre traitťe avec les mťdicaments habituellement utilisťs pour l'ICC. La plupart des patients ayant dťveloppť une ICC ou un dysfonctionnement cardiaque asymptomatique dans les ťtudes cliniques pivots ont montrť une amťlioration avec un traitement standard de l'ICC comprenant un inhibiteur de l'enzyme de conversion de l'angiotensine (IEC) ou un antagoniste du rťcepteur de l'angiotensine (ARA) et un bÍtabloquant. La majoritť des patients prťsentant des symptŰmes cardiaques et chez lesquels le traitement par trastuzumab s'avťrait cliniquement bťnťfique ont poursuivi leur traitement sans ťvťnements cardiaques cliniques supplťmentaires. * Cancer du sein mťtastatique Ce mťdicament ne doit pas Ítre administrť en association aux anthracyclines chez les patients atteints d'un cancer du sein en situation mťtastatique. Les patients atteints d'un cancer du sein mťtastatique ayant prťcťdemment reÁu des anthracyclines prťsentent ťgalement un risque de cardiotoxicitť avec le traitement par ce mťdicament, bien que ce risque soit plus faible qu'avec une utilisation simultanťe de ce mťdicament et des anthracyclines. * Cancer du sein prťcoce Chez les patients atteints d'un cancer du sein prťcoce, des ťvaluations cardiaques identiques ŗ l'ťvaluation cardiaque initiale doivent Ítre rťpťtťes tous les 3 mois pendant le traitement et tous les 6 mois aprŤs l'arrÍt du traitement et ce, jusqu'ŗ 24 mois aprŤs la derniŤre administration de ce mťdicament. Chez les patients ayant reÁu une chimiothťrapie contenant une anthracycline, une surveillance supplťmentaire est recommandťe et doit Ítre rťalisťe annuellement jusqu'ŗ 5 ans aprŤs la derniŤre administration de ce mťdicament, ou plus longtemps si une diminution durable de la FEVG est observťe. Les patients ayant un antťcťdent d'infarctus du myocarde, d'angine de poitrine nťcessitant un traitement mťdicamenteux, un antťcťdent ou une ICC existante (Classe II Ė IV de la NYHA), une FEVG < 55 %, une autre cardiomyopathie, une arythmie cardiaque nťcessitant un traitement mťdicamenteux, une valvulopathie cardiaque cliniquement significative, une hypertension artťrielle mal contrŰlťe (une hypertension contrŰlťe par un traitement mťdicamenteux standard ťtait ťligible) et un ťpanchement pťricardique avec retentissement hťmodynamique ont ťtť exclus des ťtudes cliniques pivots avec ce mťdicament dans le cancer du sein prťcoce en situation adjuvante et nťoadjuvante. Par consťquent, le traitement ne peut pas Ítre recommandť chez ces patients. * Traitement adjuvant Ce mťdicament ne doit pas Ítre administrť en association aux anthracyclines en situation adjuvante. Chez les patients atteints de cancer du sein en situation adjuvante, une augmentation de l'incidence des ťvŤnements cardiaques symptomatiques et asymptomatiques a ťtť observťe lorsque le trastuzumab ťtait administrť aprŤs une chimiothťrapie contenant une anthracycline comparť ŗ l'administration avec un traitement sans anthracycline associant le docetaxel et le carboplatine. Cette augmentation ťtait plus marquťe lorsque le trastuzumab ťtait administrť en association avec des taxanes plutŰt qu'administrť sťquentiellement ŗ des taxanes. Quel que soit le traitement utilisť, la plupart des ťvŤnements cardiaques symptomatiques sont survenus dans les 18 premiers mois. Dans l'une des trois ťtudes pivotales menťes pour laquelle un suivi mťdian de 5,5 ans ťtait disponible (BCIRG006), une augmentation continue du taux cumulť des ťvŤnements cardiaques symptomatiques ou une diminution de la fraction d'ťjection ventriculaire gauche (FEVG) ont ťtť observťes chez les patients ayant reÁu le trastuzumab en association avec un taxane aprŤs un traitement par une anthracycline et ce, jusqu'ŗ 2,37 % comparť ŗ environ 1 % dans les deux bras comparateurs (anthracycline et cyclophophamide suivis par taxane et le bras taxane, carboplatine et trastuzumab). Les facteurs de risque d'ťvťnement cardiaque identifiťs dans quatre grandes ťtudes cliniques en situation adjuvante incluaient un ‚ge avancť (> 50 ans), une FEVG basse (< 55 %) ŗ l'ťtat initial, avant ou aprŤs l'initiation du traitement avec le paclitaxel, une diminution de la FEVG de 10 ŗ 15 points et l'utilisation antťrieure ou concomitante de mťdicaments antihypertenseurs. Chez les patients recevant Herceptin aprŤs la fin de la chimiothťrapie adjuvante, le risque de dysfonctionnement cardiaque a ťtť associť ŗ une dose cumulative plus ťlevťe d'anthracycline donnťe avant le dťbut du traitement par trastuzumab et ŗ un indice de masse corporelle (IMC) > 25 kg/m2. * Traitement nťoadjuvant-adjuvant Chez les patients atteints d'un cancer du sein prťcoce ťligibles ŗ un traitement nťoadjuvant-adjuvant, trastuzumab doit Ítre administrť en association aux anthracyclines uniquement chez les patients n'ayant pas reÁu de chimiothťrapie et uniquement en association ŗ un traitement par anthracycline ŗ faible dose c.-ŗ.-d. avec des doses cumulťes maximales de doxorubicine de 180 mg/m2 ou d'ťpirubicine de 360 mg/m2. Si les patients ont ťtť traitťs en situation nťoadjuvante avec trastuzumab en association ŗ un traitement complet d'anthracyclines ŗ faible dose, aucune chimiothťrapie cytotoxique supplťmentaire ne doit Ítre administrťe aprŤs la chirurgie. Dans d'autres situations, la dťcision relative ŗ la nťcessitť d'une chimiothťrapie cytotoxique supplťmentaire est dťterminťe en fonction des facteurs individuels. L'expťrience de l'administration du trastuzumab en association ŗ des traitements avec anthracyclineŗ faible dose est actuellement limitťe ŗ deux ťtudes cliniques (MO16432 et BO22227). Dans l'ťtude clinique pivotale MO16432, ce mťdicament a ťtť administrť en association ŗ une chimiothťrapie nťoadjuvante comprenant trois cycles de doxorubicine (dose cumulťe de 180 mg/m2). L'incidence d'un dysfonctionnement cardiaque symptomatique a ťtť de 1,7 % dans le bras de ce mťdicament. Dans l'ťtude clinique pivotale BO22227, ce mťdiacament a ťtť administrť en association ŗ une chimiothťrapie nťoadjuvante qui contenait quatre cycles d'ťpirubicine (dose cumulťe de 300 mg/m2). AprŤs un suivi mťdian dťpassant 70 mois, l'incidence d'insuffisance cardiaque/insuffisance cardiaque congestive ťtait de 0,3 % dans le bras de ce mťdiacament intraveineux et de 0,7 % dans le bras de ce mťdiacament sous-cutanť. Chez les patients de masse corporelle plus faible (< 59 kg, le premier quartile de masse corporelle), la dose fixe utilisťe dans le bras de ce mťdiacament sous-cutanť n'a pas ťtť associťe ŗ un risque augmentť d'ťvŤnements cardiaques ou de diminution significative de la FEVG. L'expťrience clinique est limitťe chez les patients ‚gťs de plus de 65 ans. * Rťactions liťes ŗ l'administration La survenue de rťactions liťes ŗ l'administration est connue avec la formulation sous-cutanťe de trastuzumab. Une prťmťdication peut Ítre utilisťe afin de rťduire le risque d'apparition de rťactions liťes ŗ l'administration. Bien que des rťactions graves liťes ŗ l'administration, incluant une dyspnťe, une hypotension, des r‚les sibilants, un bronchospasme, une tachycardie, une dťsaturation en oxygŤne et une dťtresse respiratoire, n'aient pas ťtť rapportťes dans l'ťtude clinique avec la formulation sous-cutanťe de trastuzumab, la prudence est nťcessaire car celles-ci ont ťtť associťes ŗ la formulation intraveineuse. Les patients doivent Ítre surveillťs pour les rťactions liťes ŗ l'administration pendant 30 minutes aprŤs la premiŤre injection et pendant 15 minutes aprŤs les injections suivantes. Les rťactions liťes ŗ l'administration considťrťes comme ťtant de sťvťritť modťrťe peuvent Ítre traitťes avec un analgťsique/antipyrťtique comme la mťpťridine ou le paracťtamol ou un antihistaminique comme la diphťnhydramine. Des rťactions graves ŗ trastuzumab intraveineux ont pu Ítre traitťes favorablement ŗ l'aide de traitements symptomatiques, tels que l'oxygťnothťrapie, les bÍta-mimťtiques et les corticostťroÔdes. Dans de rares cas, ces rťactions sont allťes en s'aggravant jusqu'ŗ une issue fatale. Les patients ayant une dyspnťe de repos en relation avec un stade avancť de la maladie et des facteurs de co-morbiditť peuvent prťsenter un risque accru de rťaction liťe ŗ l'administration fatale. En consťquence, ces patients ne doivent pas Ítre traitťs par trastuzumab (Cf. rubrique "Contre-indications"). * Evťnements pulmonaires La prudence est nťcessaire avec la formulation sous-cutanťe de trastuzumab car des ťvťnements pulmonaires sťvŤres ont ťtť rapportťs lors de l'utilisation de la formulation intraveineuse aprŤs sa commercialisation (Cf. rubrique "Effets indťsirables"). Ces ťvťnements ont occasionnellement ťtť fatals et peuvent survenir lors d'une rťaction liťe ŗ la perfusion ou de faÁon retardťe. De plus, des cas de pneumopathie interstitielle incluant infiltrats pulmonaires, syndrome de dťtresse respiratoire aiguŽ, pneumonie, pneumopathie, ťpanchement pleural, dťtresse respiratoire, oedŤme aigu du poumon et insuffisance respiratoire ont ťtť rapportťs. Les facteurs de risques des pneumopathies interstitielles comprennent un traitement prťcťdent ou concomitant avec d'autres anticancťreux connus pour y Ítre associťs tels que les taxanes, la gemcitabine, la vinorelbine et la radiothťrapie. Les patients ayant une dyspnťe de repos en relation avec des complications liťes au stade avancť de la maladie et des facteurs de co-morbiditť peuvent prťsenter un risque accru d'ťvťnements pulmonaires. En consťquence, ces patients ne doivent pas Ítre traitťs par trastuzumab (Cf. rubrique "Contre-indications"). La prudence est nťcessaire en cas de pneumopathies, en particulier pour les patients qui ont eu un traitement concomitant avec des taxanes. * Sodium Ce mťdicament contient moins de 1 mmol de sodium (23 mg) par dose, c'est-ŗ-dire qu'il est essentiellement "sans sodium". |
|
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 08/07/2022 |
| Terrain Nį 1 |
|
| Niveau(x) |
|
La prise de certains mťdicaments peut dťclencher une crise de porphyrie aigŁe ou une ťruption cutanťe de bulles. Chez les porteurs de porphyries aigŁe ou cutanťe, la maladie demeure quiescente la plupart du temps. Les symptŰmes ne se manifestent gťnťralement que lorsque plusieurs facteurs interagissent pour abaisser le seuil d'activation. L'‚ge, le sexe, de mÍme que l'activitť enzymatique rťsiduelle, dťterminent la sensibilitť aux agents qui peuvent prťcipiter la survenue des signes cliniques. La vulnťrabilitť du patient ŗ l'action des agents porphyrinogŤnes augmente si certains facteurs entrent en jeu, notamment un ťquilibre calorique nťgatif, une infection en cours, un stress physique ou psychologique, la consommation d'alcool, l'exposition ŗ un solvant organique ou un traitement avec un mťdicament ou des hormones sexuelles potentiellement porphyrinogŤnes. Chez les femmes, la sensibilitť augmente ťgalement durant les pťriodes de bouleversement hormonal, par exemple durant la pťriode prťmenstruelle, au cours du premier mois de grossesse et dans la pťriode prťcťdant ou suivant l'accouchement. Les mťdicaments sont classťs en trois catťgories distinctes selon leur compatibilitť avec les porphyries : ils sont autorisťs, interdits ou non-classťs. Cette classification constitue une forme de conseil qui repose sur une ťvaluation prťcise de l'expťrience clinique internationale, des cas cliniques publiťs, de la liste des mťdicaments publiťe antťrieurement et des considťrations thťoriques. Cependant, la qualitť des comptes-rendus de patients utilisťs dans ces ťvaluations est souvent insatisfaisante. Les ťvidences cliniques disponibles pour la plupart des ťvaluations sont ťgalement insuffisantes. De plus, les modŤles thťoriques sur les mťcanismes d'actions des mťdicaments utilisťes dans les porphyries sont encore incomplets. Le mťdicament de premiŤre intention pour un porteur de porphyrie hťpatique aigŁe est toujours celui classť comme autorisť. En cas de doute, contactez le Centre FranÁais des Porphyries. |
|
| CIM10 |
|
| Terrain Nį 2 |
|
| Niveau(x) |
|
La prise de certains mťdicaments peut dťclencher une crise de porphyrie aigŁe ou une ťruption cutanťe de bulles. Chez les porteurs de porphyries aigŁe ou cutanťe, la maladie demeure quiescente la plupart du temps. Les symptŰmes ne se manifestent gťnťralement que lorsque plusieurs facteurs interagissent pour abaisser le seuil d'activation. L'‚ge, le sexe, de mÍme que l'activitť enzymatique rťsiduelle, dťterminent la sensibilitť aux agents qui peuvent prťcipiter la survenue des signes cliniques. La vulnťrabilitť du patient ŗ l'action des agents porphyrinogŤnes augmente si certains facteurs entrent en jeu, notamment un ťquilibre calorique nťgatif, une infection en cours, un stress physique ou psychologique, la consommation d'alcool, l'exposition ŗ un solvant organique ou un traitement avec un mťdicament ou des hormones sexuelles potentiellement porphyrinogŤnes. Chez les femmes, la sensibilitť augmente ťgalement durant les pťriodes de bouleversement hormonal, par exemple durant la pťriode prťmenstruelle, au cours du premier mois de grossesse et dans la pťriode prťcťdant ou suivant l'accouchement. Les mťdicaments sont classťs en trois catťgories distinctes selon leur compatibilitť avec les porphyries : ils sont autorisťs, interdits ou non-classťs. Cette classification constitue une forme de conseil qui repose sur une ťvaluation prťcise de l'expťrience clinique internationale, des cas cliniques publiťs, de la liste des mťdicaments publiťe antťrieurement et des considťrations thťoriques. Cependant, la qualitť des comptes-rendus de patients utilisťs dans ces ťvaluations est souvent insatisfaisante. Les ťvidences cliniques disponibles pour la plupart des ťvaluations sont ťgalement insuffisantes. De plus, les modŤles thťoriques sur les mťcanismes d'actions des mťdicaments utilisťes dans les porphyries sont encore incomplets. Le mťdicament de premiŤre intention pour un porteur de porphyrie hťpatique aigŁe est toujours celui classť comme autorisť. En cas de doute, contactez le Centre FranÁais des Porphyries. |
|
| CIM10 |
|
| Aucune ťtude spťcifique d'interaction mťdicamenteuse n'a ťtť rťalisťe. Aucune interaction cliniquement significative n'a ťtť observťe entre trastuzumab et les mťdicaments associťs au cours des ťtudes cliniques. * Effet du trastuzumab sur la pharmacocinťtique d'autres agents anticancťreux Les donnťes pharmacocinťtiques des ťtudes BO15935 et M77004 chez des femmes atteintes d'un cancer du sein mťtastatique HER2 positif suggťraient que l'exposition au paclitaxel et ŗ la doxorubicine (ainsi qu'ŗ leurs principaux mťtabolites, le 6-alpha hydroxylpaclitaxel ou POH et le doxorubicinol ou DOL) n'ťtait pas modifiťe en prťsence de trastuzumab (dose de charge de 8 mg/kg ou 4 mg/kg en IV suivie par 6 mg/kg toutes les trois semaines ou 2 mg/kg toutes les semaines en IV, respectivement). Cependant, le trastuzumab peut augmenter l'exposition globale ŗ un mťtabolite de la doxorubicine (7-deoxy-13 dihydro-doxorubicinone ou D7D). L'activitť biologique du D7D et l'impact clinique d'une ťlťvation de ce dernier n'ťtaient pas connus. Les donnťes de l'ťtude JP16003, une ťtude ŗ un seul bras de trastuzumab (dose de charge de 4 mg/kg en IV et 2 mg/kg en IV toutes les semaines) et du docťtaxel (60 mg/m2 en IV) chez des femmes Japonaises atteintes d'un cancer du sein mťtastatique HER2-positif suggťraient que l'administration concomitante de Herceptin n'avait pas d'effet sur la pharmacocinťtique d'une dose unique de docťtaxel. L'ťtude JP19959 ťtait une sous-ťtude de l'ťtude BO18255 (ToGA) rťalisťe chez des patients et des patientes Japonais atteints d'un cancer gastrique avancť afin d'ťtudier la pharmacocinťtique de la capťcitabine et du cisplatine en association ou non ŗ trastuzumab. Les rťsultats de cette petite sous-ťtude suggťraient que l'exposition aux mťtabolites biologiquement actifs de la capťcitabine (par exemple, le 5-FU) n'avait pas ťtť modifiťe par l'utilisation concomitante du cisplatine ou par celle du cisplatine associť ŗ trastuzumab. Cependant, lorsque la capťcitabine ťtait associťe ŗ trastuzumab, des concentrations plus ťlevťes de capťcitabine et une demi-vie allongťe ont ťtť observťes. Les donnťes suggťraient ťgalement que la pharmacocinťtique du cisplatine n'avait pas ťtť affectťe par l'utilisation concomitante de la capťcitabine ou par celle de la capťcitabine associťe ŗ trastuzumab. Les donnťes pharmacocinťtiques issues de l'ťtude H4613g/GO01305 chez les patients atteints d'un cancer HER2 positif mťtastatique ou localement avancť et inopťrable suggťraient que le trastuzumab n'avait pas d'impact sur la pharmacocinťtique du carboplatine. * Effet d'agents anticancťreux sur la pharmacocinťtique du trastuzumab En comparant les concentrations sťriques simulťes du trastuzumab aprŤs une administration en monothťrapie de trastuzumab (dose de charge de 4 mg/kg puis 2 mg/kg toutes les semaines en IV) avec les concentrations sťriques observťes chez des femmes Japonaises atteintes d'un cancer du sein mťtastatique HER2-positif (ťtude JP16003), aucun effet pharmacocinťtique de l'administration concomitante du docťtaxel sur la pharmacocinťtique du trastuzumab n'a ťtť mis en ťvidence. Une comparaison des rťsultats pharmacocinťtiques de deux ťtudes de phase II (BO15935 et M77004) et d'une ťtude de phase III (H0648g) dans lesquelles les patients ťtaient traitťs de faÁon concomitante avec trastuzumab et du paclitaxel avec deux ťtudes de phase II dans lesquelles trastuzumab ťtait administrť en monothťrapie (WO16229 et MO16982), chez des femmes atteintes d'un cancer du sein mťtastatique HER2-positif, montre que les concentrations sťriques rťsiduelles individuelles et moyennes de trastuzumab variaient au sein de chaque ťtude et entre les diffťrentes ťtudes mais qu'il n'y avait pas d'impact clair de l'administration concomitante du paclitaxel sur la pharmacocinťtique du trastuzumab. La comparaison des donnťes de pharmacocinťtique du trastuzumab issues de l'ťtude M77004, dans laquelle des femmes atteintes d'un cancer du sein mťtastatique HER2-positif ťtaient traitťes avec trastuzumab en association au paclitaxel et ŗ la doxorubicine, aux donnťes de pharmacocinťtique du trastuzumab issues d'ťtudes dans lesquelles trastuzumab ťtait administrť en monothťrapie (H0649g) ou en association ŗ une anthracycline plus cyclophosphamide ou paclitaxel (ťtude H0648g), suggťraient que la doxorubicine et le paclitaxel n'avaient pas d'effet sur la pharmacocinťtique du trastuzumab. Les donnťes de pharmacocinťtique issues de l'ťtude H4613g/GO01305 suggťraient que le carboplatine n'avait pas d'impact sur la pharmacocinťtique du trastuzumab. L'administration concomitante de l'anastrozole ne semble pas influencer la pharmacocinťtique du trastuzumab. |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 08/07/2022 | |
| Observations |
|
Effet spťcialitť |
|
| Niveau(x) de risque |
|
Des ťtudes destinťes ŗ ťvaluer les effets de ce mťdicament sur la reproduction ont ťtť menťes chez le singe Cynomolgus en utilisant des doses jusqu'ŗ 25 fois supťrieures ŗ la dose d'entretien hebdomadaire de 2 mg/kg de formulation intraveineuse de ce mťdicament prťconisťe chez l'homme. Ces ťtudes n'ont rťvťlť aucun signe d'altťration de la fertilitť, ni de foetotoxicitť. Il a ťtť observť un passage transplacentaire du trastuzumab durant les pťriodes initiales (du 20e au 50e jour de la gestation) et tardives (du 120e au 150e jour de la gestation) du dťveloppement foetal. On ignore si ce mťdicament peut avoir des effets dťlťtŤres sur la fonction de reproduction. Dans la mesure oý les ťtudes de reproduction menťes chez l'animal ne sont pas toujours prťdictives de la rťponse chez l'homme, l'administration de ce mťdicament doit Ítre ťvitťe pendant la grossesse, hormis dans les cas oý le bťnťfice potentiel pour la mŤre est supťrieur au risque encouru par le foetus. Depuis la commercialisation, des cas d'altťration de la fonction et/ou de la croissance rťnale foetale avec oligohydramnios ont ťtť rapportťs chez des femmes enceintes recevant ce mťdicament. Certains de ces cas ont ťtť associťs ŗ une hypoplasie pulmonaire fatale du foetus. En cas de grossesse durant le traitement, les femmes doivent Ítre informťes de la possibilitť d'atteinte du foetus. Si une femme enceinte est traitťe avec Herceptin ou si la patiente tombe enceinte pendant le traitement par Herceptin ou dans les 7 mois suivant la derniŤre administration de ce mťdicament, une surveillance ťtroite par une ťquipe multidisciplinaire est recommandťe. |
|
| Rťfťrence(s) officielle(s) : | Rectificatif AMM europťenne 08/07/2022 |
| Recommandations |
|
- Femmes en ‚ge de procrťer/Contraception Les femmes en ‚ge de procrťer doivent Ítre informťes de la nťcessitť d'utiliser une contraception efficace pendant le traitement par trastuzumab et jusqu'ŗ au moins 7 mois aprŤs l'arrÍt du traitement (Cf. rubrique "Propriťtťs pharmacocinťtiques" - Fertilitť Aucune donnťe sur la fertilitť n'est disponible. |
|
| Rťfťrence(s) officielle(s) : | Rectificatif AMM europťenne 08/07/2022 |
| Passage dans le lait | Pas d'information |
| Fixation protťique | Pas d'information |
| Rapport concentration lait/plasma maternels | Pas d'information |
| Concentration dans 100 ml de lait maternel | Pas d'information |
| Recommandations |
|
Une ťtude menťe chez des femelles Cynomolgus gravides depuis 120 ŗ 150 jours ŗ des doses 25 fois supťrieures ŗ la dose d'entretien hebdomadaire de 2 mg/kg de formulation intraveineuse de trastuzumab prťconisťe chez l'homme, a dťmontrť que le trastuzumab passe dans le lait maternel postpartum. L'exposition au trastuzumab in utero et la prťsence de trastuzumab dans le sťrum des bťbťs singes n'a ťtť associťe ŗ aucun ťvťnement indťsirable sur leur croissance ou leur dťveloppement entre la naissance et l'‚ge de 1 mois. Chez la femme, le passage du trastuzumab dans le lait maternel n'est pas connu. …tant donnť que, dans l'espŤce humaine, les IgG1 passent dans le lait maternel et que le risque potentiel pour le nourrisson n'est pas connu, la femme ne doit pas allaiter pendant le traitement par le trastuzumab et les 7 mois qui suivent la derniŤre administration. |
|
| Conduites ŗ tenir |
|
| Rťfťrence(s) officielle(s): | Rectificatif AMM europťenne 08/07/2022 |
| Recommandations |
|
Trastuzumab a un effet mineur sur l'aptitude ŗ conduire des vťhicules et ŗ utiliser des machines (Cf. rubrique "Effets indťsirables"). Des vertiges et une somnolence peuvent survenir durant le traitement par ce mťdicament (Cf. rubrique "Effets indťsirables"). Les patients devront Ítre avertis que s'ils prťsentent des symptŰmes liťs ŗ la perfusion (Cf. rubrique "Mises en garde et prťcautions d'emploi"), ils doivent s'abstenir de conduire des vťhicules ou d'utiliser des machines jusqu'ŗ disparition de ces symptŰmes. |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 08/07/2022 | |
La dťclaration des effets indťsirables suspectťs aprŤs autorisation du mťdicament est importante. Elle permet une surveillance continue du rapport bťnťfice/risque du mťdicament. Les professionnels de santť dťclarent tout effet indťsirable suspectť via le systŤme national de dťclaration: Agence nationale de sťcuritť du mťdicament et des produits de santť (Ansm) et rťseau des Centres Rťgionaux de Pharmacovigilance.
Site internet: www.ansm.sante.fr.
- Effets indťsirables paracliniques
| TROUBLES DU SYSTEME IMMUNITAIRE (2 fiches) |
| TROUBLES SYSTEMES SANGUIN ET LYMPHATIQUE |
| TROUBLES HEPATO-BILIAIRES |
| TROUBLES PANCREATIQUES |
| TROUBLES METABOLISME ET NUTRITION |
Page gťnťrťe en 0.5159 seconde(s)

