 |
|
| Voie(s) d'administration : |
|
| Forme(s) pharmaceutique(s) : |
|
Solution injectable en seringue prťremplie (injection). |
| Rťfťrence(s) bibliographique(s) : |
|
Excipient(s) |
|
| Prťcision(s) composition : |
| Une seringue prťremplie de 1 ml contient 100 mg de golimumab (*). (*) Anticorps monoclonal humain de type IgG1kappa produit sur une lignťe cellulaire d'hybridome de souris par la technique de l'ADN recombinant. - Excipient ŗ effet notoire : Chaque seringue prťremplie contient 41 mg de sorbitol par dose de 100 mg. |
Rťfťrence(s) officielle(s) : Rectificatif AMM europťenne 22/03/2021
|
|
|
|
Classe pharmacothťrapeutique : Inhibiteurs du Facteur Nťcrosant des Tumeurs alpha (TNF-alpha), code ATC : L04AB06 * Mťcanisme d'action Golimumab est un anticorps monoclonal humain qui forme des complexes stables ŗ forte affinitť avec les deux formes bioactives transmembranaire et soluble du TNF-alpha humain, ce qui empÍche la liaison du TNF-alpha ŗ ses rťcepteurs. * Effets pharmacodynamiques Il a ťtť montrť que la liaison du TNF humain au golimumab neutralisait l'expression ŗ la surface des cellules, induite par le TNF-alpha, des molťcules d'adhťsion sťlectine E, des molťcules d'adhťrence des cellules vasculaires-1 (VCAM-1) et des molťcules d'adhťsion intercellulaire-1 (ICAM-1) par les cellules endothťliales humaines. In vitro, la sťcrťtion induite par le TNF d'interleukine (IL-6), IL-8 et du facteur de croissance GM-CSF (granulocyte-macrophage colony stimulating factor) par les cellules endothťliales humaines ťtait ťgalement inhibťe par le golimumab. Une amťlioration des taux de protťine C-rťactive (CRP) a ťtť observťe comparativement aux groupes placebo et le traitement par golimumab a permis d'obtenir des rťductions significatives des taux sťriques d'IL-6, d'ICAM-1, de mťtalloprotťinase matricielle-3 (MMP-3) et du facteur de croissance de l'endothťlium vasculaire (VEGF) par rapport au traitement de rťfťrence. De plus, les taux de TNF-alpha ont ťtť rťduits chez les patients atteints de PR et de SA et les taux d'IL-8 ont ťtť rťduits chez les patients atteints de RP. Ces modifications ont ťtť rapportťes lors de la premiŤre ťvaluation (semaine 4) aprŤs l'administration initiale de golimumab et se sont gťnťralement maintenues jusqu'ŗ la semaine 24. * Efficacitť clinique - Polyarthrite rhumatoÔde L'efficacitť de golimumab a ťtť dťmontrťe lors de trois ťtudes multicentriques, randomisťes, en double-aveugle, contrŰlťes versus placebo chez plus de 1 500 patients ‚gťs de > ou = 18 ans et atteints de PR active modťrťe ŗ sťvŤre selon les critŤres de l'American College of Rheumatology (ACR) depuis au moins 3 mois avant la visite de sťlection. Les patients prťsentaient au moins 4 articulations gonflťes et 4 articulations douloureuses. Ce mťdicament ou le placebo ťtaient administrťs par voie sous-cutanťe toutes les 4 semaines. L'ťtude GO-FORWARD a ťvaluť 444 patients atteints de PR active malgrť une dose stable d'au moins 15 mg/semaine de MTX et n'ayant encore jamais ťtť traitťs par un anti-TNF. Les patients ont ťtť randomisťs pour recevoir l'association placebo + MTX, golimumab 50 mg + MTX, golimumab 100 mg + MTX ou golimumab 100 mg + placebo. AprŤs la semaine 24, les patients recevant l'association placebo + MTX sont passťs dans le bras golimumab 50 mg + MTX. A la semaine 52, les patients sont rentrťs dans la phase d'extension en ouvert ŗ long terme. L'ťtude GO-AFTER a ťvaluť 445 patients ayant ťtť prťcťdemment traitťs avec un ou plusieurs anti-TNF, l'adalimumab, l'ťtanercept ou l'infliximab. Les patients randomisťs ont reÁu soit le placebo, golimumab 50 mg ou golimumab 100 mg. Les patients ťtaient autorisťs ŗ poursuivre en association un traitement par DMARD avec le MTX, la sulfasalazine (SSZ), et/ou l'hydroxychloroquine (HCQ) au cours de l'ťtude. Les raisons d'arrÍt des prťcťdents traitements par anti-TNF ťtaient un manque d'efficacitť (58 %), un problŤme de tolťrance (13 %) et/ou des raisons autres que la tolťrance ou l'efficacitť (29 %, principalement pour des raisons financiŤres). L'ťtude GO-BEFORE a ťvaluť 637 patients atteints de PR active, naÔfs de MTX et n'ayant pas ťtť traitťs auparavant par un anti-TNF. Les patients randomisťs ont reÁu soit le placebo + MTX, golimumab 50 mg + MTX, golimumab 100 mg + MTX ou golimumab 100 mg + placebo. ņ la semaine 52, les patients sont rentrťs dans une phase d'extension en ouvert ŗ long terme, ceux qui recevaient du placebo + MTX et qui avaient au moins une articulation douloureuse ou enflťe sont passťs ŗ golimumab 50 mg + MTX. Dans l'ťtude GO-FORWARD, les critŤres (co-)principaux ťtaient le pourcentage de patients ayant une rťponse ŗ l'ACR 20 ŗ la semaine 14 et l'amťlioration du score du Health Assessment Questionnaire (HAQ, Questionnaire de Qualitť de vie) ŗ la semaine 24. Dans l'ťtude GO-AFTER, le critŤre principal ťtait le pourcentage de patients ayant une rťponse ACR 20 ŗ la semaine 14. Dans l'ťtude GO-BEFORE, les critŤres (co-)principaux ťtaient le pourcentage de patients ayant une rťponse ACR 50 ŗ la semaine 24 et l'ťvolution par rapport aux valeurs initiales du score de Sharp modifiť par van der Heijde (vdH-S) ŗ la semaine 52. En plus du/des critŤre(s) principal(aux), d'autres ťvaluations de l'impact du traitement par ce mťdicament sur les signes et symptŰmes de l'arthrite, la rťponse radiographique, la fonction physique et la qualitť de vie liťe ŗ l'ťtat de santť ont ťtť effectuťes. En gťnťral, aucune diffťrence significative d'un point de vue clinique dans les mesures de l'efficacitť n'a ťtť observťe entre les schťmas golimumab 50 mg et 100 mg associťs au MTX, jusqu'ŗ la semaine 104 dans les ťtudes GO-FORWARD ET GO-BEFORE et jusqu'ŗ la semaine 24 dans l'ťtude GO-AFTER. Dans chacune des ťtudes rťalisťes dans la PR, suivant la mťthodologie de l'ťtude, les patients entrťs dans les phases d'extension ŗ long terme ont pu passer de golimumab 50 mg ŗ 100 mg ŗ l'apprťciation de l'investigateur. - Signes et symptŰmes Les rťsultats clťs basťs sur l'ACR pour golimumab 50 mg aux semaines 14, 24 et 52 pour GO-FORWARD, GO-AFTER et GO-BEFORE sont dťcrits ci-dessous. Des rťsultats ont ťtť observťs lors de la premiŤre ťvaluation (semaine 4) aprŤs la premiŤre administration de golimumab. Dans l'ťtude GO-FORWARD, parmi les 89 sujets randomisťs dans le bras golimumab 50 mg + MTX, 48 ťtaient toujours sous ce traitement ŗ la semaine 104. Parmi ces sujets, 40, 33 et 24 patients avaient respectivement une rťponse ACR 20/50/70 ŗ la semaine 104. Parmi les patients restant dans l'ťtude et traitťs par golimumab, des taux de rťponse ACR 20/50/70 similaires ont ťtť observťs de la semaine 104 ŗ la semaine 256. Dans l'ťtude GO-AFTER, le pourcentage de patients ayant une rťponse ACR 20 chez les patients traitťs par golimumab ťtait supťrieur ŗ celui chez les patients sous placebo, quelle que soit la raison invoquťe pour l'arrÍt du traitement du ou des prťcťdents traitements anti-TNF. Rťsultats clťs d'efficacitť obtenus des parties contrŰlťes des ťtudes GO-FORWARD, GO-AFTER et GO-BEFORE. * GO-FORWARD PR active malgrť le MTX -> Placebo + MTX - n (a) : 133 Rťpondeurs, % de patients - ACR 20 . Semaine 14 : 33% . Semaine 24 : 28 % . Semaine 52 : NA - ACR 50 . Semaine 14 : 10% . Semaine 24 : 14% . Semaine 52 : NA - ACR 70 . Semaine 14 : 4% . Semaine 24 : 5% . Semaine 52 : NA -> Golimumab 50 mg + MTX - n (a) : 89 Rťpondeurs, % de patients - ACR 20 . Semaine 14 : 55% (*) . Semaine 24 : 60 % (*) . Semaine 52 : NA - ACR 50 . Semaine 14 : 35% (*) . Semaine 24 : 37% (*) . Semaine 52 : NA - ACR 70 . Semaine 14 : 14% p=0,008 . Semaine 24 : 20 (*)% . Semaine 52 : NA * GO-AFTER PR active, traitťe prťcťdemment par un ou plusieurs anti-TNF GO-BEFORE PR active, naÔve de MTX -> Placebo - n (a) : 150 Rťpondeurs, % de patients - ACR 20 . Semaine 14 : 18% . Semaine 24 : 16 % . Semaine 52 : NA - ACR 50 . Semaine 14 : 7% . Semaine 24 : 4% . Semaine 52 : NA - ACR 70 . Semaine 14 : 2% . Semaine 24 : 2% . Semaine 52 : NA -> Golimumab 50 mg - n (a) : 147 Rťpondeurs, % de patients - ACR 20 . Semaine 14 : 35% (*) . Semaine 24 : 31 % p = 0,02 . Semaine 52 : NA - ACR 50 . Semaine 14 : 15% p = 0,021 . Semaine 24 : 16% (*) . Semaine 52 : NA - ACR 70 . Semaine 14 : 10% p=0,005 . Semaine 24 : 9 % p = 0,009 . Semaine 52 : NA * GO-BEFORE PR active, naÔve de MTX -> Placebo + MTX - n (a) : 160 Rťpondeurs, % de patients - ACR 20 . Semaine 14 : NA . Semaine 24 : 49% . Semaine 52 : 52% - ACR 50 . Semaine 14 : NA . Semaine 24 : 29% . Semaine 52 : 36% - ACR 70 . Semaine 14 : NA . Semaine 24 : 16% . Semaine 52 : 22% -> Golimumab 50 mg + MTX - n (a) : 159 Rťpondeurs, % de patients - ACR 20 . Semaine 14 : NA . Semaine 24 : 62 % . Semaine 52 : 60% - ACR 50 . Semaine 14 : NA . Semaine 24 : 40% . Semaine 52 : 42% - ACR 70 . Semaine 14 : NA . Semaine 24 : 24% . Semaine 52 : 28% (a) n indique le nombre de patients randomisťs ; le nombre rťel de patients ťvaluťs pour chaque critŤre principal peut varier selon le moment. (*) p < ou = 0,001 NA : Non Applicable Dans l'ťtude GO-BEFORE, chez les patients atteints de polyarthrite rhumatoÔde modťrťe ŗ sťvŤre (combinaison des bras golimumab 50 mg et golimumab 100 mg + MTX vs MTX seul), l'ťvaluation principale de l'ACR 50 n'ťtait pas statistiquement significative ŗ la semaine 24 (p=0,053). ņ la semaine 52, dans l'ensemble de la population, le pourcentage de patients du bras golimumab 50 mg + MTX ayant une rťponse ACR ťtait gťnťralement plus ťlevť mais pas significativement diffťrent par rapport au bras MTX seul (Cf. Donnťes ci-dessus). Des analyses supplťmentaires ont ťtť effectuťes dans des sous-populations reprťsentatives de la population indiquťe de patients atteints de PR active, sťvŤre et ťvolutive. Gťnťralement, un effet plus important du bras golimumab 50 mg + MTX versus MTX seul a ťtť dťmontrť dans la population indiquťe comparť ŗ l'ensemble de la population. Dans les ťtudes GO-FORWARD et GO-AFTER, des rťsultats significatifs d'un point de vue clinique et statistique du Disease Activity Scale (DAS) 28 ont ťtť observťs ŗ chaque point d'ťvaluation prťdťfini, ŗ la semaine 14 et ŗ la semaine 24 (p < ou = 0,001). Parmi les patients restant dans le bras de traitement par ce mťdicament dans lequel ils ont ťtť randomisťs ŗ l'inclusion, la rťponse DAS 28 ťtait maintenue jusqu'ŗ la semaine 104. Parmi les patients restant dans l'ťtude et traitťs par golimumab, les rťponses DAS 28 ťtaient similaires de la semaine 104 ŗ la semaine 256. Dans l'ťtude GO-BEFORE, la rťponse clinique majeure, dťfinie par le maintien d'une rťponse ACR 70 pendant 6 mois consťcutifs, a ťtť mesurťe. ņ la semaine 52, 15 % des patients du bras golimumab 50 mg + MTX ont atteint la rťponse clinique majeure versus 7 % des patients du bras placebo + MTX (p=0,018). Parmi les 159 sujets randomisťs dans le bras golimumab 50 mg + MTX, 96 ťtaient toujours traitťs ŗ la semaine 104. Parmi ces derniers, 85, 66 et 53 patients avaient une rťponse ACR 20/50/70 respectivement, ŗ la semaine 104. Parmi les patients restant dans l'ťtude et traitťs par golimumab, des taux de rťponse ACR 20/50/70 similaires ont ťtť observťs de la semaine 104 ŗ la semaine 256. - Rťponse radiographique Dans l'ťtude GO-BEFORE, l'ťvolution par rapport aux valeurs initiales du score vdH-S, score composite des lťsions structurelles qui mesure ŗ la radiographie le nombre et la taille des ťrosions articulaires et le degrť de pincement de l'interligne articulaire des mains/poignets et des pieds, a ťtť utilisť pour ťvaluer le degrť des lťsions structurelles. Les rťsultats clťs de golimumab 50 mg, ŗ la semaine 52, sont prťsentťs ci-dessous. Le nombre de patients sans nouvelle ťrosion ou avec une modification par rapport aux valeurs initiales du score total vdH-S < ou = 0 ťtait significativement plus ťlevť dans le bras golimumab comparť au bras tťmoin (p=0,003). Les effets radiographiques observťs ŗ la semaine 52 ont ťtť maintenus jusqu'ŗ la semaine 104. Parmi les patients restant dans l'ťtude et traitťs par golimumab, les effets radiographiques ont ťtť similaires de la semaine 104 ŗ la semaine 256. * Variations moyennes (DS) radiographiques par rapport aux valeurs initiales du score total vdHS ŗ la semaine 52 dans l'ensemble de la population de l'ťtude GO-BEFORE -> Placebo + MTX - n (a) : 160 - Score total . …tat initial : 19,7 (35,4) . Modification par rapport ŗ l'ťtat initial : 1,4 (4,6) - Score d'ťrosion . …tat initial : 11,3 (18,6) . Modification par rapport ŗ l'ťtat initial : 0,7 (2,8) - Score JSN . …tat initial : 8,4 (17,8) . Modification par rapport ŗ l'ťtat initial : 0,6 (2,3) -> Golimumab 50 mg + MTX - n (a) : 159 - Score total . …tat initial : 18,7 (32,4) . Modification par rapport ŗ l'ťtat initial : 0,7 (5,2) (*) - Score d'ťrosion . …tat initial : 10,8 (17,4) . Modification par rapport ŗ l'ťtat initial : 0,5 (2,1) - Score JSN . …tat initial : 7,9 (16,1) . Modification par rapport ŗ l'ťtat initial : 0,2 (2,0) (**) (a) n indique le nombre de patients randomisťs (*) p=0,015 (**) p =0,044 - Fonction physique et qualitť de vie associťe ŗ l'ťtat de santť La fonction physique et le handicap liť ŗ la maladie ont ťtť ťvaluťs par un critŤre principal distinct basť sur la composante handicap liť ŗ la maladie du questionnaire de qualitť de vie (HAQ -DI) dans les ťtudes GO-FORWARD et GO-AFTER. Lors de ces ťtudes, golimumab a dťmontrť une amťlioration significative d'un point de vue clinique et statistique du score HAQ -DI entre l'inclusion et la semaine 24 comparť aux patients du groupe contrŰle. Parmi les patients restant dans le bras de traitement golimumab dans lequel ils ont ťtť randomisťs ŗ l'inclusion, l'amťlioration du score HAQ -DI ťtait maintenue jusqu'ŗ la semaine 104. Parmi les patients restant dans l'ťtude et traitťs par golimumab, l'amťlioration du score HAQ DI ťtait similaire de la semaine 104 ŗ la semaine 256. Dans l'ťtude GO-FORWARD, des amťliorations significatives d'un point de vue clinique et statistique ont ťtť dťmontrťes ŗ la semaine 24 concernant la qualitť de vie associťe ŗ l'ťtat de santť mesurťe par la composante physique du score SF-36 chez les patients traitťs par golimumab versus placebo. Parmi les patients restant dans le bras de traitement golimumab dans lequel ils ont ťtť randomisťs ŗ l'inclusion, l'amťlioration de la composante physique du score SF-36 ťtait maintenue jusqu'ŗ la semaine 104. Parmi les patients restant dans l'ťtude et traitťs par Simponi, l'amťlioration de la composante physique du score SF-36 ťtait similaire de la semaine 104 ŗ la semaine 256. Dans les ťtudes GO-FORWARD et GO-AFTER, il a ťtť observť une amťlioration statistiquement significative de la fatigue mesurťe par l'indice d'ťvaluation fonctionnelle de la fatigue (FACIT-F, Functional assessment of chronic illness therapy-fatigue). * Rhumatisme psoriasique La tolťrance et l'efficacitť de golimumab ont ťtť ťvaluťes dans une ťtude multicentrique, randomisťe, en double-aveugle, contrŰlťe versus placebo (GO-REVEAL) auprŤs de 405 adultes atteints de RP actif (> ou = 3 articulations gonflťes et > ou = 3 articulations douloureuses) malgrť un traitement anti-inflammatoire non-stťroÔdien (AINS) ou DMARD. Un RP avait ťtť diagnostiquť chez les patients de cette ťtude depuis au moins 6 mois et ceux-ci avaient un psoriasis de degrť au moins lťger. Des patients de chacun des sous-types de rhumatisme psoriasique ont ťtť inclus, y compris l'arthrite polyarticulaire sans nodule rhumatoÔde (43 %), l'arthrite pťriphťrique asymťtrique (30 %), l'arthrite digitale interphalangienne distale - IPD (15 %), la spondylite avec arthrite pťriphťrique (11 %) et l'arthrite mutilante (1 %). Un prťcťdent traitement par anti-TNF n'ťtait pas admis. Golimumab ou le placebo ťtaient administrťs par voie sous-cutanťe toutes les 4 semaines. Les patients ont ťtť assignťs par randomisation au placebo, golimumab 50 mg ou golimumab 100 mg. A partir de la semaine 24, les patients recevant le placebo sont passťs dans le bras golimumab 50 mg. A la semaine 52, les patients sont rentrťs dans la phase d'extension en ouvert ŗ long-terme. Environ quarante-huit pour cent des patients ont continuť ŗ prendre des doses stables de mťthotrexate (< ou = 25 mg/semaine). Les critŤres co-principaux ťtaient le pourcentage de patients ayant une rťponse ACR 20 ŗ la semaine 14 et l'ťvolution par rapport aux valeurs initiales du score total vdH-S modifiť dans le RP ŗ la semaine 24. En gťnťral, aucune diffťrence cliniquement significative dans les rťsultats d'efficacitť n'a ťtť observťe entre les dosages de golimumab 50 mg et 100 mg jusqu'ŗ la semaine 104. Suivant la mťthodologie de l'ťtude, les patients entrťs dans les phases d'extension ŗ long terme ont pu passer de golimumab 50 mg ŗ golimumab 100 mg ŗ l'apprťciation de l'investigateur. - Signes et symptŰmes Les rťsultats clťs pour le dosage de 50 mg aux semaines 14 et 24 sont dťcrits ci-dessous. * Rťsultats clťs d'efficacitť obtenus dans l'ťtude GO-REVEAL ->Placebo - n (a) : 113 Rťpondeurs, % de patients - ACR 20 . Semaine 14 : 9 % . Semaine 24 : 12 % - ACR 50 . Semaine 14 : 2 % . Semaine 24 : 4 % - ACR 70 . Semaine 14 : 1 % . Semaine 24 : 1 % - PASI (b) 75 (c) . Semaine 14 : 3 % . Semaine 24 : 1 % ->Golimumab 50mg (*) - n (a) : 146 Rťpondeurs, % de patients - ACR 20 . Semaine 14 : 51 % . Semaine 24 : 52 % - ACR 50 . Semaine 14 : 30 % . Semaine 24 : 32 % - ACR 70 . Semaine 14 : 12 % . Semaine 24 : 19 % - PASI (b) 75 (c) . Semaine 14 : 40 % . Semaine 24 : 56 % (*) p < 0,05 pour toutes les comparaisons ; (a) n indique le nombre de patients randomisťs ; le nombre rťel de patients ťvaluťs pour chaque critŤre principal peut varier selon le moment. (b) Score PASI (Psoriasis Area and Severity Index) (c) D'aprŤs le sous-groupe de patients avec > ou = 3 % de BSA, 79 patients (69,9 %) dans le groupe placebo et 109 (74,3 %) dans le groupe golimumab 50 mg. Des rťponses ont ťtť observťes lors de la premiŤre ťvaluation (semaine 4) aprŤs la premiŤre administration de golimumab. Des rťponses ACR 20 comparables ŗ la semaine 14 ont ťtť observťes chez des patients atteints d'arthrite polyarticulaire sans nodule rhumatoÔde et d'arthrite pťriphťrique asymťtrique, sous-types de RP. Le nombre de patients atteints d'autres sous-types de RP ťtait trop faible pour permettre une ťvaluation significative. Les rťponses observťes dans les groupes traitťs par golimumab ťtaient comparables chez les patients recevant du MTX de maniŤre concomitante et ceux n'en recevant pas. Parmi les 146 patients randomisťs dans le bras golimumab 50 mg, 70 ťtaient toujours sous traitement ŗ la semaine 104. Parmi ces 70 patients, 64, 46 et 31 patients avaient respectivement une rťponse ACR 20/50/70. Parmi les patients restant dans l'ťtude et traitťs par golimumab, des taux de rťponse ACR 20/50/70 similaires ont ťtť observťs de la semaine 104 ŗ la semaine 256. Des rťponses DAS28 statistiquement significatives ont ťgalement ťtť observťes aux semaines 14 et 24 (p < 0,05). A la semaine 24, des amťliorations des paramŤtres caractťristiques de l'activitť pťriphťrique du rhumatisme psoriasique (telles que le nombre d'articulations gonflťes, nombre d'articulations douloureuses, dactylite et enthťsite) ont ťtť observťes chez les patients traitťs par golimumab. Le traitement par golimumab a permis d'obtenir des amťliorations significatives de la fonction physique ťvaluťe par le HAQ, ainsi que des amťliorations significatives de la qualitť de vie mesurťe par les scores globaux des composantes physiques et mentales du SF-36. Parmi les patients restants dans le bras de traitement golimumab dans lequel ils ont ťtť randomisťs ŗ l'inclusion, les rťponses DAS28 et HAQ ťtaient maintenues jusqu'ŗ la semaine 104. - Rťponse radiographique La destruction articulaire ŗ la fois des mains et des pieds a ťtť ťvaluťe radiographiquement par l'ťvolution par rapport aux valeurs initiales du score vdH-S modifiť dans le RP par addition des articulations digitales interphalangiennes distales de la main (IPD). A la semaine 24, le traitement par golimumab 50 mg a rťduit la vitesse de progression de la destruction articulaire pťriphťrique mesurťe par l'ťvolution par rapport aux valeurs initiales du score total vdH-S modifiť comparť au traitement par placebo (le score moyen + l'ťcart-type ťtait de 0,27 + 1,3 dans le groupe placebo versus -0,16 + 1,3 dans le groupe golimumab ; p = 0,001). Les donnťes radiographiques des 52 semaines ťtaient disponibles pour 126 patients, sur les 146 randomisťs dans le bras golimumab 50 mg, et 77 % indiquaient l'absence de progression par rapport aux valeurs initiales. A la semaine 104, les donnťes radiographiques ťtaient disponibles pour 114 patients, et 77 % indiquaient l'absence de progression par rapport aux valeurs initiales. Parmi les patients restant dans l'ťtude et traitťs par golimumab, les rťponses DAS 28 et HAQ DI ont ťtť similaires de la semaine 104 ŗ la semaine 256. Parmi les patients restant dans l'ťtude et traitťs par golimumab, des taux de patients similaires indiquaient l'absence de progression, par rapport aux valeurs initiales, de la semaine 104 ŗ la semaine 256. * Spondylarthrite axiale -> Spondylarthrite ankylosante La tolťrance et l'efficacitť de golimumab ont ťtť ťvaluťes lors d'une ťtude multicentrique, randomisťe, en double-aveugle, contrŰlťe versus placebo (GO-RAISE) chez 356 patients adultes atteints de spondylarthrite ankylosante active (dťfinie par le score BASDAI (Bath Ankylosing Spondylitis Disease Activity Index [BASDAI] score > ou = 4 et une EVA pour des douleurs dorsales totales > ou = 4, sur une ťchelle de 0 ŗ 10 cm). Les patients inclus dans cette ťtude ťtaient atteints d'une maladie active malgrť un prťcťdent traitement ou un traitement courant par AINS ou DMARD et n'avaient encore jamais ťtť traitťs par anti-TNF. Golimumab ou le placebo ťtaient administrťs par voie sous-cutanťe toutes les 4 semaines. Les patients ťtaient randomisťs pour recevoir soit du placebo, golimumab 50 mg ou golimumab 100 mg et ťtaient autorisťs ŗ poursuivre leur traitement DMARD de faÁon concomitante (MTX, SSZ et/ou HCQ). Le critŤre principal ťtait le pourcentage de patients ayant une rťponse ASAS 20 (Ankylosing Spondylitis Assessment Study Group) ŗ la semaine 14. Les donnťes d'efficacitť contrŰlťes contre placebo ont ťtť recueillies et analysťes jusqu'ŗ la semaine 24. Les rťsultats clťs pour le dosage de 50 mg sont dťcrits ci-dessous. En gťnťral, aucune diffťrence cliniquement significative dans les rťsultats d'efficacitť n'a ťtť observťe entre les dosages de golimumab 50 mg et 100 mg jusqu'ŗ la semaine 24. Suivant la mťthodologie de l'ťtude, les patients entrťs dans les phases d'extension ŗ long terme ont pu passer de golimumab 50 mg ŗ 100 mg ŗ l'apprťciation de l'investigateur. Rťsultats clťs d'efficacitť obtenus lors de l'essai GO-RAISE ->Placebo - n (a) : 78 Rťpondeurs, % de patients - ACR 20 . Semaine 14 : 22 % . Semaine 24 : 23 % - ACR 40 . Semaine 14 : 15 % . Semaine 24 : 15 % - ACR 5/6 . Semaine 14 : 8 % . Semaine 24 : 13 % ->Golimumab 50mg (*) - n (a) : 138 Rťpondeurs, % de patients - ACR 20 . Semaine 14 : 59 % . Semaine 24 : 56 % - ACR 40 . Semaine 14 : 45 % . Semaine 24 : 44 % - ACR 5/6 . Semaine 14 : 50 % . Semaine 24 : 49 % (*) p < ou = 0,001 pour toutes les comparaisons (a) n indique le nombre de patients randomisťs ; le nombre rťel de patients ťvaluťs pour chaque critŤre principal peut varier selon le moment Parmi les patients restant dans l'ťtude et traitťs par golimumab, la proportion de patients avec une rťponse ASAS 20 et ASAS 40 a ťtť similaire de la semaine 24 ŗ la semaine 256. Des rťponses BASDAI 50, 70 et 90 statistiquement significatives (p < ou = 0,017) ont ťgalement ťtť observťes aux semaines 14 et 24. Des amťliorations des mesures clťs de l'activitť de la maladie ont ťtť observťes lors de la premiŤre ťvaluation (semaine 4) aprŤs la premiŤre administration de golimumab et se sont maintenues jusqu'ŗ la semaine 24. Parmi les patients restant dans l'ťtude et traitťs par golimumab, des taux de variation du BASDAI similaires, par rapport ŗ la valeur initiale, ont ťtť observťs de la semaine 24 ŗ la semaine 256. Une efficacitť comparable a ťtť observťe chez les patients, indťpendamment de l'utilisation de DMARD (MTX, sulfasalazine et/ou hydroxychloroquine), de l'antigŤne HLA-B27 ou du taux initial de CRP ťvaluťs par les rťponses ASAS 20 ŗ la semaine 14. Il rťsulte du traitement par golimumab une amťlioration significative de la fonction physique ťvaluťe par les variations du BASFI entre la semaine 0 et les semaines 14 et 24. La qualitť de vie mesurťe selon la composante physique du score SF-36 a ťtť ťgalement amťliorťe significativement aux semaines 14 et 24. Parmi les patients restant dans l'ťtude et traitťs par golimumab, les amťliorations de la fonction physique et de la qualitť de vie ont ťtť similaires de la semaine 24 ŗ la semaine 256. -> Spondylarthrite axiale non radiographique La tolťrance et l'efficacitť de golimumab ont ťtť ťvaluťes lors d'une ťtude multicentrique, randomisťe, en double-aveugle, contrŰlťe versus placebo (GO-AHEAD) chez 197 patients adultes atteints de SpA axiale NR sťvŤre, active (dťfinis comme les patients rťpondant aux critŤres de la classification ASAS pour la spondyloarthrite axiale mais ne rťpondant pas aux critŤres de New York modifiťs pour la SA). Les patients inclus dans cette ťtude avaient une maladie active (dťfinie par un BASDAI > ou = 4 et une Echelle Visuelle Analogique (EVA) pour des douleurs dorsales totales > ou = 4, chaque score ťtant sur une ťchelle de 0 ŗ 10 cm) malgrť un prťcťdent traitement ou un traitement courant par AINS et n'avaient encore jamais ťtť traitťs par des agents biologiques, y compris un anti-TNF. Les patients ťtaient randomisťs pour recevoir soit du placebo soit golimumab 50 mg administrťs par voie sous-cutanťe toutes les 4 semaines. A la semaine 16, les patients sont rentrťs dans une phase en ouvert dans laquelle tous les patients ont reÁu golimumab 50 mg administrťs par voie sous-cutanťe toutes les 4 semaines jusqu'ŗ la semaine 48. Les analyses ont ťtť effectuťes sur la population totale de patients traitťs (N = 197) et sur la population de patients avec des signes objectifs d'inflammation (N = 158, dťfini par une CRP ťlevťe et/ou des signes de sacroiliite ŗ l'IRM ŗ l'inclusion). Les donnťes d'efficacitť contrŰlťes contre placebo ont ťtť recueillies et analysťes jusqu'ŗ la semaine 16. Le critŤre principal ťtait la proportion de patients ayant une rťponse ASAS 20 ŗ la semaine 16. Les rťsultats clťs sont prťsentťs ci-dessous. Rťsultats clťs d'efficacitť obtenus dans l'ťtude GO-AHEAD ŗ la semaine 16 -> Amťliorations des signes et des symptŰmes : Population totale de patients traitťs - n (a) . Placebo : 100 . Golimumab 50 mg : 97 - Rťpondeurs, % de patients . ASAS 20 .. Placebo : 40 % .. Golimumab 50 mg : 71 % (**) . ASAS 40 .. Placebo : 23 % .. Golimumab 50 mg : 57 % (**) . ASAS 5/6 .. Placebo : 23 % .. Golimumab 50 mg : 54 % (**) . Rťmission partielle ASAS .. Placebo : 18 % .. Golimumab 50 mg : 33 % (*) . ASDAS-C (b) < 1,3 .. Placebo : 13 % .. Golimumab 50 mg : 33 % (*) . BASDAI 50 .. Placebo : 30 % .. Golimumab 50 mg : 58 % (**) -> Amťliorations des signes et des symptŰmes : Population de patients avec des signes objectifs d'inflammation - n (a) . Placebo : 80 . Golimumab 50 mg : 78 - Rťpondeurs, % de patients . ASAS 20 .. Placebo : 38 % .. Golimumab 50 mg : 77 % (**) . ASAS 40 .. Placebo : 23 % .. Golimumab 50 mg : 60 % (**) . ASAS 5/6 .. Placebo : 23 % .. Golimumab 50 mg : 63 % (**) . Rťmission partielle ASAS .. Placebo : 19 % .. Golimumab 50 mg : 35 % (*) . ASDAS-C (b) < 1,3 .. Placebo : 16 % .. Golimumab 50 mg : 35 % (*) . BASDAI 50 .. Placebo : 29 % .. Golimumab 50 mg : 59 % (**) -> Inhibition de l'inflammation dans l'articulation sacro-iliaque mesurťe par IRM : Population totale de patients traitťs - n (c) . Placebo : 87 . Golimumab 50 mg : 74 - Changement moyen du score SPARCC (d) dans l'articulation sacroiliaque mesurť par IRM . Placebo : -0,9 . Golimumab 50 mg : -5,3 (**) -> Inhibition de l'inflammation dans l'articulation sacro-iliaque mesurťe par IRM : Population de patients avec des signes objectifs d'inflammation - n (c) . Placebo : 69 . Golimumab 50 mg : 61 - Changement moyen du score SPARCC (d) dans l'articulation sacroiliaque mesurť par IRM . Placebo : -1,2 . Golimumab 50 mg : -6,4 (**) (a) n indique le nombre de patients randomisťs et traitťs (b) Ankylosing Spondylitis Disease Activity Score C-Reactive Protein (Population totale de patients traitťs-Placebo, N = 90; Population totale de patients traitťs-golimumab 50 mg, N = 88; Population de patients avec des signes objectifs d'inflammation-Placebo, N = 71; Population de patients avec des signes objectifs d'inflammation-golimumab 50 mg, N = 71) (c) n indique le nombre de patients ŗ l'inclusion et ŗ la semaine 16 avec des donnťes d'IRM (d) Score SPARCC (Spondyloarthritis Research Consortium of Canada) (**) p < 0,0001 pour les comparaisons golimumab vs placebo (*) p < 0,05 pour les comparaisons golimumab vs placebo Des amťliorations statistiquement significatives des signes et des symptomes sťvŤre de SpA axiale NR ont ťtť dťmontrťes chez les patients traitťs par Simponi 50 mg comparť au placebo, ŗ la semaine 16 (Cf.donnťes ci-dessus). Des amťliorations ont ťtť observťes lors de la premiŤre ťvaluation (semaine 4) aprŤs l'administration initiale de Simponi. Le score SPARCC mesurť par IRM a montrť une rťduction statistiquement significative de l'inflammation des articulations sacro-iliaque ŗ la semaine 16 chez les patients traitťs par golimumab 50 mg par rapport au placebo (Cf. donnťes ci-dessus). La douleur ťvaluťe par EVA pour les douleurs dorsales totales et pour les douleurs dorsales nocturnes, et l'activitť de la maladie mesurťe par l'ASDAS-C ont ťgalement montrť une amťlioration statistiquement significative de l'inclusion jusqu'ŗ la semaine 16 chez les patients traitťs par golimumab 50 mg par rapport au placebo (p < 0,0001). Des amťliorations statistiquement significatives de la mobilitť rachidienne ťvaluťe par le BASMI (Bath Ankylosing Metrology Index) et de la capacitť fonctionnelle ťvaluťe par le BASFI (Bath Ankylosing Functional Index) ont ťtť dťmontrťes chez les patients traitťs par golimumab 50 mg par rapport aux patients traitťs par placebo (p < 0,0001). Les patients traitťs par golimumab ont prťsentť une amťlioration significativement plus importante de la qualitť de vie liťe ŗ l'ťtat de santť ťvaluťe par ASQoL, EQ-5D, et les composantes physiques et mentales du score SF-36, et ont prťsentť une amťlioration significativement plus importante sur la productivitť ťvaluťe par des rťductions plus importantes de la dťtťrioration du travail et de l'activitť ťvaluť par le questionnaire WPAI, par rapport aux patients recevant le placebo. Pour tous les critŤres dťcrits ci-dessus, des rťsultats statistiquement significatifs ont ťgalement ťtť dťmontrťes dans la population de patients avec des signes objectifs d'inflammation ŗ la semaine 16. Dans les deux populations ; population totale de patients traitťs et population de patients avec des signes objectifs d'inflammation, les amťliorations des signes et des symptŰmes, de la mobilitť rachidienne, de la capacitť fonctionnelle, de la qualitť de vie, et de productivitť observťs ŗ la semaine 16 chez les patients traitťs par golimumab 50 mg ont continuť chez ceux restant dans l'ťtude ŗ la semaine 52. * Rectocolite hťmorragique L'efficacitť de golimumab a ťtť ťvaluťe lors de deux ťtudes cliniques randomisťes,en double-aveugle, controlťes versus placebo, rťalisťes chez des patients adultes. L'ťtude d'induction (PURSUIT-Induction) a ťvaluť des patients atteints de rectocolite hťmorragique active, modťrťe ŗ sťvŤre (score Mayo de 6 ŗ 12 ; sous- score endoscopique > ou = 2), qui n'ont pas rťpondu de maniŤre adťquate, ou ont mal tolťrť un traitement conventionnel ou qui sont cortico-dťpendants. Dans la partie de l'ťtude dťdiťe ŗ la confirmation de dose, 761 patients ont ťtť randomisťs pour recevoir soit 400 mg de golimumab SC ŗ la semaine 0 et 200 mg ŗ la semaine 2, soit 200 mg de golimumab SC ŗ la semaine 0 et 100 mg ŗ la semaine 2, ou un placebo SC aux semaines 0 et 2. Des doses stables concomitantes d'aminosalicylťs, de corticoÔdes et/ou d'immunomodulateurs par voie orale ťtaient autorisťes. L'efficacitť de golimumab a ťtť ťvaluťe dans cette ťtude jusqu'ŗ la semaine 6. Les rťsultats de l'ťtude d'entretien (PURSUIT-Maintenance) sont basťs sur l'ťvaluation de 456 patients qui ont obtenu une rťponse clinique aprŤs le traitement d'induction par golimumab. Les patients ont ťtť randomisťs pour recevoir golimumab 50 mg, golimumab 100 mg ou un placebo administrťs par voie sous-cutanťe toutes les 4 semaines. Des doses stables concomitantes d'aminosalicylťs oraux, de corticoÔdes et/ou d' immunomodulateurs ťtaient autorisťes. Les doses de corticoÔdes devaient Ítre diminuťes au dťbut de l'ťtude d'entretien. L'efficacitť de Simponi a ťtť ťvaluťe dans cette ťtude jusqu'ŗ la semaine 54. Les patients ayant terminť l'ťtude d'entretien jusqu'ŗ la semaine 54 ont poursuivi le traitement dans une ťtude d'extension, avec une efficacitť ťvaluťe jusqu'ŗ la semaine 216. L'ťvaluation de l'efficacitť dans l'ťtude d'extension a ťtť basťe sur les modifications dans l'utilisation des corticoÔdes, l'ťvaluation globale de la maladie par le mťdecin (PGA), et l'amťlioration de la qualitť de vie telle que mesurťe par l'IBDQ (questionnaire sur les maladies inflammatoires de l'intestin). Principaux rťsultats d'efficacitť des ťtudes PURSUIT - Induction et PURSUIT - Maintenance -> PURSUIT-Induction - Placebo (N = 251) (Pourcentage de patients) . Patients en rťponse clinique ŗ la semaine 6 (a) : 30 % . Patients en rťmission clinique ŗ la semaine 6 (b) : 6 % . Patients avec une cicatrisation des muqueuses ŗ la semaine 6 (c) : 29 % - Golimumab 200/100 mg (N = 253) (Pourcentage de patients) . Patients en rťponse clinique ŗ la semaine 6 (a) : 51 % (**) . Patients en rťmission clinique ŗ la semaine 6 (b) : 18 % (**) . Patients avec une cicatrisation des muqueuses ŗ la semaine 6 (c) : 42 % (**) -> PURSUIT-Maintenance - Placebo (N = 154) (d) (Pourcentage de patients) . Maintien de la rťponse (patients en rťponse clinique jusqu'ŗ la semaine 54) (e) : 31 % . Rťmission maintenue (patients en rťmission clinique ŗ la semaine 30 et ŗ la semaine 54) (f) : 16 % - Golimumab 50 mg (N = 151) (Pourcentage de patients) . Maintien de la rťponse (patients en rťponse clinique jusqu'ŗ la semaine 54) (e) : 47 % (*) . Rťmission maintenue (patients en rťmission clinique ŗ la semaine 30 et ŗ la semaine 54) (f) : 23 % (g) - Golimumab 100 mg (N = 151) (Pourcentage de patients) . Maintien de la rťponse (patients en rťponse clinique jusqu'ŗ la semaine 54) (e) : 50 % (**) . Rťmission maintenue (patients en rťmission clinique ŗ la semaine 30 et ŗ la semaine 54) (f) : 28 % (*) (N) = nombre de patients (**) p < ou = 0,001 (*) p < ou = 0,01 (a) Dťfinie comme une diminution du score Mayo > ou = 30 % et > ou = 3 points par rapport au score initial, accompagnťe d'une diminution du sous-score de saignement rectal > ou = 1 ou un sous-score de saignement rectal de 0 ou de 1. (b) Dťfinie comme un score Mayo < ou = 2 points, avec aucun sous-score individuel > 1 (c) Dťfinie par un sous-score endoscopique du score Mayo de 0 ou de 1. (d) Induction par golimumab uniquement. (e) L'activitť de la RCH a ťtť ťvaluťe chez les patients par un score Mayo partiel toutes les 4 semaines (la perte de la rťponse a ťtť confirmťe par endoscopie). Par consťquent, un patient ayant maintenu la rťponse jusqu'ŗ la semaine 54 ťtait en rťponse clinique continue lors de chaque ťvaluation. (f) Un patient devait Ítre en rťmission aux semaines 30 et 54 (sans signe d'une diminution de la rťponse ŗ aucun moment jusqu'ŗ la semaine 54) pour obtenir une rťmission durable. (g) Chez les patients pesant moins de 80 kg, la proportion de patients ayant montrť une rťmission clinique ťtait plus importante avec un traitement d'entretien ŗ 50 mg a par rapport ŗ ceux ayant reÁu le placebo. Une cicatrisation maintenue des muqueuses (patients avec une cicatrisation des muqueuses ŗ la semaine 30 et ŗ la semaine 54) a ťtť montrťe chez plus de patients traitťs par golimumab dans le groupe 50 mg (42 %, valeur nominale de p < 0,05) et dans le groupe 100 mg (42 %, p < 0,005) par rapport aux patients du groupe placebo (27 %). Parmi les 54 % de patients (247/456) qui ont reÁu un traitement concomitant par corticoÔdes au dťbut de l'ťtude PURSUIT-Maintenance, la proportion de patients qui ont maintenu une rťponse clinique jusqu'ŗ la semaine 54 et qui ne recevaient plus de traitement concomitant par corticoÔdes ŗ la semaine 54 a ťtť plus importante dans le groupe 50 mg (38 %, 30/78) et dans le groupe 100 mg (30 %, 25/82) par rapport au groupe placebo (21 %, 18/87). La proportion de patients chez qui les corticoÔdes ont ťtť supprimťs ŗ la semaine 54 a ťtť plus importante dans le groupe 50 mg (41 %, 32/78) et dans le groupe 100 mg (33 %, 27/82) par rapport au groupe placebo (22 %, 19/87). Parmi les patients qui sont entrťs dans l'ťtude d'extension, la proportion de sujets restant sans traitement corticoÔde a ťtť gťnťralement maintenue jusqu'ŗ la semaine 216. Les patients qui n'ont pas obtenu de rťponse clinique ŗ la semaine 6 dans les ťtudes PURSUITInduction ont reÁu golimumab 100 mg toutes les 4 semaines dans l'ťtude PURSUIT-Maintenance. ņ la semaine 14, 28 % de ces patients ont obtenu une rťponse dťfinie par un score Mayo partiel (diminution > ou = ŗ 3 points par rapport au dťbut de l'induction). ņ la semaine 54, les rťsultats cliniques observťs chez ces patients ťtaient similaires aux rťsultats cliniques rapportťs pour les patients ayant obtenu une rťponse clinique ŗ la semaine 6. A la semaine 6, golimumab avait amťliorť de maniŤre significative la qualitť de vie mesurťe par la variation par rapport ŗ l'inclusion ŗ l'aide d'un outil de mesure spťcifique ŗ la maladie, l'IBDQ (questionnaire sur les maladies inflammatoires de l'intestin). Parmi les patients ayant reÁu un traitement d'entretien par golimumab, l'amťlioration de la qualitť de vie mesurťe par l'IBDQ a ťtť maintenue jusqu'ŗ la semaine 54. Environ 63 % des patients qui ont reÁu golimumab au dťbut de l'ťtude d'extension (semaine 56), sont restťs traitťs jusqu'ŗ la fin de l'ťtude (derniŤre administration de golimumab ŗ la semaine 212). * Immunogťnicitť Au cours des ťtudes de phase III dans la PR, le RP et la SA jusqu'ŗ la semaine 52, des anticorps anti-golimumab ont ťtť dťtectťs chez 5 % (105/2 062) des patients traitťs par golimumab et, pour ceux testťs, presque tous les anticorps ťtaient neutralisants in vitro. Des taux comparables ont ťtť constatťs pour les indications rhumatologiques. Il rťsulte de l'association du MTX au traitement une proportion moindre de patients prťsentant des anticorps anti-golimumab par rapport aux patients recevant du golimumab sans MTX (environ 3 % [41/1 235] versus 8 % [64/827], respectivement). Dans la SpA axiale NR, les anticorps anti-golimumab ont ťtť dťtectťs chez 7 % (14/193) des patients traitťs par golimumab jusqu'ŗ la semaine 52. Dans les ťtudes de phase II et III dans la RCH jusqu'ŗ la semaine 54, des anticorps anti-golimumab ont ťtť dťtectťs chez 3 % (26/946) des patients traitťs par golimumab. Soixante-huit pour cent (21/31) des patients positif aux anticorps avaient des anticorps neutralisants in vitro. Il rťsulte de l'association avec des immunomodulateurs (azathioprine, 6 mercaptopurine et MTX) une proportion moindre de patients prťsentant des anticorps anti-golimumab par rapport aux patients recevant du golimumab sans immunomodulateurs (1 % [4/308] contre 3 % [22/638], respectivement). Parmi les patients qui ont continuť dans l'ťtude d'extension et qui avaient des ťchantillons ťvaluables jusqu'ŗ la semaine 228, des anticorps anti-golimumab ont ťtť dťtectťs chez 4 % (23/604) des patients traitťs par golimumab. Quatre-vingt-deux pour cent (18/22) des patients positif aux anticorps avaient des anticorps neutralisants in vitro. La prťsence d'anticorps anti-golimumab peut augmenter le risque de rťactions au site d'injection, cependant, le faible nombre de patients positifs aux anticorps anti-golimumab limite la capacitť ŗ tirer des conclusions dťfinitives concernant la relation entre les anticorps anti-golimumab et l'efficacitť clinique ou la tolťrance (Cf. rubrique "Mises en garde et prťcautions d'emploi"). …tant donnť que les analyses d'immunogenicitť sont spťcifiques du produit et du test utilisť, la comparaison des taux d'anticorps avec ceux issus d'autres produits est inappropriťe. * Population pťdiatrique L'Agence europťenne des mťdicaments a diffťrť l'obligation de soumettre les rťsultats d'ťtudes rťalisťes avec ce mťdicament dans un ou plusieurs sous-groupes de la population pťdiatrique dans la rectocolite hťmorragique (Cf. rubrique "Posologie" pour les informations concernant l'usage pťdiatrique). |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 22/03/2021 | |
* Absorption ņ la suite d'une administration unique par voie sous-cutanťe de golimumab ŗ des sujets sains ou des patients atteints de PR, le dťlai mťdian pour atteindre les concentrations sťriques maximum (Tmax) variait de 2 ŗ 6 jours. Une injection sous-cutanťe de 50 mg de golimumab ŗ des sujets sains a permis d'obtenir une concentration sťrique maximum moyenne (Cmax) +/- ťcart-type de 3,1 +/- 1,4 microgrammes/mL. ņ la suite d'une injection unique sous-cutanťe de 100 mg, l'absorption de golimumab ťtait comparable dans la partie haute du bras, l'abdomen et les cuisses, avec une biodisponibilitť absolue moyenne de 51 %. …tant donnť que le golimumab a prťsentť un PK quasi-proportionnel ŗ la dose suite ŗ une administration par voie sous-cutanťe, la biodisponibilitť absolue d'une dose de golimumab 50 mg ou 200 mg devrait Ítre comparable. * Distribution A la suite d'une administration unique intraveineuse, le volume moyen de distribution ťtait 115 +/- 19 mL/kg. * Elimination La clairance systťmique du golimumab ťtait estimťe ŗ 6,9 +/- 2,0 mL/jour/kg. La demi-vie terminale ťtait estimťe ŗ environ 12 +/- 3 jours chez des sujets sains et des valeurs comparables ont ťtť observťes chez des patients atteints de PR, de RP, de SA ou de RCH. Lorsque 50 mg de golimumab est administrť par voie sous-cutanťe ŗ des patients atteints de PR, de RP ou de SA toutes les 4 semaines, les concentrations sťriques atteignent un ťtat d'ťquilibre ŗ la semaine 12. L'association du MTX ŗ 50 mg de golimumab par voie sous-cutanťe toutes les 4 semaines a permis d'obtenir une moyenne des concentrations sťriques rťsiduelles stables (+/- ťcart-type) d'environ 0,6 +/- 0,4 microgrammes/mL chez des patients atteints de PR active malgrť un traitement par MTX, et environ 0,5 +/- 0,4 microgrammes/mL chez des patients atteints de RP actif et environ 0,8 +/- 0,4 microgramems/mL chez des patients atteints de SA. Une moyenne des concentrations sťriques rťsiduelles stables de golimumab chez les patients atteints de SpA axiale NR ťtaient similaires ŗ celles observťes chez les patients avec une SA aprŤs une administration sous-cutanťe de 50 mg de golimumab toutes les 4 semaines. Les patients atteints de PR, de RP ou de SA n'ayant pas reÁu de MTX de maniŤre concomitante ont obtenu des concentrations rťsiduelles stables de golimumab environ 30 % infťrieures ŗ celles des patients ayant reÁu golimumab avec du MTX. Chez un nombre limitť de patients atteints de PR traitťs par golimumab sous-cutanť sur une pťriode de 6 mois, l'utilisation concomitante du MTX a rťduit la clairance apparente du golimumab d'approximativement 36 %. Toutefois, l'analyse pharmacocinťtique de population a rťvťlť que l'utilisation concomitante d'AINS, de corticostťroÔdes oraux ou de sulfasalazine n'a pas influencť la clairance apparente du golimumab. AprŤs l'administration de doses d'induction de 200 mg et 100 mg de golimumab respectivement aux semaines 0 et 2 et de doses d'entretien de 50 mg ou 100 mg de golimumab par voie sous-cutanťe toutes les 4 semaines ŗ des patients atteints de RCH, les concentrations sťriques du golimumab atteignent un ťtat d'ťquilibre approximativement 14 semaines aprŤs le dťbut du traitement. Le traitement par 50 mg ou 100 mg de golimumab par voie sous-cutanťe toutes les 4 semaines pendant la pťriode d'entretien a permis d'obtenir des concentrations sťriques moyennes rťsiduelles stables, respectivement d'environ 0,9 +/- 0,5 microgrammes/mL et 1,8 +- 1,1 microgrammes/mL. Chez les patients atteints de RCH traitťs par 50 mg ou 100 mg de golimumab par voie sous-cutanťe toutes les 4 semaines, l'utilisation concomitante d'immunomodulateurs n'a pas eu d'effet substantiel sur le niveau des concentrations rťsiduelles stables du golimumab. Les patients ayant dťveloppť des anticorps anti-golimumab prťsentaient gťnťralement de faibles concentrations sťriques rťsiduelles stables de golimumab (Cf. rubrique "Propriťtťs pharmacodynamiques"). * Linťaritť Le golimumab a permis d'obtenir des donnťes pharmacocinťtiques quasi-proportionnelles ŗ la dose chez les patients atteints de PR avec des dosages allant de 0,1 ŗ 10,0 mg/kg ŗ la suite d'une dose unique administrťe par voie intraveineuse. AprŤs une dose unique administrťe par voie SC chez des sujets sains, des doses pharmacocinťtiques approximativement proportionnelles ont ťtť observťes avecdes dosages de 50 mg ŗ 400 mg. * Effet du poids sur la pharmacocinťtique Il y avait une tendance ŗ une augmentation de la clairance apparente du golimumab corrťlťe ŗ l'augmentation du poids (Cf. rubrique "Posologie"). |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 22/03/2021 | |
Les donnťes non cliniques issues des ťtudes conventionnelles de pharmacologie de sťcuritť, toxicologie en administration rťpťtťe et des fonctions de reproduction et de dťveloppement n'ont pas rťvťlť de risque particulier pour l'homme. Aucune ťtude sur la mutagťnicitť, la fertilitť chez l'animal ni sur la cancťrogenŤse ŗ long-terme n'a ťtť rťalisťe sur golimumab. Dans une ťtude sur la fertilitť et la fonction reproductive en gťnťral chez la souris, l'utilisation d'un anticorps analogue qui inhibe de maniŤre sťlective l'activitť fonctionnelle du TNFalpha de la souris, le nombre de souris gestantes avait ťtť rťduit. On ne sait pas encore si ce rťsultat ťtait dŻ ŗ des effets sur les m‚les et/ou les femelles. Dans une ťtude de toxicitť pour le dťveloppement menťe sur des souris aprŤs l'administration du mÍme anticorps analogue et chez des singes cynomolgus prenant du golimumab, aucun signe de toxicitť maternelle, embryotoxicitť ou tťratogťnicitť n'a ťtť dťcelť. |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 22/03/2021 | |
Ce mťdicament est d'origine recombinante et ne peut donc pas Ítre prescrit en dťnomination commune.
| Spťcialitť(s) gťnťriques Thťriaque | Type | Prix |
|---|---|---|
| SIMPONI 100MG/1ML SOL INJ SER | ||
| Comparer prix |
| Groupe gťnťrique(s) : Nťant |
| Spťcialitť(s) gťnťrique(s) ansm et date(s) d'application : Nťant |
|
|
|
|
|
|
|
|
|
| SIMPONI (EPAR) 2019 |
| MODIF CONDITION PRESCRIPT/DELIV 2024 | |
| MOLECULES ONEREUSES HAD 2024 | |
| SIMPONI 100MG REMISE A DISPO 2023 | |
| SIMPONI SYNTHESE D'AVIS 2021 | |
| MODIF CONDITION PRESCRIPT/DELIV 2019 | |
| ANTI TNF ALFA ET LYMPHOME 2017 | |
| SIMPONI SYNTHESE D'AVIS 2016 |
|
|
|
|
* Conditions de prescription et de dťlivrance Liste I. Prescription et renouvellement rťservťs aux spťcialistes en hťpato-gastro-entťrologie, rhumatologie et mťdecine interne. |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 22/03/2021 | |
| Code UCD13 : | 3400893987483 |
| Code UCD7 : | 9398748 |
| Code identifiant spťcialitť : | 6 770 042 6 |
| Laboratoire(s) titulaire(s) AMM: |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 22/03/2021 | |
| Laboratoire(s) exploitant(s) : |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 22/03/2021 | |
| Code CIP13 | 3400927568480 |
| Code CIP7 | 2756848 |
| Commercialisation | Disponible : OUI depuis le 25/06/2014 |
| Agrťment collectivitťs/date JO | Oui le 20/06/2014 |
| Radiation collectivitťs/date JO | Non |
| Prťsentation rťservťe ŗ l'hŰpital | Non |
| Dose totale contenue dans l'unitť commune de dispensation (UCD) |
|
| Conditionnement primaire | 1 SERINGUE(S) PREREMPLIE(S) de 1 ML contenant 1 ML (1) |
| Matťriau(x) |
|
| Caractťristique(s) du conditionnement primaire |
|
* Nature et contenu de l'emballage extťrieur |
|
| Prťsentation unitaire | OUI |
| Rťfťrence(s) bibliographique(s) | |
|
|
| Conditions de dťlivrance |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 22/03/2021 | |
| Statut de la prťsentation |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 22/03/2021 | |
| 1. Prix en officine ville | |
| Prix de cette prťsentation (CIP)/date JO | 699,67 euros TTC le 15/07/2022 |
| Tarif forfaitaire de responsabilitť/date JO (gťnťriques) | Non concernť |
| 2. Prix ŗ l'hŰpital (Pharmacie ŗ usage intťrieur) | |
| Prix de vente aux ťtablissements de santť par UCD/date JO (rťtrocession - vente au public) | Non concernť |
| Tarif de responsabilitť par UCD (tarification ŗ l'activitť) | 666,67 euros HT le 01/02/2020 |
| 1. Ville | |
Taux de remboursement/date JO  |
|
| 2. HŰpital (Rťtrocession - vente au public) | |
| Taux de remboursement |
|
* Remboursement |
|
| Statut(s) du remboursement |
|
| * Agrťment aux collectivitťs - ArrÍtť du 6 novembre 2017 modifiant la liste des mťdicaments agrťťs ŗ l'usage des collectivitťs et divers services publics mentionnťe ŗ l'article L. 5123-2 du code de la santť publique (JO du 10/11/2017) L'indication suivante n'est plus prise en charge par l'assurance maladie au titre de la liste des mťdicaments agrťťs ŗ l'usage des collectivitťs et divers services publics prťvue ŗ l'article L. 5123-2 du code de la santť publique : . polyarthrite rhumatoÔde : traitement de la polyarthrite rhumatoÔde sťvŤre, active et ťvolutive de l'adulte non prťcťdemment traitť par le mťthotrexate. * ArrÍtť du 10 mars 2017 modifiant la liste des spťcialitťs pharmaceutiques agrťťes ŗ l'usage des collectivitťs et divers services publics (JO du 14/03/2017) La prise en charge des spťcialitťs ci-dessous est ťtendue ŗ l'indication suivante : - traitement de la spondyloarthrite axiale active non radiographique sťvŤre de l'adulte avec des signes objectifs d'inflammation, se traduisant par un taux ťlevť de protťine C rťactive (CRP) et/ou de signes visibles ŗ l'imagerie par rťsonance magnťtique (IRM), en cas de rťponse inadťquate ou d'intolťrance aux anti-inflammatoires non stťroÔdiens (AINS). * Mťdicament facturable hors GHS - ArrÍtť du 15 janvier 2021 portant radiation de la liste des spťcialitťs pharmaceutiques prises en charge en sus des prestations d'hospitalisation mentionnťe ŗ l'article L. 162-22-7 du code de la sťcuritť sociale (JO du 22/01/2021) : radiation pour l'ensemble des indications - ArrÍtť du 17 janvier 2018 portant radiation de la liste des spťcialitťs pharmaceutiques prises en charge en sus des prestations d'hospitalisation mentionnťe ŗ l'article L. 162-22-7 du code de la sťcuritť sociale (JO du 23/01/2018) A compter du 1er mars 2018, les indications considťrťes des spťcialitťs ci-dessous sont radiťes de la liste des spťcialitťs pharmaceutiques facturables en sus des prestations d'hospitalisation visťe ŗ l'article L. 162-22-7 du code de la sťcuritť sociale. - Traitement de la polyarthrite rhumatoÔde sťvŤre, active et ťvolutive chez les adultes non prťcťdemment traitťs par le mťthotrexate - ArrÍtť du 16 fťvrier 2018 modifiant la liste des spťcialitťs pharmaceutiques prises en charge en sus des prestations d'hospitalisation mentionnťe ŗ l'article L. 162-22-7 du code de la sťcuritť sociale (JO du 20/02/2018) La prise en charge en sus des prestations d'hospitalisation mentionnťe ŗ l'article L. 162-22-7 du code de la sťcuritť sociale est ťtendue ŗ l'indication suivante : . Spondyloarthrite axiale non radiographique (SpA axiale NR) : Traitement de la spondyloarthrite axiale active non radiographique sťvŤre de l'adulte avec des signes objectifs d'inflammation, se traduisant par un taux ťlevť de protťine C rťactive (CRP) et/ou de signes visibles ŗ l'imagerie par rťsonance magnťtique (IRM), en cas de rťponse inadťquate ou d'intolťrance aux anti-inflammatoires non stťroÔdiens (AINS). - ArrÍtť du 16 juin 2014 modifiant la liste des spťcialitťs pharmaceutiques prises en charge en sus des prestations d'hospitalisation mentionnťe ŗ l'article L.162-22-7 du code de la sťcuritť sociale (JO du 20/06/2014) * La prescription doit Ítre effectuťe sur une ordonnance de mťdicament d'exception. Elle doit Ítre conforme aux indications mentionnťes dans la Fiche d'Information Thťrapeutique. |
|
| SMR spťcifique de cette prťsentation | NON |
| Modalitť(s) de dispensation |
|
| Durťe(s) et condition(s) de conservation |
|
* Durťe de conservation |
|
| Rťfťrence(s) officielles(s) : Rectificatif AMM europťenne 22/03/2021 | |
POLYARTHRITE RHUMATOIDE

|
|
Polyarthrite rhumatoÔde (PR) Gomalimumab, en association avec le mťthotrexate (MTX), est indiquť dans : - le traitement de la polyarthrite rhumatoÔde active, modťrťe ŗ sťvŤre chez les adultes, lorsque la rťponse aux traitements de fond antirhumatismaux (DMARD), y compris le MTX, a ťtť inadťquate. Il a ťtť dťmontrť que gomalimumab, en association avec le MTX, ralentit la vitesse de progression de la destruction articulaire, mesurťe par radiographie et amťliore la fonction physique. |
|
| Taux remboursement pour cette indication/date JO | 65 % le 20/06/2014 (Code CIP 2756848) |
| SMR de l'indication | NIVEAU IMPORTANT 06/10/2021 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 22/03/2021 |
| CIM10 |
|
| Maladie rare | Oui - Lien Orphanet : ; Polyarthrite rhumatoÔde ; Polyarthrite juvťnile avec facteur rhumatoÔde |
| Arthrite juvťnile idiopathique - Synonyme(s) Arthrite juvťnile chronique Arthrite juvťnile rhumatoÔde - Maladie(s) incluse(s) Oligo-arthrite juvťnile Polyarthrite avec facteur rhumatoÔde Polyarthrite sans facteur rhumatoÔde Polyarthrite systťmique Rhumatisme psoriasique Spondylarthropathie |
|
POLYARTHRITE RHUMATOIDE
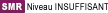
|
|
Polyarthrite rhumatoÔde (PR) Gomalimumab, en association avec le mťthotrexate (MTX), est indiquť dans : - le traitement de la polyarthrite rhumatoÔde active, sťvŤre et ťvolutive chez les adultes non traitťs auparavant par le MTX. Il a ťtť dťmontrť que gomalimumab, en association avec le MTX, ralentit la vitesse de progression de la destruction articulaire, mesurťe par radiographie et amťliore la fonction physique. |
|
| Taux remboursement pour cette indication/date JO | 0 % le 10/11/2017 (Code CIP 2756848) |
| SMR de l'indication | NIVEAU INSUFFISANT 09/11/2016 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 22/03/2021 |
| CIM10 |
|
| Maladie rare | Oui - Lien Orphanet : ; Polyarthrite rhumatoÔde ; Polyarthrite juvťnile avec facteur rhumatoÔde |
| Arthrite juvťnile idiopathique - Synonyme(s) Arthrite juvťnile chronique Arthrite juvťnile rhumatoÔde - Maladie(s) incluse(s) Oligo-arthrite juvťnile Polyarthrite avec facteur rhumatoÔde Polyarthrite sans facteur rhumatoÔde Polyarthrite systťmique Rhumatisme psoriasique Spondylarthropathie |
|
RHUMATISME PSORIASIQUE

|
|
Rhumatisme psoriasique (RP) Gomalimumab, seul ou en association avec le MTX, est indiquť dans le traitement du rhumatisme psoriasique actif et ťvolutif chez les adultes, lorsque la rťponse ŗ un prťcťdent traitement de fond antirhumatismal (DMARD) a ťtť inadťquate. Il a ťtť dťmontrť que gomalimumab ralentit la vitesse de progression de la destruction articulaire pťriphťrique, mesurťe par radiographie chez les patients prťsentant des formes polyarticulaires symťtriques de la maladie (Cf. rubrique "Propriťtťs pharmacodynamiques") et amťliore la fonction physique. |
|
| Taux remboursement pour cette indication/date JO | 65 % le 20/06/2014 (Code CIP 2756848) |
| SMR de l'indication | NIVEAU IMPORTANT 06/10/2021 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 22/03/2021 |
| CIM10 |
|
| Maladie rare | Oui - Lien Orphanet : |
SPONDYLARTHRITE ANKYLOSANTE

|
|
Spondylarthrite ankylosante (SA) Gomalimumab est indiquť dans le traitement de la spondylarthrite ankylosante active sťvŤre chez les adultes qui n'ont pas rťpondu de maniŤre adťquate ŗ un traitement conventionnel. |
|
| Taux remboursement pour cette indication/date JO | 65 % le 20/06/2014 (Code CIP 2756848) |
| SMR de l'indication | NIVEAU IMPORTANT 06/10/2021 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 22/03/2021 |
| CIM10 |
|
| Maladie rare | Oui - Lien Orphanet : Spondylarthrite ankylosante |
| Syndrome de Bechterew | |
RECTOCOLITE HEMORRAGIQUE

|
|
Ce mťdicament est indiquť dans le traitement de la rectocolite hťmorragique active, modťrťe ŗ sťvŤre, chez les patients adultes qui n'ont pas rťpondu de maniŤre adťquate ŗ un traitement conventionnel comprenant les corticoÔdes et la 6-mercaptopurine (6-MP) ou l'azathioprine (AZA), ou chez lesquels ce traitement est mal tolťrť ou contre-indiquť. |
|
| Taux remboursement pour cette indication/date JO | 65 % le 20/06/2014 (Code CIP 2756848) |
| SMR de l'indication | NIVEAU IMPORTANT 19/02/2014 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 22/03/2021 |
| CIM10 |
|
| Maladie rare | Oui - Lien Orphanet : Recto-colite hťmorragique |
SPONDYLARTHRITE AXIALE NON RADIOLOGIQUE

|
|
Ce mťdicament est indiquť dans le traitement de la spondyloarthrite axiale active non radiographique sťvŤre de l'adulte avec des signes objectifs d'inflammation, se traduisant par un taux ťlevť de protťine C rťactive (CRP) et/ou de signes visibles ŗ l'imagerie par rťsonance magnťtique (IRM), en cas de rťponse inadťquate ou d'intolťrance aux anti-inflammatoires non stťroÔdiens (AINS). |
|
| Taux remboursement pour cette indication/date JO | 65 % le 14/03/2017 (Code CIP 2756848) |
| SMR de l'indication | NIVEAU IMPORTANT 06/10/2021 |
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 22/03/2021 |
| CIM10 |
|
| Maladie rare | Non |
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
|
|
| Dose | 50 MG/ADMINISTRATION |
| Frťquence maximale | 1 /MOIS |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| * Posologie Le traitement doit Ítre initiť et supervisť par des mťdecins qualifiťs expťrimentťs dans le diagnostic et le traitement de la polyarthrite rhumatoÔde. Les patients traitťs par ce mťdicament devront recevoir la carte de rappel patient. - Polyarthrite rhumatoÔde Golimumab 50 mg administrť une fois par mois, ŗ la mÍme date chaque mois. Ce mťdicament doit Ítre administrť de maniŤre concomitante avec le MTX. Les donnťes disponibles suggŤrent que la rťponse clinique est habituellement obtenue dans les 12 ŗ 14 semaines de traitement (aprŤs 3 ŗ 4 doses). La poursuite du traitement doit Ítre reconsidťrťe chez les patients pour lesquels aucun bťnťfice thťrapeutique n'a ťtť dťmontrť au cours de cette pťriode. - Patients dont le poids corporel est supťrieur ŗ 100 kg Chez les patients ayant une PR avec un poids corporel de plus de 100 kg qui n'obtiennent pas de rťponse clinique satisfaisante aprŤs 3 ou 4 doses, une augmentation de la dose de golimumab ŗ 100 mg une fois par mois peut Ítre envisagťe, en tenant compte du risque accru de certains effets indťsirables graves survenant avec une dose de 100 mg par rapport ŗ 50 mg (Cf. rubrique "Effets indťsirables"). La poursuite du traitement doit Ítre reconsidťrťe chez les patients pour lesquels aucun bťnťfice thťrapeutique n'a ťtť dťmontrť aprŤs 3 ŗ 4 doses supplťmentaires de 100 mg. - En cas d'oubli d'une prise de ce mťdicament Si un patient oublie une injection de golimumab le jour prťvu, elle doit Ítre effectuťe dŤs que le patient s'en souvient. Les patients doivent recevoir comme instruction de ne pas injecter une double dose pour compenser la dose oubliťe. La dose suivante devra Ítre administrťe d'aprŤs le principe suivant : - si la dose est administrťe avec moins de 2 semaines de retard, le patient devra s'injecter la dose oubliťe et poursuivre le traitement selon le calendrier mensuel initial. - si la dose est administrťe avec plus de 2 semaines de retard, le patient devra s'injecter la dose oubliťe et un nouveau calendrier mensuel devra Ítre ťtabli ŗ partir de la date de cette injection. - Sujets ‚gťs (> ou = 65 ans) Aucun ajustement de dose n'est nťcessaire chez les personnes ‚gťes. - Insuffisance rťnale et hťpatique Ce mťdicament n'a pas ťtť ťtudiť chez cette population de patients. Aucune recommandation de doses ne peut Ítre faite. - Population pťdiatrique La sťcuritť et l'efficacitť de golimumab chez les patients ‚gťs de moins de 18 ans pour tout autre indication que l'AJIp n'ont pas ťtť ťtablies. Golimumab 100 mg n'est pas recommandť chez les enfants ‚gťs de moins de 18 ans. |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
| Dose | 50 MG/ADMINISTRATION |
| Frťquence maximale | 1 /MOIS |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| * Posologie Le traitement doit Ítre initiť et supervisť par des mťdecins qualifiťs expťrimentťs dans le diagnostic et le traitement du rhumatisme psoriasique. Les patients traitťs par ce mťdicament devront recevoir la carte de rappel patient. - Rhumatisme psoriasique Golimumab 50 mg administrť une fois par mois, ŗ la mÍme date chaque mois. Les donnťes disponibles suggŤrent que la rťponse clinique est habituellement obtenue dans les 12 ŗ 14 semaines de traitement (aprŤs 3 ŗ 4 doses). La poursuite du traitement doit Ítre reconsidťrťe chez les patients pour lesquels aucun bťnťfice thťrapeutique n'a ťtť dťmontrť au cours de cette pťriode. - Patients dont le poids corporel est supťrieur ŗ 100 kg Chez les patients ayant un RP avec un poids corporel de plus de 100 kg qui n'obtiennent pas de rťponse clinique satisfaisante aprŤs 3 ou 4 doses, une augmentation de la dose de golimumab ŗ 100 mg une fois par mois peut Ítre envisagťe, en tenant compte du risque accru de certains effets indťsirables graves survenant avec une dose de 100 mg par rapport ŗ 50 mg (Cf. rubrique "Effets indťsirables"). La poursuite du traitement doit Ítre reconsidťrťe chez les patients pour lesquels aucun bťnťfice thťrapeutique n'a ťtť dťmontrť aprŤs 3 ŗ 4 doses supplťmentaires de 100 mg. - En cas d'oubli d'une prise de ce mťdicament Si un patient oublie une injection de golimumab le jour prťvu, elle doit Ítre effectuťe dŤs que le patient s'en souvient. Les patients doivent recevoir comme instruction de ne pas injecter une double dose pour compenser la dose oubliťe. La dose suivante devra Ítre administrťe d'aprŤs le principe suivant : - si la dose est administrťe avec moins de 2 semaines de retard, le patient devra s'injecter la dose oubliťe et poursuivre le traitement selon le calendrier mensuel initial. - si la dose est administrťe avec plus de 2 semaines de retard, le patient devra s'injecter la dose oubliťe et un nouveau calendrier mensuel devra Ítre ťtabli ŗ partir de la date de cette injection. - Sujets ‚gťs (> ou = 65 ans) Aucun ajustement de dose n'est nťcessaire chez les personnes ‚gťes. - Insuffisance rťnale et hťpatique Ce mťdicament n'a pas ťtť ťtudiť chez cette population de patients. Aucune recommandation de doses ne peut Ítre faite. - Population pťdiatrique La sťcuritť et l'efficacitť de golimumab chez les patients ‚gťs de moins de 18 ans pour tout autre indication que l'AJIp n'ont pas ťtť ťtablies. Golimumab 100 mg n'est pas recommandť chez les enfants ‚gťs de moins de 18 ans. |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie USUELLE | |
| Dose | 50 MG/ADMINISTRATION |
| Frťquence maximale | 1 /MOIS |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| * Posologie Le traitement doit Ítre initiť et supervisť par des mťdecins qualifiťs expťrimentťs dans le diagnostic et le traitement de la spondylarthrite ankylosante, de la spondyloarthrite axiale non radiographique. Les patients traitťs par ce mťdicament devront recevoir la carte de rappel patient. - Spondylarthrite ankylosante ou spondyloarthrite axiale non radiographique Golimumab 50 mg administrť une fois par mois, ŗ la mÍme date chaque mois. Les donnťes disponibles suggŤrent que la rťponse clinique est habituellement obtenue dans les 12 ŗ 14 semaines de traitement (aprŤs 3 ŗ 4 doses). La poursuite du traitement doit Ítre reconsidťrťe chez les patients pour lesquels aucun bťnťfice thťrapeutique n'a ťtť dťmontrť au cours de cette pťriode. - Patients dont le poids corporel est supťrieur ŗ 100 kg Chez les patients ayant une SA ou une spA axiale NR avec un poids corporel de plus de 100 kg qui n'obtiennent pas de rťponse clinique satisfaisante aprŤs 3 ou 4 doses, une augmentation de la dose de golimumab ŗ 100 mg une fois par mois peut Ítre envisagťe, en tenant compte du risque accru de certains effets indťsirables graves survenant avec une dose de 100 mg par rapport ŗ 50 mg (Cf. rubrique "Effets indťsirables"). La poursuite du traitement doit Ítre reconsidťrťe chez les patients pour lesquels aucun bťnťfice thťrapeutique n'a ťtť dťmontrť aprŤs 3 ŗ 4 doses supplťmentaires de 100 mg. - En cas d'oubli d'une prise de ce mťdicament Si un patient oublie une injection de golimumab le jour prťvu, elle doit Ítre effectuťe dŤs que le patient s'en souvient. Les patients doivent recevoir comme instruction de ne pas injecter une double dose pour compenser la dose oubliťe. La dose suivante devra Ítre administrťe d'aprŤs le principe suivant : - si la dose est administrťe avec moins de 2 semaines de retard, le patient devra s'injecter la dose oubliťe et poursuivre le traitement selon le calendrier mensuel initial. - si la dose est administrťe avec plus de 2 semaines de retard, le patient devra s'injecter la dose oubliťe et un nouveau calendrier mensuel devra Ítre ťtabli ŗ partir de la date de cette injection. - Sujets ‚gťs (> ou = 65 ans) Aucun ajustement de dose n'est nťcessaire chez les personnes ‚gťes. - Insuffisance rťnale et hťpatique Ce mťdicament n'a pas ťtť ťtudiť chez cette population de patients. Aucune recommandation de doses ne peut Ítre faite. - Population pťdiatrique La sťcuritť et l'efficacitť de golimumab chez les patients ‚gťs de moins de 18 ans pour tout autre indication que l'AJIp n'ont pas ťtť ťtablies. Golimumab 100 mg n'est pas recommandť chez les enfants ‚gťs de moins de 18 ans. |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie INITIALE | |
|
|
| Dose | 200 MG/ADMINISTRATION |
| Frťquence maximale | 1 /JOUR |
| Durťe de traitement max | 1 FOIS LE 1ER JOUR DU TRAITEMENT ADMINISTRER UNE SEULE FOIS |
| Posologie INITIALE | |
|
|
| Dose | 100 MG/ADMINISTRATION |
| Frťquence maximale | 1 /JOUR |
| Durťe de traitement max | 1 FOIS LA 2EME SEMAINE DU TRAITEMENT ADMINISTRER UNE SEULE FOIS |
| Posologie ENTRETIEN | |
|
|
| Dose | 50 MG/ADMINISTRATION |
| Frťquence maximale | 1 /4 SEMAINES |
|
|
| Durťe de traitement |
|
| Posologie ENTRETIEN | |
|
|
| Dose | 100 MG/ADMINISTRATION |
| Frťquence maximale | 1 /4 SEMAINES |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| * Posologie Le traitement doit Ítre initiť et supervisť par des mťdecins qualifiťs expťrimentťs dans le diagnostic et le traitement de la rectocolite hťmorragique. Les patients traitťs par ce mťdicament devront recevoir la carte de rappel patient. - Rectocolite hťmorragique : Patients pesant moins de 80 kg Golimumab est administrť ŗ la dose initiale de 200 mg, suivie de 100 mg ŗ la semaine 2. Les patients qui ont rťpondu de maniŤre adťquate doivent recevoir 50 mg ŗ la semaine 6 puis toutes les 4 semaines par la suite. Les patients qui n'ont pas rťpondu de maniŤre adťquate peuvent continuer de recevoir 100 mgŗ la semaine 6 puis toutes les 4 semaines par la suite (Cf. rubrique "Propriťtťs pharmacodynamiques"). Pendant le traitement d'entretien, les corticoÔdes pourront Ítre progressivement diminuťs conformťment aux recommandations de pratique clinique. Les donnťes disponibles suggŤrent que la rťponse clinique est habituellement obtenue dans les 12 ŗ 14 semaines de traitement (aprŤs 4 doses). La poursuite du traitement doit Ítre reconsidťrťe chez les patients pour lesquels aucun bťnťfice thťrapeutique n'a ťtť dťmontrť au cours de cette pťriode. - En cas d'oubli d'une prise de golimumab Si un patient oublie une injection de golimumab le jour prťvu, elle doit Ítre effectuťe dŤs que le patient s'en souvient. Les patients doivent recevoir comme instruction de ne pas injecter une double dose pour compenser la dose oubliťe. - La dose suivante devra Ítre administrťe d'aprŤs le principe suivant : . si la dose est administrťe avec moins de 2 semaines de retard, le patient devra s'injecter la dose oubliťe et poursuivre le traitement selon le calendrier initial. . si la dose est administrťe avec plus de 2 semaines de retard, le patient devra s'injecter la dose oubliťe et un nouveau calendrier devra Ítre ťtabli ŗ partir de la date de cette injection. - Sujets ‚gťs (> ou = 65 ans) Aucun ajustement de dose n'est nťcessaire chez les personnes ‚gťes. - Insuffisance rťnale et hťpatique Golimumab n'a pas ťtť ťtudiť chez ces populations de patients. Aucune recommandation de doses ne peut Ítre faite. - Population pťdiatrique La sťcuritť et l'efficacitť de golimumab chez les patients ‚gťs de moins de 18 ans pour tout autre indication que l'AJIp n'ont pas ťtť ťtablies. Golimumab 100 mg n'est pas recommandť chez les enfants ‚gťs de moins de 18 ans. |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Terrain(s) physio-pathologique(s) |
|
| Indication(s) |
|
| Posologie INITIALE | |
|
|
| Dose | 200 MG/ADMINISTRATION |
| Frťquence maximale | 1 /JOUR |
| Durťe de traitement max | 1 FOIS LE 1ER JOUR DU TRAITEMENT ADMINISTRER UNE SEULE FOIS |
| Posologie INITIALE | |
|
|
| Dose | 100 MG/ADMINISTRATION |
| Frťquence maximale | 1 /JOUR |
| Durťe de traitement max | 1 FOIS LA 2EME SEMAINE DU TRAITEMENT ADMINISTRER UNE SEULE FOIS |
| Posologie ENTRETIEN | |
| Dose | 100 MG/PRISE |
| Frťquence maximale | 1 /4 SEMAINES |
|
|
| Durťe de traitement |
|
| Adaptation posologique |
|
| Surveillance |
|
| Recommandation(s) |
|
| * Posologie Le traitement doit Ítre initiť et supervisť par des mťdecins qualifiťs expťrimentťs dans le diagnostic et le traitement de la rectocolite hťmorragique. Les patients traitťs par ce mťdicament devront recevoir la carte de rappel patient. - Rectocolite hťmorragique : Patients pesant 80 kg ou plus Golimumab est administrť ŗ la dose initiale de 200 mg, suivie de 100 mg ŗ la semaine 2, puis par la suite 100 mg toutes les 4 semaines (Cf. rubrique "Propriťtťs pharmacodynamiques"). Pendant le traitement d'entretien, les corticoÔdes pourront Ítre progressivement diminuťs conformťment aux recommandations de pratique clinique. Les donnťes disponibles suggŤrent que la rťponse clinique est habituellement obtenue dans les 12 ŗ 14 semaines de traitement (aprŤs 4 doses). La poursuite du traitement doit Ítre reconsidťrťe chez les patients pour lesquels aucun bťnťfice thťrapeutique n'a ťtť dťmontrť au cours de cette pťriode. - En cas d'oubli d'une prise de golimumab Si un patient oublie une injection de golimumab le jour prťvu, elle doit Ítre effectuťe dŤs que le patient s'en souvient. Les patients doivent recevoir comme instruction de ne pas injecter une double dose pour compenser la dose oubliťe. - La dose suivante devra Ítre administrťe d'aprŤs le principe suivant : . si la dose est administrťe avec moins de 2 semaines de retard, le patient devra s'injecter la dose oubliťe et poursuivre le traitement selon le calendrier initial. . si la dose est administrťe avec plus de 2 semaines de retard, le patient devra s'injecter la dose oubliťe et un nouveau calendrier devra Ítre ťtabli ŗ partir de la date de cette injection. - Sujets ‚gťs (> ou = 65 ans) Aucun ajustement de dose n'est nťcessaire chez les personnes ‚gťes. - Insuffisance rťnale et hťpatique Golimumab n'a pas ťtť ťtudiť chez ces populations de patients. Aucune recommandation de doses ne peut Ítre faite. - Population pťdiatrique La sťcuritť et l'efficacitť de golimumab chez les patients ‚gťs de moins de 18 ans pour tout autre indication que l'AJIp n'ont pas ťtť ťtablies. Golimumab 100 mg n'est pas recommandť chez les enfants ‚gťs de moins de 18 ans. |
|
| Rťfťrence(s) officielle(s) |
|
| Voie(s) d'administration |
|
| Modalitť(s) |
|
* Mode d'administration Ce mťdicament est destinť ŗ un usage sous-cutanťe. AprŤs avoir ťtť formťs de maniŤre appropriťe ŗ la technique d'injection sous-cutanťe, les patients peuvent s'injecter eux-mÍmes ce mťdicament si leur mťdecin considŤre que cela est appropriť, avec un suivi mťdical si nťcessaire. Les patients doivent recevoir comme instruction d'injecter la quantitť totale de ce mťdicament selon les instructions complŤtes d'utilisation fournies dans la notice. Si plusieurs injections sont nťcessaires, les injections doivent Ítre administrťes ŗ diffťrents endroits du corps. * INSTRUCTIONS D'ADMINISTRATION (Cf. Notice) Vťrifier le nombre de seringues prťremplies Vťrifier les seringues prťremplies pour s'assurer : - du nombre de seringues prťremplies et de l'exactitude du dosage . Si votre dose est de 50 mg, vous recevrez une seringue prťremplie de 50 mg . Si votre dose est de 100 mg, vous recevrez deux seringues prťremplies de 50 mg et vous devrez vous administrer deux injections. Choisissez deux endroits diffťrents pour ces injections (par exemple, une injection dans la cuisse droite et l'autre injection dans la cuisse gauche) et administrez les injections l'une aprŤs l'autre. . Si votre dose est de 200 mg, vous recevrez quatre seringues prťremplies de 50 mg et vous devrez vous administrer quatre injections. Choisissez des endroits diffťrents pour ces injections et administrez les injections l'une aprŤs l'autre. 1. Choisir le site d'injection Le mťdicament s'injecte gťnťralement sur le devant du milieu des cuisses. . Vous pouvez ťgalement l'injecter en-dessous de l'estomac (abdomen) sous le nombril, sauf dans la zone d'environ 5 cm directement en-dessous du nombril. . N'injectez pas dans des zones oý la peau prťsente un hťmatome ou est sensible, rouge, squameuse, rigide ou au niveau d'une cicatrice ou de vergetures. . Si plusieurs injections sont nťcessaires, les injections doivent Ítre administrťes ŗ diffťrents endroits du corps. 2. Choix du site d'injection pour la personne soignante - Si l'injection est faite par une personne soignante, elle peut ťgalement injecter le produit sur la partie extťrieure du bras. - Encore une fois, tout endroit mentionnť peut Ítre utilisť, quelle que soit votre morphologie. 3. Prťparer le site d'injection - Lavez-vous bien les mains au savon et ŗ l'eau chaude. - Nettoyez le site d'injection avec un tampon imbibť d'alcool. - Laissez sťcher la peau avant d'injecter. Ne pas ťventer ou souffler sur la zone nettoyťe. Ne touchez plus cette zone avant d'effectuer l'injection. Injecter le mťdicament Ne retirez pas le protŤge aiguille avant d'Ítre prÍt ŗ injecter. Le mťdicament doit Ítre injectť dans les 5 minutes suivant le retrait du protŤge aiguille. Ne touchez pas le piston lors du retrait du protŤge aiguille. 1. Retirer le protŤge aiguille - Lorsque vous Ítes prÍt ŗ effectuer l'injection, tenez le corps de la seringue avec une main. - Retirez selon une ligne droite le protŤge aiguille et jetez-le. Ne touchez pas le piston lors du retrait du protŤge aiguille. - Vous pouvez observer une bulle d'air dans la seringue prťremplie ou une goutte de liquide ŗ l'extrťmitť de l'aiguille. La prťsence de la bulle d'air ou goutte de liquide est normale et aucune d'entre elles ne nťcessite d'Ítre retirťe. - Injectez la dose immťdiatement aprŤs avoir retirť le protŤge aiguille. Ne touchez pas l'aiguille ou ťvitez qu'elle n'entre en contact avec une surface. N'utilisez pas la seringue si elle est tombťe alors que le protŤge aiguille ťtait retirť. Si cela se produit, veuillez contacter votre mťdecin ou votre pharmacien. 2. Position de la seringue lors de l'injection - Tenez le corps de la seringue avec une main entre le majeur et l'index et placez le pouce audessus de la tÍte du piston et utilisez l'autre main pour pincer lťgŤrement la surface de la peau que vous avez prťalablement nettoyťe. Maintenez fermement. Ne tirez pas sur le piston. 3. Injecter le mťdicament - Rťalisez un angle d'environ 45į entre l'aiguille et la peau pincťe. En un seul mouvement rapide, insťrez l'aiguille dans la peau autant que possible. - Injectez la totalitť du mťdicament en enfonÁant le piston jusqu'ŗ ce que la tÍte du piston se trouve entiŤrement entre les ailettes de protection de l'aiguille. - Lorsque le piston est poussť aussi loin que possible, maintenez appuyť votre pouce sur la tÍte du piston, retirez l'aiguille et rel‚chez la peau. - Retirez doucement votre pouce de la tÍte du piston pour permettre ŗ la seringue vide de se dťplacer jusqu'ŗ ce que la totalitť de l'aiguille rentre dans le protŤge aiguille. * INSTRUCTIONS D'ADMINISTRATION (Cf. Notice) Vťrifier le nombre de stylos prťremplis Vťrifier les stylos prťremplis pour s'assurer : - du nombre de stylos prťremplis et de l'exactitude du dosage . Si votre dose est de 50 mg, vous recevrez un stylo prťrempli de 50 mg . Si votre dose est de 100 mg, vous recevrez deux stylos prťremplis de 50 mg et vous devrez vous administrer deux injections. Choisissez deux endroits diffťrents pour ces injections (par exemple, une injection dans la cuisse droite et l'autre injection dans la cuisse gauche) et administrez les injections l'une aprŤs l'autre. . Si votre dose est de 200 mg, vous recevrez quatre stylos prťremplis de 50 mg et vous devrez vous administrer quatre injections. Choisissez des endroits diffťrents pour ces injections et administrez les injections l'une aprŤs l'autre. Choisir et prťparer le site d'injection 1. Choisir le site d'injection . Le mťdicament s'injecte gťnťralement sur le devant du milieu des cuisses. . Vous pouvez ťgalement l'injecter au niveau de l'estomac (abdomen) sous le nombril, sauf dans la zone d'environ 5 cm directement en-dessous du nombril. . N'injectez pas dans des zones oý la peau prťsente un hťmatome ou est sensible, rouge, squameuse, rigide ou au niveau d'une cicatrice ou de vergetures. . Si plusieurs injections sont nťcessaires, les injections doivent Ítre administrťes ŗ diffťrents endroits du corps. 2. Choix du site d'injection pour la personne soignante . Si l'injection est faite par une personne soignante, elle peut ťgalement injecter le produit sur la partie extťrieure du bras. . Encore une fois, tout endroit mentionnť peut Ítre utilisť, quel que soit votre morphologie. 3. Prťparer le site d'injection . Lavez-vous bien les mains au savon et ŗ l'eau chaude. . Nettoyez le site d'injection avec un tampon imbibť d'alcool. . Laissez sťcher la peau avant d'injecter. Ne pas ťventer ou souffler sur la zone nettoyťe. . Ne touchez plus cette zone avant d'effectuer l'injection. - Injecter le mťdicament Ne retirez pas le protŤge aiguille avant d'Ítre prÍt ŗ injecter. Le mťdicament doit Ítre injectť dans les 5 minutes suivant le retrait du protŤge aiguille. 1. Retirer le protŤge aiguille . Lorsque vous Ítes prÍt ŗ effectuer l'injection, tordez lťgŤrement le protŤge aiguille pour briser le cachet de sťcuritť. . Retirez le protŤge aiguille et jetez-le. Ne remettez pas le protŤge aiguille en place car cela peut endommager l'aiguille dans le stylo. N'utilisez pas le stylo s'il est tombť alors que le protŤge aiguille ťtait retirť. Si cela se produit, veuillez contacter votre mťdecin ou votre pharmacien. 2. Appuyer le stylo contre la peau . Tenez le stylo confortablement dans la main. . Sans appuyer sur le bouton, tenez l'extrťmitť ouverte du stylo ŗ angle droit (90 degrťs) contre votre peau puis poussez le stylo fermement vers le bas. Certaines personnes trouvent qu'il est plus facile d'injecter le produit si elles pincent et tiennent la peau au niveau du site d'injection avec leur main libre pendant l'administration du produit. Ce qui rend le site d'injection plus ferme avec une surface d'injection plus stable. 3. Appuyer sur le bouton pour injecter. . Maintenez le stylo appuyť fermement contre votre peau et appuyez sur la partie la plus ťlevťe du bouton. Lorsque vous avez appuyť sur le bouton, il restera enfoncť, vous n'avez donc pas besoin de continuer ŗ appuyer dessus. . Le premier "clic" indique que l'aiguille a ťtť insťrťe et que l'injection a dťmarrť. Vous pouvez ou pas sentir une aiguille vous piquer ŗ ce moment-lŗ. Ne levez pas le stylo de votre peau. Si vous retirez le stylo de votre peau, vous risquez de ne pas avoir votre dose complŤte de mťdicament. Vous ne pourrez plus appuyer sur le bouton ŗ moins que le stylo ne soit appuyť fermement contre la peau. 4. Maintenir appuyť jusqu'au second "clic" . Maintenez le stylo fermement vers le bas contre votre peau jusqu'ŗ ce que vous entendiez un second "clic". Il faut gťnťralement attendre 3 ŗ 6 secondes, mais parfois il faudra attendre jusqu'ŗ 15 secondes. . Le second "clic" indique que l'injection est terminťe et que l'aiguille est rentrťe dans le stylo. . Enlevez le stylo du site d'injection. Si vous avez des problŤmes d'audition, comptez 15 secondes ŗ partir du moment oý vous appuyez la premiŤre fois sur le bouton, puis levez le stylo du site d'injection. * Si vous avez pris plus de ce mťdicament que vous n'auriez dŻ (Cf. Notice) Si vous avez utilisť ou si l'on vous a administrť plus de ce mťdicament que vous n'auriez dŻ en recevoir (soit en injectant une dose trop importante en une fois, soit en faisant des injections trop frťquentes), veuillez informer immťdiatement votre mťdecin ou votre pharmacien. Gardez toujours avec vous le carton d'emballage, mÍme s'il est vide. * Si vous oubliez de prendre ce mťdicament (Cf. Notice) Si vous oubliez de prendre ce mťdicament ŗ la date prťvue, injectez la dose oubliťe dŤs que vous vous en souvenez. Ne prenez pas de dose double pour compenser la dose que vous avez oubliťe de prendre. ņ quel moment injecter la dose suivante : - Si vous avez moins de 2 semaines de retard, injectez la dose oubliťe dŤs que vous vous en souvenez et poursuivez selon votre calendrier initial. - Si vous avez plus de 2 semaines de retard, injectez la dose oubliťe dŤs que vous vous en souvenez et demandez conseil ŗ votre mťdecin ou votre pharmacien pour savoir quand prendre la dose suivante. |
|
| Rťfťrence(s) officielle(s) |
|
| Terrain Nį 1 | HYPERSENSIBILITE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 2 | TUBERCULOSE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 3 | SEPTICEMIE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 4 | INFECTION
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 5 | INSUFFISANCE CARDIAQUE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 6 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
L'association de golimumab et d'anakinra n'est pas recommandťe. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 7 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
L'association de golimumab et d'abatacept n'est pas recommandťe. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 8 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
L'administration concomitante de ce mťdiacment avec ces biothťrapies n'est pas recommandťe en raison de l'augmentation possible du risque d'infections, et d'autres interactions pharmacologiques potentielles. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 9 | VACCINATION
|
| Niveau(x) |
|
Il est recommandť de ne pas administrer d'agents infectieux thťrapeutiques de faÁon concomitante avec ce mťdicament. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 10 | GROSSESSE |
| Niveau(x) |
|
L'utilisation de golimumab chez la femme enceinte n'est pas recommandťe ; golimumab doit Ítre donnť ŗ une femme enceinte uniquement en cas de rťelle nťcessitť. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 11 | ALLAITEMENT |
| Niveau(x) |
|
Les femmes ne doivent pas allaiter pendant au moins 6 mois aprŤs le traitement par golimumab. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 12 | NOUVEAU-NE |
| Niveau(x) |
|
Golimumab 100 mg n'est pas recommandť chez les enfants ‚gťs de moins de 18 ans. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 13 | NOURRISSON |
| Niveau(x) |
|
Golimumab 100 mg n'est pas recommandť chez les enfants ‚gťs de moins de 18 ans. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 14 | ENFANT |
| Niveau(x) |
|
Golimumab 100 mg n'est pas recommandť chez les enfants ‚gťs de moins de 18 ans. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 15 | ADULTE JEUNE (15-17 ANS)
|
| Niveau(x) |
|
Golimumab 100 mg n'est pas recommandť chez les enfants ‚gťs de moins de 18 ans. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
Commentaires du RCP
- Hypersensibilitť ŗ la substance active ou ŗ l'un des excipients. - Tuberculose (TB) active ou autres infections sťvŤres, telles que sepsis, et infections opportunistes (Cf. rubrique "Mises en garde et prťcautions d'emploi"). - Insuffisance cardiaque modťrťe ou sťvŤre (de classe III/IV dans la classification NYHA) (Cf. rubrique "Mises en garde et prťcautions d'emploi"). |
|
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 22/03/2021 |
Autres sources d'information
| Terrain Nį 16 | INTOLERANCE GENETIQUE AU FRUCTOSE |
| Niveau(x) |
|
| Ce mťdicament contient du sorbitol E 420 comme excipient. * Voie d'administration : Orale, parentťrale - Seuil : Zťro - Information pour la notice Ce mťdicament contient x mg de sorbitol par <dose><volume unitaire> <ťquivalent ŗ x mg/<poids><volume >>. - Commentaires L'effet additif des produits administrťs concomitamment contenant du sorbitol (ou du fructose) et l'apport alimentaire de sorbitol (ou de fructose) doit Ítre pris en compte. La teneur en sorbitol dans les mťdicaments ŗ usage oral peut affecter la biodisponibilitť d'autres mťdicaments ŗ usage oral administrťs de faÁon concomitante. * Voie d'administration : Intraveineuse (IV) - Seuil : Zťro - Information pour la notice Le sorbitol est une source de fructose. Si vous (ou votre enfant) prťsentez une intolťrance hťrťditaire au fructose (IHF), une maladie gťnťtique rare, vous (ou votre enfant) ne devez pas recevoir ce mťdicament. Les patients atteints d'IHF ne peuvent pas dťcomposer le fructose, et ne doivent pas recevoir ce mťdicament en raison de risque d'effets indťsirables graves. Vous devez en informer votre mťdecin avant de recevoir ce mťdicament si vous (ou votre enfant) prťsentez une IHF ou si votre enfant ne peut plus prendre d'aliments ou de boissons sucrťes du fait de nausťes, de vomissements ou d'effets dťsagrťables tels que des ballonnements, des crampes d'estomac ou la diarrhťe. - Commentaires Les patients prťsentant une intolťrance hťrťditaire au fructose (IHF) ne doivent pas recevoir ce mťdicament, sauf en cas de nťcessitť uniquement. Les bťbťs et les jeunes enfants (moins de 2 ans) peuvent ne pas avoir ťtť diagnostiquťs avec une intolťrance hťrťditaire au fructose (IHF). Les mťdicaments (contenant du sorbitol/fructose) administrťs par voie intraveineuse peuvent Ítre mortels et doivent Ítre contreindiquťs dans cette population, sauf nťcessitť clinique impťrieuse et en l'absence de solution alternative. L'historique dťtaillť des symptŰmes d'IHF doit Ítre obtenu pour chaque patient avant de prescrire ce mťdicament. * Voie d'administration : Orale, parentťrale (autre que IV) - Seuil : 5 mg/kg/jour - Information pour la notice Le sorbitol est une source de fructose. Si votre mťdecin vous a informť(e) que vous (ou votre enfant) prťsentiez une intolťrance ŗ certains sucres ou si vous avez ťtť diagnostiquť(e) avec une intolťrance hťrťditaire au fructose (IHF), un trouble gťnťtique rare caractťrisť par l'incapacitť ŗ dťcomposer le fructose, parlez-en ŗ votre mťdecin avant que vous (ou votre enfant) ne preniez ou ne receviez ce mťdicament. - Commentaires Les patients prťsentant une intolťrance hťrťditaire au fructose (IHF) ne doivent pas prendre/recevoir ce mťdicament. Rťf. : ansm/EMA liste EEN 06/02/2020 |
|
| CIM 10 |
|
| Terrain Nį 17 | SYNDROME DE MALABSORPTION / INTOLERANCE DIGESTIVE
|
| Niveau(x) |
|
| Ce mťdicament contient du sorbitol E 420 comme excipient. * Voie d'administration : Orale, parentťrale - Seuil : Zťro - Information pour la notice Ce mťdicament contient x mg de sorbitol par <dose><volume unitaire> <ťquivalent ŗ x mg/<poids><volume >>. - Commentaires L'effet additif des produits administrťs concomitamment contenant du sorbitol (ou du fructose) et l'apport alimentaire de sorbitol (ou de fructose) doit Ítre pris en compte. La teneur en sorbitol dans les mťdicaments ŗ usage oral peut affecter la biodisponibilitť d'autres mťdicaments ŗ usage oral administrťs de faÁon concomitante. * Voie d'administration : Intraveineuse (IV) - Seuil : Zťro - Information pour la notice Le sorbitol est une source de fructose. Si vous (ou votre enfant) prťsentez une intolťrance hťrťditaire au fructose (IHF), une maladie gťnťtique rare, vous (ou votre enfant) ne devez pas recevoir ce mťdicament. Les patients atteints d'IHF ne peuvent pas dťcomposer le fructose, et ne doivent pas recevoir ce mťdicament en raison de risque d'effets indťsirables graves. Vous devez en informer votre mťdecin avant de recevoir ce mťdicament si vous (ou votre enfant) prťsentez une IHF ou si votre enfant ne peut plus prendre d'aliments ou de boissons sucrťes du fait de nausťes, de vomissements ou d'effets dťsagrťables tels que des ballonnements, des crampes d'estomac ou la diarrhťe. - Commentaires Les patients prťsentant une intolťrance hťrťditaire au fructose (IHF) ne doivent pas recevoir ce mťdicament, sauf en cas de nťcessitť uniquement. Les bťbťs et les jeunes enfants (moins de 2 ans) peuvent ne pas avoir ťtť diagnostiquťs avec une intolťrance hťrťditaire au fructose (IHF). Les mťdicaments (contenant du sorbitol/fructose) administrťs par voie intraveineuse peuvent Ítre mortels et doivent Ítre contreindiquťs dans cette population, sauf nťcessitť clinique impťrieuse et en l'absence de solution alternative. L'historique dťtaillť des symptŰmes d'IHF doit Ítre obtenu pour chaque patient avant de prescrire ce mťdicament. * Voie d'administration : Orale, parentťrale (autre que IV) - Seuil : 5 mg/kg/jour - Information pour la notice Le sorbitol est une source de fructose. Si votre mťdecin vous a informť(e) que vous (ou votre enfant) prťsentiez une intolťrance ŗ certains sucres ou si vous avez ťtť diagnostiquť(e) avec une intolťrance hťrťditaire au fructose (IHF), un trouble gťnťtique rare caractťrisť par l'incapacitť ŗ dťcomposer le fructose, parlez-en ŗ votre mťdecin avant que vous (ou votre enfant) ne preniez ou ne receviez ce mťdicament. - Commentaires Les patients prťsentant une intolťrance hťrťditaire au fructose (IHF) ne doivent pas prendre/recevoir ce mťdicament. Rťf. : ansm/EMA liste EEN 06/02/2020 |
|
| CIM 10 |
|
| Terrain Nį 18 | HYPERSENSIBILITE
|
| Niveau(x) |
|
| Ce mťdicament contient du sorbitol E 420 comme excipient. * Voie d'administration : Orale, parentťrale - Seuil : Zťro - Information pour la notice Ce mťdicament contient x mg de sorbitol par <dose><volume unitaire> <ťquivalent ŗ x mg/<poids><volume >>. - Commentaires L'effet additif des produits administrťs concomitamment contenant du sorbitol (ou du fructose) et l'apport alimentaire de sorbitol (ou de fructose) doit Ítre pris en compte. La teneur en sorbitol dans les mťdicaments ŗ usage oral peut affecter la biodisponibilitť d'autres mťdicaments ŗ usage oral administrťs de faÁon concomitante. * Voie d'administration : Intraveineuse (IV) - Seuil : Zťro - Information pour la notice Le sorbitol est une source de fructose. Si vous (ou votre enfant) prťsentez une intolťrance hťrťditaire au fructose (IHF), une maladie gťnťtique rare, vous (ou votre enfant) ne devez pas recevoir ce mťdicament. Les patients atteints d'IHF ne peuvent pas dťcomposer le fructose, et ne doivent pas recevoir ce mťdicament en raison de risque d'effets indťsirables graves. Vous devez en informer votre mťdecin avant de recevoir ce mťdicament si vous (ou votre enfant) prťsentez une IHF ou si votre enfant ne peut plus prendre d'aliments ou de boissons sucrťes du fait de nausťes, de vomissements ou d'effets dťsagrťables tels que des ballonnements, des crampes d'estomac ou la diarrhťe. - Commentaires Les patients prťsentant une intolťrance hťrťditaire au fructose (IHF) ne doivent pas recevoir ce mťdicament, sauf en cas de nťcessitť uniquement. Les bťbťs et les jeunes enfants (moins de 2 ans) peuvent ne pas avoir ťtť diagnostiquťs avec une intolťrance hťrťditaire au fructose (IHF). Les mťdicaments (contenant du sorbitol/fructose) administrťs par voie intraveineuse peuvent Ítre mortels et doivent Ítre contreindiquťs dans cette population, sauf nťcessitť clinique impťrieuse et en l'absence de solution alternative. L'historique dťtaillť des symptŰmes d'IHF doit Ítre obtenu pour chaque patient avant de prescrire ce mťdicament. * Voie d'administration : Orale, parentťrale (autre que IV) - Seuil : 5 mg/kg/jour - Information pour la notice Le sorbitol est une source de fructose. Si votre mťdecin vous a informť(e) que vous (ou votre enfant) prťsentiez une intolťrance ŗ certains sucres ou si vous avez ťtť diagnostiquť(e) avec une intolťrance hťrťditaire au fructose (IHF), un trouble gťnťtique rare caractťrisť par l'incapacitť ŗ dťcomposer le fructose, parlez-en ŗ votre mťdecin avant que vous (ou votre enfant) ne preniez ou ne receviez ce mťdicament. - Commentaires Les patients prťsentant une intolťrance hťrťditaire au fructose (IHF) ne doivent pas prendre/recevoir ce mťdicament. Rťf. : ansm/EMA liste EEN 06/02/2020 |
|
| CIM 10 |
|
| Terrain Nį 1 | QUEL QUE SOIT LE TERRAIN |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 2 | INFECTION
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 3 | PATIENT A RISQUE/FRAGILISE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 4 | TUBERCULOSE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 5 | VOYAGEUR
|
| Niveau(x) |
|
Pour les patients ayant sťjournť ou voyagť dans des rťgions endťmiques pour les infections fongiques invasives telles que histoplasmose, coccidioÔdomycose ou blastomycose, le rapport bťnťfice/risque du traitement par golimumab doit Ítre soigneusement pris en compte avant l'initiation du traitement. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 6 | TOUX |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 7 | AMAIGRISSEMENT |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 8 | FIEVRE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 9 | HEPATITE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 10 | HEPATITE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 11 | TUMEUR
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 12 | AFFECTION MALIGNE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 13 | AUTRE TRAITEMENT EN COURS
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 14 | RECTOCOLITE HEMORRAGIQUE |
| Niveau(x) |
|
Tous les patients atteints de rectocolite hťmorragique ayant un risque accru de dťvelopper une dysplasie ou un carcinome colique (par exemple, les patients avec une rectocolite hťmorragique de longue date), ou ayant des antťcťdents de dysplasie ou de carcinome colique doivent Ítre dťpistťs rťguliŤrement pour dysplasie avant la mise sous traitement et au cours de l'ťvolution de leur maladie. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 15 | CHOLECYSTITE-ANGIOCHOLITE |
| Niveau(x) |
|
Tous les patients atteints de rectocolite hťmorragique ayant un risque accru de dťvelopper une dysplasie ou un carcinome colique (par exemple, les patients avec une cholangite sclťrosante primitive), ou ayant des antťcťdents de dysplasie ou de carcinome colique doivent Ítre dťpistťs rťguliŤrement pour dysplasie avant la mise sous traitement et au cours de l'ťvolution de leur maladie. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 16 | BRONCHOPNEUMOPATHIE CHRONIQUE OBSTRUCT |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 17 | TABAGISME |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 18 | INSUFFISANCE CARDIAQUE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 19 | MALADIE DEMYELINISANTE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 20 | SCLEROSE EN PLAQUE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 21 | INTERVENTION CHIRURGICALE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 22 | LUPUS |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 23 | IMMUNISATION
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 24 | PANCYTOPENIE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 25 | LEUCOPENIE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 26 | NEUTROPENIE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 27 | THROMBOPENIE
|
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 28 | CYTOPENIE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 29 | AGRANULOCYTOSE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 30 | APLASIE MEDULLAIRE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 31 | ECCHYMOSES |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 32 | TROUBLE DE L'HEMOSTASE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 33 | PALEUR |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 34 | CHOC ANAPHYLACTIQUE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 35 | SUJET AGE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 36 | INSUFFISANCE HEPATIQUE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 37 | ATTEINTE HEPATIQUE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 38 | INSUFFISANCE RENALE CHRONIQUE |
| Niveau(x) |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
| Terrain Nį 39 | FEMME EN AGE DE PROCREER |
| Niveau(x) |
|
Les femmes en ‚ge de procrťer doivent utiliser une contraception appropriťe afin de prťvenir toute grossesse et poursuivre son utilisation pendant au moins 6 mois aprŤs le dernier traitement par golimumab. |
|
| Rťfťrence(s) officielle(s) |
|
| CIM 10 |
|
- Commentaires du RCP :
* TraÁabilitť Afin d'amťliorer la traÁabilitť des mťdicaments biologiques, le nom et le numťro de lot du produit administrť doivent Ítre clairement enregistrťs. * Infections Les patients doivent faire l'objet d'une surveillance attentive au regard des infections y compris la tuberculose avant, pendant et aprŤs le traitement par golimumab. L'ťlimination du golimumab pouvant prendre jusqu'ŗ 5 mois, la surveillance doit Ítre maintenue pendant toute cette pťriode. Le traitement par golimumab ne doit pas Ítre rť-administrť si le patient dťveloppe une infection grave ou un sepsis (Cf. rubrique "Contre-indications"). Ce mťdicament ne doit pas Ítre administrť ŗ des patients atteints d'une infection active cliniquement importante. Des prťcautions doivent Ítre prises lorsque l'utilisation de golimumab est envisagťe chez des patients prťsentant une infection chronique ou des antťcťdents d'infection rťcurrente. Les patients doivent Ítre avertis du risque infectieux et ťviter l'exposition ŗ tout facteur de risque potentiel d'infection. Les patients traitťs par anti-TNF prťsentent un risque plus important de dťvelopper une infection grave. Des infections bactťriennes (notamment sepsis et pneumonie), mycobactťriennes (notamment TB), fongiques invasives ou opportunistes, dont certaines d'ťvolution fatale, ont ťtť rapportťes chez des patients traitťs par golimumab. Certaines de ces infections graves ont ťtť observťes chez des patients sous traitement immunosuppresseur concomitant, ce qui, en plus de leur maladie sous-jacente, pourrait les prťdisposer aux infections. Les patients qui dťveloppent une nouvelle infection au cours d'un traitement par golimumab doivent Ítre ťtroitement surveillťs et bťnťficier d'une ťvaluation diagnostique complŤte. L'administration de golimumab doit Ítre arrÍtťe si un patient dťveloppe une nouvelle infection grave ou un sepsis, et un traitement antimicrobien ou antifongique appropriť doit Ítre initiť jusqu'ŗ ce que l'infection soit contrŰlťe. Pour les patients ayant sťjournť ou voyagť dans des rťgions endťmiques pour les infections fongiques invasives telles que histoplasmose, coccidioÔdomycose ou blastomycose, le rapport bťnťfice/risque du traitement par golimumab doit Ítre soigneusement pris en compte avant l'initiation du traitement. Chez les patients ŗ risque traitťs par golimumab, une infection fongique invasive doit Ítre suspectťe s'ils dťveloppent une maladie systťmique grave. Le diagnostic et la mise en place d'un traitement antifongique empirique chez ces patients doivent Ítre effectuťs en accord avec un mťdecin ayant l'expťrience de la prise en charge des patients atteints d'infections fongiques invasives, si possible. * Tuberculose Des cas de tuberculose ont ťtť rapportťs chez des patients traitťs par ce mťdicament. On a pu constater que dans la majoritť des cas, la tuberculose ťtait de type extrapulmonaire, localisťe ou dissťminťe. Avant l'instauration du traitement par ce mťdicament, tous les patients doivent faire l'objet d'une recherche de tuberculose active ou inactive ("latente"). Cette recherche doit comprendre un entretien mťdical dťtaillť prťcisant les antťcťdents personnels de tuberculose ou d'ťventuels contacts antťrieurs avec un patient atteint de tuberculose et les traitements immunosuppresseurs anciens et/ou en cours. Des tests appropriťs, tels que l'intradermo-rťaction ou l'analyse de sang et une radiographie thoracique, doivent Ítre rťalisťs chez tous les patients (conformťment aux recommandations locales). Il est recommandť de consigner les dates de ces examens sur la carte de signalement patient. Il est rappelť aux prescripteurs qu'une intradermo-rťaction peut s'avťrer faussement nťgative, surtout chez les patients gravement malades ou immunodťprimťs. Si une tuberculose active est diagnostiquťe, le traitement par ce mťdicament ne doit pas Ítre initiť (Cf. rubrique "Contre-indications"). En cas de suspicion de tuberculose latente, il est conseillť de consulter un mťdecin spťcialisť dans le traitement de la tuberculose. Dans tous les cas dťcrits ci-dessous, le rapport bťnťfice/risque du traitement par ce mťdicament doit Ítre soigneusement pris en compte. Si une tuberculose inactive ("latente") est diagnostiquťe, un traitement antituberculeux adaptť ŗ une tuberculose latente doit Ítre dťmarrť avant d'instaurer un traitement par ce mťdicament et ce, conformťment aux recommandations locales. Chez les patients prťsentant des facteurs de risque multiples ou significatifs de tuberculose, et prťsentant un rťsultat nťgatif au test de dťpistage d'une tuberculose latente, un traitement antituberculeux doit Ítre envisagť avant d'initier un traitement par ce mťdicament. La prise d'un traitement antituberculeux doit ťgalement Ítre envisagťe avant d'instaurer un traitement par ce mťdicament chez des patients prťsentant des antťcťdents de tuberculose latente ou active pour qui le bon dťroulement du traitement ne peut pas Ítre confirmť. Des cas de tuberculose active ont ťtť rapportť chez des patients traitťs par golimumab pendant et aprŤs le traitement de la tuberculose latente. Les patients traitťs par golimumab doivent Ítre surveillťs ťtroitement pour dťceler des signes et des symptŰmes de tuberculose active, y compris les patients prťsentants un rťsultat nťgatif au test de dťpistage d'une tuberculose latente, les patients qui suivent un traitement pour une tuberculose latente, ou les patients ayant ťtť prťcťdemment traitťs pour une infection tuberculeuse. Tous les patients doivent Ítre informťs de la nťcessitť de consulter un mťdecin si des signes/symptŰmes ťvoquant une tuberculose (par exemple, toux persistante, amaigrissement/perte de poids, fťbricule) apparaissent pendant ou aprŤs le traitement par golimumab. * Rťactivation du virus de l'hťpatite B Une rťactivation de l'hťpatite B est survenue chez des patients porteurs chroniques de ce virus (c'est-ŗ-dire, positifs pour l'antigŤne de surface) qui ont reÁu un anti-TNF, y compris golimumab. Pour certains de ces cas, l'ťvolution a ťtť fatale. La recherche d'une infection par VHB doit Ítre effectuťe avant d'initier un traitement par golimumab. Pour les patients dont le test d'infection au VHB est positif, il est recommandť de consulter un mťdecin spťcialisť dans le traitement de l'hťpatite B. Il faut surveiller ťtroitement les patients porteurs de VHB nťcessitant un traitement par golimumab pour dťceler les signes ou symptŰmes rťvťlateurs d'une infection active de VHB tout au long du traitement par ce mťdicament et plusieurs mois aprŤs la fin de celui-ci. Aucune donnťe pertinente pour traiter les patients porteurs de VHB par un traitement antiviral conjointement avec un anti-TNF n'est disponible afin de prťvenir une rťactivation du VHB. Chez les patients qui dťveloppent une rťactivation du VHB, le traitement par ce mťdicament doit Ítre interrompu et un traitement antiviral efficace avec un traitement complťmentaire appropriť, doit Ítre instaurť. * Tumeurs malignes et troubles lymphoprolifťratifs Le rŰle potentiel d'un traitement anti-TNF dans le dťveloppement des tumeurs malignes est inconnu. Au vu des connaissances actuelles, on ne peut exclure le risque de dťvelopper des lymphomes, une leucťmie ou d'autres tumeurs malignes chez des patients traitťs par anti-TNF. Des prťcautions doivent Ítre prises lors de l'utilisation d'un traitement par anti-TNF chez des patients prťsentant des antťcťdents de tumeur maligne ou lors de la poursuite du traitement chez des patients qui dťveloppent une tumeur maligne. - Tumeur maligne pťdiatrique Des tumeurs malignes, dont certaines d'ťvolution fatale, ont ťtť rapportťes aprŤs la commercialisation chez des enfants, des adolescents et des jeunes adultes (jusqu'ŗ 22 ans) traitťs par des agents anti-TNF (initiation du traitement < ou = 18 ans). Environ la moitiť des cas ťtaient des lymphomes. Les autres cas correspondaient ŗ d'autres types de tumeurs malignes, incluant des tumeurs malignes rares habituellement associťes ŗ une immunosuppression. Le risque de dťvelopper des tumeurs malignes chez les enfants et les adolescents traitťs par anti-TNF ne peut Ítre exclu. - Lymphome et leucťmie Dans les phases contrŰlťes des ťtudes cliniques menťes avec tous les anti-TNF, y compris golimumab, le nombre de cas de lymphomes observťs ťtait plus important chez les patients recevant un traitement anti-TNF que chez les patients du groupe contrŰle. Au cours des ťtudes cliniques de golimumab de phase IIb et de phase III dans la PR, le RP et la SA, l'incidence des lymphomes chez les patients traitťs par golimumab ťtait plus ťlevťe que celle attendue dans la population gťnťrale. Des cas de leucťmie ont ťtť rapportťs chez des patients traitťs par golimumab. Il existe un risque accru de dťvelopper un lymphome ou une leucťmie chez les patients atteints de polyarthrite rhumatoÔde de longue date, hautement active et inflammatoire, ce qui complique l'ťvaluation du risque. Depuis la commercialisation de golimumab, de rares cas de lymphomes T hťpatosplťniques ont ťtť rapportťs chez des patients traitťs par d'autres anti-TNF (Cf. rubrique "Effets indťsirables"). Ce type de lymphome T, de survenue rare, se caractťrise par une ťvolution trŤs agressive et une issue habituellement fatale. La majoritť des cas sont survenus chez des adolescents et de jeunes adultes de sexe masculin qui recevaient presque tous un traitement concomitant par l'azathioprine (AZA) ou par la 6-mercaptopurine (6ĖMP) pour une maladie inflammatoire de l'intestin. Le risque potentiel de l'association de l'AZA ou 6-MP et de golimumab doit Ítre soigneusement ťvaluť. Le risque de dťvelopper un lymphome T hťpatosplťnique chez les patients traitťs par des anti-TNF ne peut pas Ítre exclu. - Tumeurs malignes autres que le lymphome Dans les phases contrŰlťes des ťtudes cliniques de golimumab de phase IIb et de phase III dans le traitement de la PR, du RP, de la SA et de la RCH, l'incidence des tumeurs malignes autres que le lymphome (exceptť les cancers de la peau autres que le mťlanome) ťtait comparable dans le groupe golimumab et le groupe contrŰle. - Dysplasie/carcinome colique L'influence du traitement par golimumab sur le risque de dťveloppement d'une dysplasie ou d'un cancer du cŰlon n'est pas connue. Tous les patients atteints de rectocolite hťmorragique ayant un risque accru de dťvelopper une dysplasie ou un carcinome colique (par exemple, les patients avec une rectocolite hťmorragique de longue date ou une cholangite sclťrosante primitive), ou ayant des antťcťdents de dysplasie ou de carcinome colique doivent Ítre dťpistťs rťguliŤrement pour dysplasie avant la mise sous traitement et au cours de l'ťvolution de leur maladie. Cette ťvaluation doit comprendre une coloscopie et des biopsies conformťment aux recommandations locales. Chez les patients traitťs par Simponi avec une dysplasie rťcemment diagnostiquťe, les risques et bťnťfices doivent Ítre soigneusement ťvaluťs pour chaque patient afin d'envisager individuellement l'arrÍt ou la poursuite du traitement. Lors d'une ťtude clinique exploratoire ťvaluant l'utilisation de golimumab chez des patients atteints d'asthme sťvŤre persistant, plus de tumeurs malignes ont ťtť rapportťes chez les patients traitťs par golimumab que chez les patients du groupe contrŰle (Cf. rubrique "Effets indťsirables"). La signification de ce rťsultat est inconnue. Lors d'une ťtude clinique exploratoire ťvaluant l'utilisation d'un autre agent anti-TNF, l'infliximab, chez des patients atteints de broncho-pneumopathie chronique obstructive (BPCO) modťrťe ŗ sťvŤre, plus de tumeurs malignes ont ťtť observťes, principalement dans les poumons ou la tÍte et le cou, chez les patients traitťs par infliximab que chez les patients du groupe contrŰle. Tous les patients avaient des antťcťdents de tabagisme important. Ainsi, des prťcautions doivent Ítre prises lors de l'utilisation d'un traitement anti-TNF chez des patients atteints de BPCO ainsi que chez des patients prťsentant un risque accru de tumeur du fait d'un tabagisme important. - Cancers cutanťs Des mťlanomes et des carcinomes ŗ cellules de Merkel ont ťtť rapportťs chez des patients traitťs par des agents anti-TNF, dont golimumab (Cf. rubrique "Effets indťsirables"). Des examens pťriodiques de la peau sont recommandťs, en particulier chez les patients qui ont des facteurs de risque de cancer cutanť. * Insuffisance cardiaque congestive (ICC) Des cas d'aggravation d'insuffisance cardiaque congestive (ICC) et de nouvelle survenue d'ICC ont ťtť rapportťs avec les anti-TNF, y compris golimumab. Pour certains de ces cas, l'ťvolution a ťtť fatale. Lors d'une ťtude clinique sur un autre anti-TNF, une aggravation de l'insuffisance cardiaque congestive et une augmentation de la mortalitť due ŗ l'ICC ont ťtť observťes. Golimumab n'a pas ťtť ťtudiť chez des patients atteints d'ICC. Golimumab doit Ítre utilisť avec prťcaution chez les patients atteints d'insuffisance cardiaque lťgŤre (classe I/II de la NYHA). Les patients doivent Ítre ťtroitement surveillťs et golimumab doit Ítre interrompu chez les patients qui dťveloppent de nouveaux symptŰmes ou une aggravation de leur insuffisance cardiaque (Cf. rubrique "Contre-indications"). * Atteintes neurologiques L'utilisation d'anti-TNF, y compris golimumab, a ťtť associťe ŗ des cas d'exacerbation ou d'apparition de nouveaux symptŰmes cliniques et/ou de signes radiographiques de troubles dťmyťlinisants du systŤme nerveux central, y compris la sclťrose en plaques et les troubles dťmyťlinisants pťriphťriques. Chez les patients atteints de troubles dťmyťlinisants prť-existants ou rťcents, le rapport bťnťfice/risque d'un traitement anti-TNF doit Ítre pris en compte avant d'initier un traitement par ce mťdicament. L'arrÍt de golimumab devra Ítre envisagť si ces troubles se produisent (Cf. rubrique "Effets indťsirables"). * Chirurgie Il n'existe que peu de donnťes de tolťrance d'un traitement par ce mťdicament chez des patients qui ont subi une intervention chirurgicale, y compris une arthroplastie. Il faut tenir compte de la longue demi-vie de golimumab si une intervention chirurgicale est prťvue. Un patient dont l'ťtat requiert une intervention chirurgicale au cours d'un traitement par ce mťdicament doit Ítre ťtroitement surveillť afin de dťtecter toute infection, et les mesures appropriťes doivent Ítre prises. * Immunosuppression Il est possible que les anti-TNF, y compris ce mťdicament, affectent les dťfenses immunitaires du patient ŗ l'encontre des infections et des tumeurs malignes d'autant que le TNF est un mťdiateur de l'inflammation et qu'il module la rťponse immunitaire cellulaire. * Rťactions auto-immunes La dťficience relative en TNF-alpha due au traitement anti-TNF peut dťclencher une rťaction auto-immune. Si un patient dťveloppe des symptŰmes ťvocateurs d'un syndrome type lupus ŗ la suite d'un traitement par golimumab et qu'il prťsente des anticorps anti-ADN double brin, le traitement par ce mťdicament doit alors Ítre interrompu (Cf. rubrique "Effets indťsirables"). * Rťactions hťmatologiques Des cas de pancytopťnie, leucopťnie, neutropťnie, agranulocytose, anťmie aplasique et thrombocytopťnie ont ťtť rapportťs chez des patients traitťs par anti-TNF, y compris golimumab. Il doit Ítre conseillť ŗ tous les patients de demander immťdiatement un avis mťdical s'ils prťsentent des signes ou des symptŰmes suggťrant des troubles sanguins (tels que fiŤvre persistante, ecchymoses, saignements, p‚leur). L'arrÍt de golimumab devra Ítre envisagť pour les patients chez qui des anomalies hťmatologiques significatives seront confirmťes. * Administration concomitante d'anti-TNF et d'anakinra Des infections graves et une neutropťnie ont ťtť observťes dans des ťtudes cliniques lors de l'administration simultanťe d'anakinra et d'un autre anti-TNF, l'ťtanercept, sans bťnťfice clinique supplťmentaire. En raison de la nature des effets indťsirables observťs avec cette combinaison thťrapeutique, des effets nťfastes similaires peuvent ťgalement rťsulter de l'association d'anakinra et d'autres anti-TNF. L'association de golimumab et d'anakinra n'est pas recommandťe. * Administration concomitante d'anti-TNF et d'abatacept Dans des ťtudes cliniques, l'administration concomitante d'anti-TNF et d'abatacept a ťtť associťe ŗ une augmentation du risque d'infections y compris d'infections sťvŤres comparativement aux anti- TNF utilisťs seuls, sans augmentation du bťnťfice clinique. L'association de golimumab et d'abatacept n'est pas recommandťe. * Administration concomitante avec d'autres biothťrapies Les informations sont insuffisantes concernant l'utilisation concomitante de golimumab avec d'autres biothťrapies utilisťes pour traiter les mÍmes affections que golimumab. L'administration concomitante de golimumab avec ces biothťrapies n'est pas recommandťe en raison de l'augmentation possible du risque d'infections, et d'autres interactions pharmacologiques potentielles. * Changement de traitements de fonds (DMARD) biologiques Des prťcautions doivent Ítre prises lors du changement d'un agent biologique par un autre, et les patients doivent rester sous surveillance puisque le risque d'effets indťsirables dont les infections, peut Ítre augmentť.. * Vaccination / Agents infectieux thťrapeutiques Les patients traitťs par golimumab pourront Ítre vaccinťs de maniŤre concomitante, sauf en cas de vaccins vivants (Cf. rubriques "Interactions" et "Grossesse et allaitement"). Chez les patients recevant un traitement par anti-TNF, des donnťes limitťes sont disponibles sur la rťponse ŗ la vaccination avec des vaccins vivants ou sur la transmission secondaire de l'infection par des vaccins vivants. L'utilisation de vaccins vivants peut entraÓner des infections cliniques, y compris des infections dissťminťes. D'autres utilisations d'agents infectieux thťrapeutiques tels que des bactťries vivantes attťnuťes (par exemple, l'instillation vťsicale de BCG pour le traitement d'un cancer) pourraient entraÓner des infections cliniques, y compris des infections dissťminťes. Il est recommandť de ne pas administrer d'agents infectieux thťrapeutiques de faÁon concomitante avec golimumab. * Rťactions allergiques Depuis la commercialisation, des rťactions graves d'hypersensibilitť systťmique (y compris rťaction anaphylactique) ont ťtť rapportťes suite ŗ l'administration de ce mťdicament. Certaines de ces rťactions sont survenues aprŤs la premiŤre administration de golimumab. Si une rťaction anaphylactique ou d'autres rťactions allergiques graves surviennent, l'administration de golimumab doit Ítre interrompue immťdiatement et un traitement adaptť doit Ítre initiť. * Hypersensibilitť au latex Le protŤge aiguille du stylo prťrempli ou de la seringue prťremplie est fabriquť ŗ partir de caoutchouc naturel contenant du latex, ce qui peut provoquer des rťactions allergiques chez des personnes allergiques au latex. * Populations spťciales - Sujets ‚gťs (> ou = 65 ans) Au cours des ťtudes de phase III dans le traitement de la PR, du RP, de la SA et de la RCH, aucune diffťrence globale n'a ťtť observťe concernant les effets indťsirables (EI), les effets indťsirables graves (EIG) et les infections graves chez des sujets ‚gťs de 65 ans ou plus traitťs par ce mťdicament par rapport aux patients plus jeunes. Toutefois, des prťcautions et une attention particuliŤre ŗ l'ťgard de la survenue d'infections doivent Ítre prises lors du traitement des sujets ‚gťs. Il n'y avait pas de patients ‚gťs de 45 ans et plus dans l'ťtude SpA axiale NR. - Insuffisance rťnale et hťpatique Aucune ťtude spťcifique de ce mťdicament n'a ťtť menťe sur des patients atteints d'insuffisance rťnale ou hťpatique. Ce mťdicament doit Ítre utilisť avec prťcaution chez des sujets atteints de troubles de la fonction hťpatique (Cf. rubrique "Posologie"). * Population pťdiatrique - Vaccinations Si possible, il est recommandť qu'avant d'initier un traitement par golimumab, les enfants aient leurs vaccinations ŗ jour conformťment au calendrier de vaccination en vigueur (Cf. "Vaccination / Agents infectieux thťrapeutiques" ci-dessus). * Excipients Simponi contient du sorbitol (E420). Chez les patients souffrant de pathologies hťrťditaires rares d'intolťrance au fructose, l'effet additif d'une administration concomitante de produits contenant du sorbitol (ou du fructose) et de l'apport alimentaire en sorbitol (ou fructose) doit Ítre pris en compte (Cf. rubrique "Composition"). * Risque potentiel d'erreurs mťdicamenteuses Golimumab est enregistrť aux dosages de 50 mg et de 100mg pour une administration sous-cutanťe. Il est important que le bon dosage soit utilisť afin d'administrer la dose correcte, comme indiquť dans la rubrique posologie (Cf. rubrique "Posologie"). Des prťcautions doivent Ítre prises pour administrer le bon dosage afin de s'assurer que les patients ne sont pas sous-dosťs ou surdosťs. |
|
| Rťfťrence(s) officielle(s) | Rectificatif AMM europťenne 22/03/2021 |
| Aucune ťtude d'interaction n'a ťtť rťalisťe. * L'administration concomitante avec d'autres biothťrapies L'association de golimumab avec d'autres biothťrapies utilisťes pour traiter les mÍme affections que golimumab, dont l'anakinra et l'abatacept n'est pas recommandťe (Cf. rubrique "Mises en garde et prťcautions d'emploi"). * Vaccins vivants / autres agents infectieux thťrapeutiques Les vaccins vivants ne doivent pas Ítre administrťs de faÁon concomitante avec golimumab (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Grossesse et allaitement"). Les agents infectieux thťrapeutiques ne doivent pas Ítre administrťs de faÁon concomitante avec golimumab (Cf. rubrique "Mises en garde et prťcautions d'emploi"). * Mťthotrexate Bien que l'administration concomitante de MTX permette d'obtenir des concentrations rťsiduelles stabilisťes supťrieures de golimumab chez les patients atteints de PR, RP ou de SA, les donnťes ne suggŤrent pas la nťcessitť d'ajuster ni la dose de golimumab, ni celle du MTX (Cf. rubrique "Propriťtťs pharmacocinťtiques"). |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 22/03/2021 | |
Effet spťcialitť |
|
| Niveau(x) de risque |
|
Il n'existe pas de donnťes suffisamment pertinentes concernant l'utilisation de golimumab chez la femme enceinte. En raison de l'inhibition du TNF, golimumab administrť pendant la grossesse pourrait affecter les rťponses immunitaires normales du nouveau-nť. Des ťtudes rťalisťes sur l'animal n'indiquent pas d'effets dťlťtŤres directs ou indirects sur la gestation, le dťveloppement embryonnaire ou foetal, l'accouchement ou le dťveloppement post-natal (Cf. rubrique "Sťcuritť prťclinique"). L'utilisation de golimumab chez la femme enceinte n'est pas recommandťe ; golimumab doit Ítre donnť ŗ une femme enceinte uniquement en cas de rťelle nťcessitť. Golimumab traverse la barriŤre placentaire. Des anticorps ont ťtť dťtectťs jusqu'ŗ 6 mois dans le sťrum de nourrissons dont la mŤre avait ťtť traitťe par un anticorps monoclonal anti-TNF au cours de la grossesse. Par consťquent, ces nourrissons peuvent prťsenter un risque accru d'infections. Il n'est pas recommandť d'administrer de vaccins vivants aux nourrissons exposťs in utero au golimumab dans les 6 mois suivant la derniŤre injection de golimumab ŗ la mŤre au cours de la grossesse (Cf. rubriques "Mises en garde et prťcautions d'emploi" et "Interactions"). |
|
| Rťfťrence(s) officielle(s) : | Rectificatif AMM europťenne 22/03/2021 |
| Recommandations |
|
- Fťconditť Aucune ťtude de fťconditť chez l'animal n'a ťtť rťalisťe avec golimumab. Une ťtude de fťconditť chez la souris, utilisant un anticorps analogue qui inhibe sťlectivement l'activitť fonctionnelle du TNF alpha de la souris, n'a montrť aucun effet pertinent sur la reproduction (Cf. rubrique "Sťcuritť prťclinique"). - Femmes en ‚ge de procrťer Les femmes en ‚ge de procrťer doivent utiliser une contraception appropriťe afin de prťvenir toute grossesse et poursuivre son utilisation pendant au moins 6 mois aprŤs le dernier traitement par golimumab. |
|
| Rťfťrence(s) officielle(s) : | Rectificatif AMM europťenne 22/03/2021 |
| Passage dans le lait | Pas d'information |
| Fixation protťique | Pas d'information |
| Rapport concentration lait/plasma maternels | Pas d'information |
| Concentration dans 100 ml de lait maternel | Pas d'information |
| Recommandations |
|
On ignore si golimumab est excrťtť dans le lait maternel ou absorbť systťmatiquement aprŤs ingestion. Il a ťtť montrť que golimumab passait dans le lait maternel des singes et, comme de nombreuses immunoglobulines humaines sont excrťtťes dans le lait maternel, les femmes ne doivent pas allaiter pendant au moins 6 mois aprŤs le traitement par golimumab. |
|
| Rťfťrence(s) officielle(s): | Rectificatif AMM europťenne 22/03/2021 |
| Recommandations |
|
Golimumab a une influence mineure sur l'aptitude ŗ faire du vťlo, ŗ conduire des vťhicules et ŗ utiliser des machines. Des vertiges peuvent toutefois survenir aprŤs l'administration de de ce mťdicament (Cf. rubrique "Effets indťsirables"). |
|
| Rťfťrence(s) officielle(s): Rectificatif AMM europťenne 22/03/2021 | |
La dťclaration des effets indťsirables suspectťs aprŤs autorisation du mťdicament est importante. Elle permet une surveillance continue du rapport bťnťfice/risque du mťdicament. Les professionnels de santť dťclarent tout effet indťsirable suspectť via le systŤme national de dťclaration: Agence nationale de sťcuritť du mťdicament et des produits de santť (Ansm) et rťseau des Centres Rťgionaux de Pharmacovigilance.
Site internet: www.ansm.sante.fr.
- Effets indťsirables paracliniques
| TROUBLES DU SYSTEME IMMUNITAIRE (2 fiches) |
| TROUBLES SYSTEMES SANGUIN ET LYMPHATIQUE |
| TROUBLES HEPATO-BILIAIRES |
| TROUBLES METABOLISME ET NUTRITION |
Page gťnťrťe en 0.1910 seconde(s)
